स्क्लेरोडर्मा शब्द "स्क्लेरो" और "डर्मा" से आया है, जिसका अनुवाद कठोर, सख्त त्वचा के रूप में किया जा सकता है।
यह रोग कोलेजन रोगों के समूह से संबंधित है, जो त्वचा के मोटे होने, आसपास के ऊतकों और कभी-कभी (प्रणालीगत स्क्लेरोडर्मा के साथ) की विशेषता है। आंतरिक अंग.
स्क्लेरोडर्मा के निम्न प्रकार हैं:
- प्रणालीगत;
- त्वचा फैलाना;
- फोकल (सीमित)।
स्क्लेरोडर्मा के विकास के कारण
मुख्य कारणों में शामिल हैं:
- रसायनों के संपर्क में;
- खुलासा;
- संक्रामक रोग;
- शरीर का हाइपोथर्मिया;
- तनावपूर्ण स्थितियां।
स्क्लेरोडर्मा के विकास में एक महत्वपूर्ण भूमिका कोशिकाओं की शिथिलता द्वारा निभाई जाती है जिसमें कोलेजन होता है और स्रावित होता है।
स्क्लेरोडर्मा के लक्षण
रोग आमतौर पर धीरे-धीरे शुरू होता है।
सबसे पहले, तथाकथित रेनॉड रोग प्रकट होता है, जो लगभग 90% रोगियों में देखा जा सकता है।
रोग की शुरुआत में, रोगी आंतरिक अंगों के बिगड़ा हुआ मोटर फ़ंक्शन या संधिशोथ प्रकृति की समस्याओं की शिकायत कर सकते हैं। रोग कई वर्षों में विकसित हो सकता है।
स्क्लेरोडर्मा के सबसे स्पष्ट संकेत:
- थकान;
- सबफर्टाइल तापमान;
- भूख में कमी;
- दर्द;
- सूजन;
- चेहरे का रूप एक मुखौटा जैसा दिखता है;
- उंगलियों के सिरों पर गीला घाव;
- बाहों और पैरों में संचार संबंधी विकार।
चेहरे पर स्क्लेरोदेर्मा, सिर के शीर्ष पर, माथे और नाक के पुल पर, घाव अक्सर एक बड़े कट या कृपाण हड़ताल से निशान जैसा दिखता है।
फेफड़ों का स्क्लेरोडर्मा स्कारिंग का परिणाम है। यह फुफ्फुसीय उच्च रक्तचाप या व्यायाम के साथ सांस की तकलीफ के साथ हो सकता है।
फुफ्फुसीय स्क्लेरोदेर्मा का क्लिनिक और पाठ्यक्रम सांस की गंभीर कमी से प्रकट होता है। एक खाँसी इसमें शामिल हो जाती है (पहले सूखी, और फिर प्यूरुलेंट थूक स्राव के साथ)।
घेघा की हार के बाद गठित डिस्पैगिया, आकांक्षा निमोनिया के साथ अच्छी तरह से समाप्त हो सकता है। रोग का कोर्स पुराना है।
स्क्लेरोदेर्मा का निदान अक्सर वाद्य तरीकों की मदद से किया जाता है, जैसे नाखून बिस्तर के केशिकाओं की जांच।
एक नियम के रूप में, रक्त के माइक्रोकिरकुलेशन (प्लेथिस्मोग्राफी और कुछ अन्य तरीकों) के अध्ययन के तरीकों से स्क्लेरोडर्मा का निदान नहीं होता है महत्वपूर्ण भूमिकाक्योंकि इन अध्ययनों के परिणाम काफी परिवर्तनशील होते हैं।
सही निदान स्थापित करके और बीमारी के अंतर्निहित कारणों की पहचान करके, आप यह तय कर सकते हैं कि स्क्लेरोडर्मा का इलाज कैसे किया जाए।
स्क्लेरोडर्मा का उपचार
स्केलेरोडर्मा के उपचार में हयालूरोनिडेज़ - लिडेज़ दवा का उपयोग किया जाता है।इसे घावों में या इंट्रामस्क्युलर रूप से इंजेक्ट किया जाना चाहिए।
एक पूर्ण उपचार पाठ्यक्रम के लिए 20 इंजेक्शन की आवश्यकता होती है। एंजियोट्रोफिन इंजेक्शन के साथ लिडेज इंजेक्शन के विकल्प की सिफारिश की जाती है।
अन्य वैसोडिलेटिंग या माइक्रोसर्कुलेशन पदार्थों को विनियमित करना भी संभव है:
- xatino-lanicotinate;
- अनडेम्पंग;
- कॉलिएक्रिन;
- निकोहाइपन;
- नो-शपा।
स्केलेरोसिस या संघनन के चरण में, पेनिसिलिन एंटीबायोटिक्स का उपयोग किया जाता है।
विटामिन निर्धारित हैं:
कभी-कभी सिंथेटिक मलेरिया-रोधी दवाओं (प्लाक्वेनिल, चिंगामाइन) का उपयोग करना अधिक समीचीन होता है।
लेने पर सकारात्मक प्रभाव देखा गया:
- थायराइड हार्मोन;
- डिम्बग्रंथि हार्मोन;
- थायराइडिन।
फैलाना प्रणालीगत स्क्लेरोडर्मा में, कम आणविक भार डेक्सट्रान (पॉलीग्लुसीन) प्रशासित किया जाता है।
ऐसी फिजियोथेरेपी से भी अच्छा प्रभाव प्राप्त किया जा सकता है:
- हाइड्रोजन सल्फाइड स्नान;
- अल्ट्रासाउंड;
- पैराफिन और ओज़ोसेराइट का अनुप्रयोग;
- बर्नार्ड धाराओं;
- हीलिंग कीचड़;
- डायथर्मी;
- पोटेशियम आयोडाइड का उपयोग;
- लिडसे वैद्युतकणसंचलन।
लागू करने के लिए उपयोगी:
- चिकित्सा जिम्नास्टिक;
- मालिश।
समग्र पूर्वानुमान आम तौर पर अनुकूल है, लेकिन भविष्यवाणी करना मुश्किल है।
बहुत ही दुर्लभ मामलों में, दुर्भाग्य से, मृत्यु संभव है।
स्क्लेरोडर्मा का वैकल्पिक उपचार
स्क्लेरोडर्मा के उपचार में एक अच्छा प्रभाव हॉर्सटेल है।यह एक मूत्रवर्धक और decongestant के रूप में बहुत प्रभावी है।
हॉर्सटेल इसके लिए बहुत अच्छा है:
- केशिका नेटवर्क को नुकसान;
- दिल और मस्तिष्क के जहाजों का उपचार;
- सीसा विषाक्तता;
- रूमेटाइड गठिया;
- तपेदिक;
- ल्यूपस एरिथेमेटोसस;
- यूरोलिथियासिस।

अधिवृक्क प्रांतस्था को उत्तेजित करने के लिए हॉर्सटेल की तैयारी का उपयोग किया जाता है।
स्क्लेरोडर्मा के उपचार के लिए हॉर्सटेल का उपयोग करने के कुछ विकल्प यहां दिए गए हैं।
आसव
1.5 कप उबलते पानी में चार बड़े चम्मच हर्ब पाउडर डालें।
दो घंटे जिद करो।
छानना।
भोजन के बाद (लगभग एक घंटे बाद) दिन में तीन बार आधा गिलास पियें।
ताज़ा रस
डॉक्टर से सलाह लेना जरूरी है।
दिन में तीन बार, एक बड़ा चम्मच पिएं।
जीर्ण नेफ्रैटिस में रस को contraindicated है।
बाहरी उपयोग (धोना, डूश, लोशन, कंप्रेस)
रात भर थर्मस में हॉर्सटेल जलसेक पर जोर देना चाहिए।
छानना।
आवेदन करना।
स्नान
एक लीटर उबलते पानी में चार बड़े चम्मच जड़ी-बूटियाँ डालें।
कम से कम एक दिन जोर दें।
स्क्लेरोडार्मा के लिए मलम निम्नानुसार उपयोग किया जाता है:
- इचिथोल;
- तारगोन पर आधारित;
- आंतरिक पोर्क वसा के आधार पर;
- नाइट्रोग्लिसरीन और इतने पर।
आप ऐसी क्रीमों का उपयोग कर सकते हैं, लेकिन यह न भूलें कि स्केलेरोडर्मा का उपचार बिना डॉक्टरी सलाह के नहीं किया जा सकता है।
स्क्लेरोडर्मा का इलाज कहाँ किया जाता है?
वास्तव में, मास्को और सेंट पीटर्सबर्ग सहित कई बड़े शहरों में स्केलेरोडर्मा का इलाज किया जा सकता है। उदाहरण के लिए, आप रूसी चिकित्सा विज्ञान अकादमी के रुमेटिज्म संस्थान को ले सकते हैं।
हालाँकि, इस तरह का उपचार विदेशों में किया जा सकता है: इज़राइल, जर्मनी और कई अन्य देशों में।
बस क्लिनिक के चुनाव पर विशेष ध्यान दें।
स्क्लेरोदेर्मा एक संयोजी ऊतक रोग है जो चिन्हित संकेत द्वारा विशेषता है। रोग को जिम्मेदार ठहराया जा सकता है असामान्य आकारगठिया, जिसमें निशान ऊतक त्वचा के कुछ क्षेत्रों पर और दुर्लभ मामलों में पूरी त्वचा पर जमा हो जाते हैं।
त्वचा के स्क्लेरोडर्मा को लंबे समय से जाना जाता है, हालांकि, आज तक इस बीमारी का पर्याप्त अध्ययन नहीं किया गया है। रोग अपनी अभिव्यक्तियों से आश्चर्यचकित करता है, और इसका पाठ्यक्रम अप्रत्याशित है। वर्तमान में, इस क्षेत्र में पर्याप्त विशेषज्ञ नहीं हैं।
स्किन स्क्लेरोडर्मा कोलेजन रोगों के समूह से संबंधित है और यह वयस्कों के साथ-साथ बच्चों की भी बीमारी है। अक्सर बीमार महिलाएं, जिनकी उम्र 30-50 साल होती है।
स्क्लेरोडर्मा का कारण बनता है
स्केलेरोडर्मा के विकास के मुख्य कारण हाइपोथर्मिया, अंतःस्रावी तंत्र विकार, त्वचा की चोटें, टीकाकरण और रक्त संक्रमण हैं। कुछ मामलों में वंशानुगत प्रवृत्ति होती है। रोग के विकास में सबसे महत्वपूर्ण तंत्र microcirculation का उल्लंघन है, साथ ही संयोजी ऊतक का कार्य भी है। स्क्लेरोडर्मा का समय पर उपचार शुरू करने के लिए, इस रोग के सभी संभावित अभिव्यक्तियों को जानना आवश्यक है।
स्क्लेरोडर्मा के विकास के लिए बाहरी कारक: रेट्रोवायरस, कार्बनिक सॉल्वैंट्स, क्वार्ट्ज और कोयले की धूल, विनाइल क्लोराइड, कीमोथेरेपी के लिए इस्तेमाल की जाने वाली दवाएं (ब्लेमाइसिन)।
स्क्लेरोडर्मा के लक्षण
आधुनिक चिकित्सा फोकल (सीमित), फैली हुई त्वचा, साथ ही प्रणालीगत स्क्लेरोडर्मा को अलग करती है।
फोकल (सीमित) रूप पट्टिका, सतही और पट्टी जैसा होता है।
एक फोकल, पट्टी जैसा (रैखिक) रूप चेहरे पर स्थानीयकरण स्थलों के साथ-साथ अंगों वाले बच्चों की विशेषता है।
फोकल स्क्लेरोडर्माशरीर के विभिन्न भागों पर बैंगनी-गुलाबी धब्बे के रूप में प्रकट होता है। हाथों और चेहरे की त्वचा पर अक्सर हमला होता है। कभी-कभी अन्य क्षेत्र भी प्रभावित होते हैं। रोगी की त्वचा पर बनने वाले धब्बे गोल, अंडाकार या तिरछे हो सकते हैं। उनके आकार में भिन्न होने की क्षमता होती है। थोड़ी देर के बाद, रोगी देखता है कि इस स्थान का मध्य भाग हल्का हो जाता है, और फिर मोटा हो जाता है। इसके अलावा, स्थान एक चमक के साथ घने हल्के पीले रंग की पट्टिका में बदल जाता है। पट्टिका को कई वर्षों तक शरीर पर संरक्षण की विशेषता है। फोकल स्क्लेरोडर्मा के असामयिक उपचार से बाल झड़ जाते हैं, पसीना और वसामय ग्रंथियां गायब हो जाती हैं, जिससे ऊतक शोष पूरा हो जाता है।
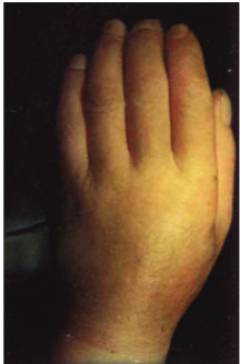
डिफ्यूज़ स्क्लेरोडर्मा चेहरे, ट्रंक, अंगों पर हमला करता है, एक दूसरे को घनी एडिमा के साथ संघनन और शोष की उपस्थिति के साथ बदल देता है। चेहरा एक मुखौटा जैसा दिखता है, और कठोर, आधी मुड़ी हुई उंगलियां (स्क्लेरोडैक्ट्यली) नेत्रहीन पक्षी के पंजे के करीब होती हैं।
सिस्टेमिक स्केलेरोडर्मा
रोगी की सामान्य भलाई के बिगड़ने में त्वचा का प्रणालीगत स्क्लेरोडर्मा प्रकट होता है। सभी मांसपेशियों में दर्द होता है, तापमान बढ़ जाता है, रोगी कांप रहा होता है, थकान होती है। इस मामले में, पूरी त्वचा रोग के संपर्क में है। प्रारंभ में, धब्बे दिखाई देते हैं, फिर सजीले टुकड़े में परिवर्तन होता है। नतीजतन, रोगग्रस्त की त्वचा हाथीदांत में बदल जाती है। इसका संघनन ऐसी डिग्री प्राप्त कर लेता है कि व्यक्ति हिलने-डुलने की क्षमता खो देता है।
चेहरे की सभी त्वचा प्रभावित होती है, और यह बदले में चेहरे के भावों के गायब होने की ओर ले जाती है। चेहरा पत्थर का हो जाता है। हालाँकि, यह सभी बदलाव नहीं हैं। नाखून, मांसपेशियां, हड्डियाँ, कण्डरा पीड़ित हो सकते हैं। उंगलियों को हिलाने की क्षमता का नुकसान। प्रणालीगत रूप (प्रणालीगत प्रगतिशील काठिन्य) को छोटे जहाजों, साथ ही संयोजी ऊतक में व्यापक स्केलेरोटिक परिवर्तनों द्वारा चिह्नित किया जाता है। रोग धीरे-धीरे विकसित होता है, चरम सीमाओं के जहाजों की ऐंठन, सामान्य कठोरता, त्वचा के घावों, जोड़ों में दर्द से शुरू होता है। जब आंतरिक अंग पैथोलॉजी में शामिल होते हैं, तो फेफड़े, अन्नप्रणाली, हृदय (मायोकार्डियम) के फाइब्रोसिस विकसित होते हैं, प्रभावित अंगों के सभी कार्यों का पूरी तरह से उल्लंघन होता है।
त्वचा का प्रणालीगत स्क्लेरोडर्मा नसों और केशिकाओं पर भी हमला करता है। नसों, साथ ही केशिकाओं में होने वाली रोग प्रक्रियाओं के कारण, रेन सिंड्रोम विकसित होता है। नतीजतन, रोगी की उंगलियां दर्द से परेशान होकर ठंडी हो जाती हैं। कार्डियोवास्कुलर सिस्टम, साथ ही आंतरिक अंग भी फेफड़ों की खराबी, जननांग प्रणाली के अंगों, गुर्दे और पाचन तंत्र के अंगों में परिवर्तन का जवाब देते हैं। प्रणालीगत स्क्लेरोडर्मा का अगला संकेत शरीर के वजन में तेज कमी है।
स्क्लेरोडार्मा मांसपेशियों की कमजोरी, गैस्ट्रोइंटेस्टाइनल ट्रैक्ट को नुकसान, खराब निगलने में प्रकट होता है, लगातार दिल की धड़कन, पेट दर्द, पेट फूलना, और विकसित भी हो सकता है। फेफड़ों की क्षति 70% रोगियों में होती है और सांस की बढ़ती हुई तकलीफ, साथ ही लगातार खांसी में प्रकट होती है। स्क्लेरोडर्मा की अगली आम अभिव्यक्ति है, साथ ही थायरॉयड ग्रंथि को नुकसान ()।
बच्चों में स्क्लेरोडर्मा
बचपन बहुत सारे रहस्यों और स्क्लेरोडर्मा से जुड़ी परेशानियों से भरा होता है। स्क्लेरोडर्मा, एक बहुत ही दुर्लभ बीमारी होने के कारण, बच्चों को नजरअंदाज नहीं किया है। बचपन की बीमारी को जुवेनाइल स्क्लेरोडर्मा कहा जाता है। रोग दुर्लभ है, यह प्रति दस लाख में 2 से 12 बच्चों को प्रभावित करता है।
बच्चों में जुवेनाइल स्क्लेरोडर्मा संयोजी ऊतक की एक भड़काऊ स्थिति है और अक्सर त्वचा को प्रभावित करती है।
बच्चों में स्केलेरोडर्मा एक रेखीय या पट्टिका रूप प्राप्त करता है। दोनों मामलों में तेजी से विकास की विशेषता है। पट्टिका का रूप लड़कियों में होता है, और लड़कों में रैखिक रूप। रोग के दौरान विशिष्ट विशेषताएं हैं। भड़काऊ प्रक्रिया, त्वचा पर फैलती है, साथ ही चमड़े के नीचे के ऊतक, आंतरिक अंगों को प्रभावित नहीं करते हैं। लेकिन इसका मतलब यह नहीं है कि माता-पिता शांत रहें और डॉक्टर को न दिखाएं।
बच्चों में स्केलेरोडर्मा के लक्षण अंडाकार या पट्टी के आकार के धब्बों के रूप में प्रकट होते हैं, जो आकार में भिन्न होते हैं। प्रभावित क्षेत्र सूजन के साथ लाल हो जाते हैं। धीरे-धीरे, प्रभावित क्षेत्र सघन हो जाते हैं, हाथीदांत की छाया प्राप्त करते हैं। फिर उनका शोष आता है।
जुवेनाइल स्क्लेरोडर्मा का निदान करना काफी मुश्किल है, क्योंकि। यह रोग दूसरों के लक्षणों में बहुत समान है।
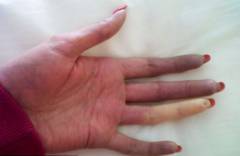
हाथों पर स्क्लेरोडर्मा
बच्चों में स्केलेरोडर्मा का इलाज कैसे करें?
स्क्लेरोडर्मा के किसी भी रूप का इलाज करना बहुत मुश्किल होता है। इस मामले में, रोग की रोकथाम महत्वपूर्ण है, जिसमें हाइपोथर्मिया, जोखिम से बचना शामिल है रासायनिक पदार्थ, कंपन, माइक्रोट्रामास की उपस्थिति। स्क्लेरोडर्मा के इलाज में सोने के नमक मदद करते हैं। इस बीमारी के लिए थेरेपी में ऑरानोफिन, साथ ही विटामिन ए, बी, पीपी, ई, ई लेना शामिल है। फिजियोथेरेप्यूटिक तरीकों का व्यापक रूप से उपयोग किया जाता है: त्वचा को विद्युत प्रवाह, अल्ट्रासाउंड, लेजर और चुंबकीय चिकित्सा, वैद्युतकणसंचलन, पोटेशियम आयोडाइड, लिडेस के साथ अल्ट्रासाउंड से गर्म करना , ओज़ोकेराइट थेरेपी, हीलिंग मड।
बाह्य चिकित्सा में डिमिक्साइड, हार्मोनल एजेंटों और वासोएक्टिव दवाओं के साथ एंटीलिटिक पदार्थों (काइमोट्रिप्सिन, ट्रिप्सिन) के साथ क्रीम और मलहम का उपयोग शामिल है।
स्क्लेरोडर्मा निदान
परीक्षा के बाद, डॉक्टर एक पूर्ण परीक्षा निर्धारित करता है।
स्क्लेरोडर्मा के लिए टेस्ट में शामिल हैं (पूर्ण रक्त गणना, रेडियोग्राफी छाती, जैव रासायनिक रक्त परीक्षण, प्रभावित जोड़ों का एक्स-रे, ईसीजी)। लगभग आधे मामले ईएसआर में 20 मिमी / घंटा की वृद्धि दिखाते हैं। 20% मामलों में आयरन की कमी के साथ-साथ विटामिन बी12 या किडनी खराब होने के कारण इसका पता चलता है। रोग-विशिष्ट स्वप्रतिपिंडों के निर्धारण का महत्व बहुत अधिक है। स्क्लेरोदेर्मा के अध्ययन के लिए एक महत्वपूर्ण सहायक विधि नाखून बिस्तर की कैपिलारोस्कोपी है।
स्क्लेरोडर्मा उपचार
उपचार शुरू करने से पहले, उत्तेजक कारकों को खत्म करना महत्वपूर्ण है। परीक्षा के बाद, डॉक्टर एक पूर्ण परीक्षा निर्धारित करता है।
स्क्लेरोडार्मा का इलाज कॉर्टिकोस्टेरॉइड्स, वासोडिलेटर्स, फिजियोथेरेपी और दवाओं के साथ किया जाता है जो संवहनी संयोजी ऊतक बाधाओं की पारगम्यता को प्रभावित करते हैं।
थेरेपी व्यक्तिगत रूप से निर्धारित की जाती है, यह पाठ्यक्रम, रूप, साथ ही रोग को नुकसान की डिग्री पर निर्भर करता है। सबसे प्रभावी वैसोडिलेटर कैल्शियम चैनल ब्लॉकर्स (गैलोपामिल, वेरापामिल, निफेडिपिन, निकार्डीपाइन, एम्लोडिपाइन, इसराडिपिन, निमोडिपिन, लैसिडिपाइन, रियोडिपिन, नाइट्रेंडिपाइन और अन्य) हैं।
स्क्लेरोडर्मा के संवहनी लक्षणों के उपचार की प्रभावशीलता रक्त प्रवाह को बढ़ावा देने वाले एजेंटों के अतिरिक्त के साथ बढ़ जाती है - एंटीप्लेटलेट एजेंट (जिन्को बाइलोबा, एसिटाइलसैलिसिलिक एसिड, डिपिरिडामोल, पेंटोक्सिफायलाइन, टिक्लोपिडीन), साथ ही एंटीकोआगुलंट्स (एनोक्सापारिन सोडियम, एसेनोकोमोरोल, हेपरिन सोडियम, वार्फरिन, नाद्रोपेरिन कैल्शियम, डाल्टेपैरिन सोडियम, एथिल बिस्कुमसेटेट)।
फैलाना स्क्लेरोडर्मा के उपचार में एंटीफिब्रोटिक थेरेपी का उपयोग किया जाता है। इस प्रयोजन के लिए, दवा डी-पेनिसिलमाइन जुड़ा हुआ है, जो कोलेजन के संश्लेषण को बाधित करके फाइब्रोसिस के विकास को रोकता है।
मरीजों को अपने चेहरे, हाथों, कानों को ठंड से बचाने और अत्यधिक सक्रिय कंडीशनिंग से बचने की जरूरत है। उपचार में एक महत्वपूर्ण बिंदु एक संतुलित आहार है, शराब और धूम्रपान को हमेशा के लिए छोड़ देना, सामान्य वजन बनाए रखना, अधिक काम से बचना, कंपन के संपर्क में आना और तनावपूर्ण स्थिति। फोकल संक्रमण का इलाज एंटीबायोटिक दवाओं के साथ किया जाता है। रोग के जीर्ण पाठ्यक्रम को प्यतिगोर्स्क, सोची, एवपोटेरिया में सेनेटोरियम उपचार की आवश्यकता है।
त्वग्काठिन्यहै स्थायी बीमारीसंयोजी ऊतक जो त्वचा और मानव शरीर के कुछ आंतरिक अंगों को प्रभावित करता है। यह रोग अंगों के संयोजी ऊतक ढांचे के गुणों के उल्लंघन पर आधारित है, जो स्क्लेरोटिक परिवर्तनों की घटना की ओर जाता है, जो मोटे गैर-कार्यात्मक रेशेदार तंतुओं की उपस्थिति के लिए होता है ( घाव का निशान).
स्क्लेरोडार्मा एक ऑटोम्यून्यून रूमेटोलॉजिकल बीमारी है। "ऑटोइम्यून" शब्द का अर्थ है कि इस बीमारी का आधार प्रतिरक्षा प्रणाली का उल्लंघन है, जो किसी कारण से अपने स्वयं के शरीर की कोशिकाओं और ऊतकों पर "हमला" करना शुरू कर देता है। इसका परिणाम एक भड़काऊ प्रतिक्रिया है, जिससे त्वचा पतली और कस जाती है, रक्त वाहिकाएंसाथ ही कई आंतरिक अंग ( जैसे अन्नप्रणाली, फेफड़े, गुर्दे, पेट, आंत, हृदय).
घावों के विभिन्न स्थानीयकरण के बावजूद, स्क्लेरोडर्मा के रूपों को स्पष्ट रूप से अलग करना असंभव है। इसके अलावा, कई प्रतिष्ठित शोधकर्ताओं का मानना है कि रोग के दोनों रूप एक ही रोग प्रक्रिया का परिणाम हैं।
स्क्लेरोडर्मा एक पैथोलॉजिकल स्थिति है जो रोगियों के जीवन को बहुत जटिल बनाती है। यह, सबसे पहले, शारीरिक गतिविधि की सीमा के साथ-साथ कुछ स्थितियों में होने वाले दर्द के कारण होता है। पाचन संबंधी समस्याओं के कारण, ऐसे रोगियों को अक्सर एक विशेष की आवश्यकता होती है, उन्हें अक्सर और छोटे हिस्से में खाने के लिए मजबूर किया जाता है। त्वचा में अपक्षयी-स्केलेरोटिक परिवर्तनों के कारण, रोगियों को इसके जलयोजन की डिग्री की लगातार निगरानी करनी पड़ती है, और खेल या किसी अन्य शारीरिक गतिविधि के दौरान भी बेहद सावधान रहना पड़ता है।
इसके अलावा, स्क्लेरोडर्मा वाले कई रोगियों को बीमारी के बारे में सोचने से जुड़ी मनोवैज्ञानिक परेशानी का अनुभव होता है, जो कि पुरानी है और वर्तमान में लाइलाज है। चूंकि यह बीमारी उपस्थिति, आत्म-सम्मान और आत्म-छवि में महत्वपूर्ण परिवर्तन का कारण बन सकती है, जिससे विभिन्न सामाजिक और व्यक्तिगत संघर्ष होते हैं।
स्क्लेरोडर्मा के रोगियों का मनोवैज्ञानिक समर्थन, जो परिवार के सदस्यों, दोस्तों और रिश्तेदारों द्वारा प्रदान किया जाना चाहिए, अत्यंत महत्वपूर्ण है और आपको जीवन की पर्याप्त गुणवत्ता बनाए रखने की अनुमति देता है।
रोचक तथ्य
- स्क्लेरोडर्मा एक ग्रीक शब्द है जो स्क्लेरोस शब्द से आया है ( ठोस) और डर्मा ( चमड़ा);
- "स्क्लेरोडर्मा" शब्द को 1847 में चिकित्सा पद्धति में पेश किया गया था;
- स्क्लेरोडर्मा की नैदानिक तस्वीर का पहला वर्णन 17वीं शताब्दी में किया गया था;
- ऑटोइम्यून बीमारियों में, स्क्लेरोडर्मा सबसे आम बीमारियों में से एक है;
- स्क्लेरोडर्मा के 75% से अधिक रोगी महिलाएं हैं;
- रोग वयस्कों और बच्चों को प्रभावित कर सकता है, लेकिन यह मुख्य रूप से 30 से 50 वर्ष के आयु वर्ग में दर्ज किया गया है।
स्क्लेरोडर्मा के कारण
 स्क्लेरोडर्मा एक अधिग्रहीत जीर्ण संयोजी ऊतक रोग है, जिसका सटीक कारण अभी भी स्पष्ट नहीं है। हालांकि, चिकित्सा, आणविक जीव विज्ञान और प्रयोगशाला निदान के विकास के लिए धन्यवाद, रोग के विकास में शामिल मुख्य रोग तंत्र की पहचान करना और उसका अध्ययन करना संभव हो गया। आज तक, ऐसे कई सिद्धांत हैं जो उन कारकों का वर्णन करते हैं जो स्क्लेरोडर्मा का कारण बन सकते हैं, साथ ही साथ उनकी क्रिया का तंत्र भी।
स्क्लेरोडर्मा एक अधिग्रहीत जीर्ण संयोजी ऊतक रोग है, जिसका सटीक कारण अभी भी स्पष्ट नहीं है। हालांकि, चिकित्सा, आणविक जीव विज्ञान और प्रयोगशाला निदान के विकास के लिए धन्यवाद, रोग के विकास में शामिल मुख्य रोग तंत्र की पहचान करना और उसका अध्ययन करना संभव हो गया। आज तक, ऐसे कई सिद्धांत हैं जो उन कारकों का वर्णन करते हैं जो स्क्लेरोडर्मा का कारण बन सकते हैं, साथ ही साथ उनकी क्रिया का तंत्र भी। ऐसा माना जाता है कि स्क्लेरोडर्मा के विकास में निम्नलिखित कारक शामिल हो सकते हैं:
- आनुवंशिक कारक;
- भड़काऊ कारक;
- ऑटोइम्यून प्रक्रिया;
- संक्रामक कारक;
- कारकों पर्यावरण;
- कई दवाएं।
आनुवंशिक कारक
आज तक, स्केलेरोडर्मा के विकास में आनुवंशिक कारकों की कितनी बड़ी भूमिका है, यह सवाल अभी भी खुला है। यह निर्विवाद है कि बीमारी के लिए एक निश्चित अनुवांशिक पूर्वाग्रह है, जो पहली पीढ़ी के रिश्तेदारों के बीच उच्च घटनाओं से पुष्टि की जाती है, लेकिन तंत्र जो रोगजनक जीन के काम को ट्रिगर कर सकते हैं, पूरी तरह से स्पष्ट नहीं हैं।कुछ अध्ययनों में पाया गया है कि स्क्लेरोडर्मा की घटना सबसे अधिक HLA-9QA1 जीन में दोष से जुड़ी होती है। यह जीन प्रोटीन के संश्लेषण के लिए जिम्मेदार है जो प्रतिरक्षा प्रणाली के कामकाज में महत्वपूर्ण भूमिका निभाते हैं। ये प्रोटीन, ह्यूमन ल्यूकोसाइट एंटीजन ( मानव ल्यूकोसाइट एंटीजन - एचएलए), कई कोशिकाओं की सतह पर मौजूद हैं और यह सुनिश्चित करने के लिए काम करते हैं कि प्रतिरक्षा प्रणाली अपनी जैविक सामग्री को अपनी कोशिकाओं से अलग कर सकती है और अपनी कोशिकाओं पर हमला नहीं कर सकती है। इस जीन की संरचना में परिवर्तन और, तदनुसार, कोशिका की सतह प्रोटीन की संरचना में विभिन्न ऑटोइम्यून प्रतिक्रियाएं होती हैं और, कई अध्ययनों के अनुसार, अक्सर स्क्लेरोडर्मा वाले रोगियों में पाए जाते हैं। प्रतिरक्षा प्रक्रियाओं के नियमन में कई अन्य जीन शामिल हैं, जिनकी हार से इस बीमारी का विकास हो सकता है। दुर्भाग्य से, अब तक किए गए अध्ययन रोग के विकास में कुछ जीनों की भागीदारी पर परस्पर विरोधी डेटा प्रकट करते हैं।
स्क्लेरोडर्मा के विकास में मुख्य बिंदु संयोजी ऊतक की हार है, जो कई कारणों से हो सकता है, जिसमें आनुवंशिक दोष भी शामिल है। संयोजी ऊतक के विकास को नियंत्रित करने वाले कारक के उत्पादन के लिए जिम्मेदार जीन को नुकसान, साथ ही फाइब्रोब्लास्ट के गठन को नियंत्रित करने वाले कारक ( कोशिकाएं जो संयोजी ऊतक को संश्लेषित करती हैं), संभावनाओं में से एक है संभावित कारणस्क्लेरोडर्मा की घटना।
आनुवंशिक तंत्र में परिवर्तन जन्मजात और अधिग्रहित दोनों हो सकते हैं। यह ध्यान दिया जाना चाहिए कि स्क्लेरोडार्मा, जैसे, विरासत में नहीं मिला है, लेकिन जो लोग रोगियों से निकटता से संबंधित हैं, उनमें रोग विकसित होने की संभावना अधिक होती है।
जीन की संरचना में परिवर्तन को उत्परिवर्तन कहा जाता है। वे न्यूक्लियोटाइड्स की यादृच्छिक पुनर्व्यवस्था के परिणामस्वरूप अनायास उत्पन्न होते हैं ( संरचनात्मक एसिड आनुवंशिक जानकारी को कूटबद्ध करते हैं) साधारण के विभाजन के दौरान ( दैहिक) और रोगाणु कोशिकाएं। पैथोलॉजिकल संरचना प्राप्त करने के लिए जीन द्वारा एन्कोड किए गए प्रोटीन के लिए, यह पर्याप्त है कि केवल एक न्यूक्लियोटाइड को दूसरे द्वारा प्रतिस्थापित किया जाए। हालांकि, यह समझा जाना चाहिए कि मानव जीनोम में मरम्मत तंत्र हैं जो गलत प्रतिकृति के अधिकांश परिणामों को सफलतापूर्वक समाप्त कर देते हैं ( प्रजनन) गुणसूत्र।
निम्नलिखित कारकों के प्रभाव में जीनोम उत्परिवर्तन हो सकता है:
- आयनित विकिरण;
- पराबैंगनी विकिरण;
- उच्च और निम्न तापमान;
- नाइट्रेट;
- कीटनाशक;
- कुछ दवाएं ( साइटोस्टैटिक्स);
- पोषक तत्वों की खुराक;
- सॉल्वैंट्स;
- वायरस;
- कुछ बैक्टीरिया के एंटीजन।
ज्वलनशील कारक
भड़काऊ प्रतिक्रिया वह कारक है जो कुछ परिस्थितियों में स्क्लेरोडर्मा के विकास का कारण बन सकती है। यह इस तथ्य के कारण है कि भड़काऊ प्रतिक्रिया के दौरान, विभिन्न जैविक रूप से सक्रिय पदार्थों का उत्पादन बढ़ जाता है, जो ऊतकों को प्रभावित कर सकते हैं और कोशिकाओं और रक्त वाहिकाओं में कार्यात्मक और संरचनात्मक परिवर्तन कर सकते हैं। इसके कारण, संवहनी पारगम्यता बढ़ जाती है, ऐसी स्थितियाँ बन जाती हैं जिसके तहत प्रतिरक्षात्मक कोशिकाएं भड़काऊ फोकस के लिए "आकर्षित" होती हैं। यह सब फ़ाइब्रोब्लास्ट्स की सक्रियता के लिए आवश्यक शर्तें बनाता है ( कोशिकाएं जो संयोजी ऊतक तंतुओं को संश्लेषित करती हैं). नतीजतन, एक पुरानी भड़काऊ प्रतिक्रिया होती है, जो आनुवंशिक असामान्यताओं की पृष्ठभूमि या कई अन्य कारकों के प्रभाव के खिलाफ, प्रणालीगत स्क्लेरोडर्मा को ट्रिगर करती है।ऑटोइम्यून प्रक्रिया
ऑटोइम्यून प्रक्रिया प्रतिरक्षा प्रणाली की खराबी का परिणाम है और शरीर के अपने ऊतकों के खिलाफ निर्देशित एक रोगजनक प्रतिरक्षा प्रतिक्रिया है।एक ऑटोइम्यून प्रक्रिया की घटना निम्नलिखित कारकों से जुड़ी हो सकती है:
- आनुवंशिक विसंगतियाँ।जैसा कि ऊपर उल्लेख किया गया है, आनुवंशिक विकृतियों में, सामान्य सतही प्रोटीन के संश्लेषण को बाधित किया जा सकता है, जो एक ऐसी स्थिति की ओर ले जाता है जिसमें प्रतिरक्षा कोशिकाएं अपने स्वयं के ऊतकों को पहचान नहीं पाती हैं और उन पर हमला करती हैं।
- रोगजनक एजेंट।कुछ रोगजनक एजेंटों में संरचना में मानव प्रोटीन के समान एंटीजन होते हैं। यह उन्हें खुद के खिलाफ बचाव करने की अनुमति देता है, हालांकि, प्रतिक्रिया के विकास के साथ, यह प्रतिरक्षा कोशिकाओं और बैक्टीरिया के एंटीबॉडी और अपने स्वयं के ऊतकों द्वारा समानांतर हमले के लिए पूर्वापेक्षाएँ बनाता है।
- अन्य कारणों से।ऑटोइम्यून प्रक्रियाएं बेहद जटिल हैं और कई कारणों से हो सकती हैं।
संक्रामक कारक
लंबे समय से, संक्रामक एजेंटों को स्क्लेरोदेर्मा शुरू करने में सक्षम कारक के रूप में माना जाता है। हालाँकि, आज तक, एक विशिष्ट संक्रमण की पहचान करना संभव नहीं हो पाया है जो एक उत्तेजक कारक के रूप में कार्य कर सकता है।हालांकि, यह माना जाता है कि कुछ संक्रामक एजेंट प्रतिरक्षा प्रणाली को प्रभावित करके ऑटोइम्यून प्रतिक्रियाओं को ट्रिगर करने में सक्षम हैं और इस तरह प्रणालीगत स्क्लेरोडर्मा के विकास को भड़काते हैं। कुछ रोगियों में मानव प्रोटीन अंशों के लिए सीरम एंटीबॉडी पाए गए, जो कुछ शर्तों के तहत सामान्य शरीर के ऊतकों के साथ बातचीत कर सकते हैं। यह इस तथ्य के कारण है कि वायरस के प्रोटीन में नकल करने की क्षमता होती है, अर्थात, वे संरचना में मानव वाहक के प्रोटीन के समान संरचना बनाते हैं। इस तंत्र के कारण, प्रतिरक्षा प्रतिक्रिया के विकास के दौरान, प्रतिरक्षी सक्षम कोशिकाएं न केवल संक्रामक एजेंट के प्रतिजनों पर हमला करती हैं, बल्कि अपने स्वयं के ऊतकों पर भी हमला करती हैं।
इस प्रकार, साइटोमेगालोवायरस के अंशों के एंटीबॉडी का शरीर पर निम्नलिखित प्रभाव पड़ता है:
- फाइब्रोब्लास्ट सक्रियण।फाइब्रोब्लास्ट शरीर की कोशिकाएं हैं जो संयोजी ऊतक तंतुओं को संश्लेषित करती हैं। वे एंटीसाइटोमेगालोवायरस एंटीबॉडी के साथ-साथ हाइपोक्सिया, ऊतक क्षति और भड़काऊ प्रतिक्रियाओं की स्थितियों में सक्रिय होते हैं। इसी समय, कोलेजन के अत्यधिक संश्लेषण के कारण, जो एक कठोर फ्रेम बनाता है, ऊतक अपनी मूल लोच खो देते हैं।
- संवहनी चिकनी मांसपेशियों का प्रसार।एंटीबॉडी के प्रभाव में, संवहनी चिकनी मांसपेशियों की कोशिकाओं के प्रजनन को उत्तेजित किया जाता है, जिससे उनके लुमेन का संकुचन होता है और तदनुसार, हाइपोक्सिया होता है। यह प्रगतिशील कोशिका क्षति से भरा हुआ है, साथ ही संयोजी ऊतक के संश्लेषण में कुछ वृद्धि हुई है।
- रक्त वाहिकाओं की एक नई आंतरिक परत का निर्माण।मानव साइटोमेगालोवायरस के प्रभाव में, संवहनी इंटिमा ( झिल्ली जो रक्त वाहिकाओं की आंतरिक सतह को रेखाबद्ध करती है) गाढ़ा हो जाता है, जिससे इसके लुमेन का संकुचन होता है।
वातावरणीय कारक
चिकित्सा अनुसंधान से पता चला है कि ऐसे भौगोलिक क्षेत्र हैं जिनमें स्क्लेरोडर्मा की घटना अन्य क्षेत्रों की तुलना में थोड़ी अधिक है। इस घटना के एक अधिक विस्तृत अध्ययन ने यह मान लेना संभव बना दिया कि कुछ पर्यावरणीय कारक हैं जो एक या दूसरे तरीके से शरीर को प्रभावित कर सकते हैं और प्रणालीगत स्क्लेरोडर्मा शुरू कर सकते हैं।निम्नलिखित रसायनों के संपर्क में आने से स्क्लेरोडर्मा हो सकता है:
- सिलिकॉन;
- हैवी मेटल्स;
- बुध;
- ऑर्गेनिक सॉल्वेंट;
- विनाइल क्लोराइड;
- बेंजीन;
- टोल्यूनि;
- ट्राइक्लोरोएथिलीन;
- एपॉक्सी रेजि़न;
- यूरिया-फॉर्मेल्डीहाइड राल;
- पैराफिन और सिलिकॉन ( कॉस्मेटिक स्तन वृद्धि के लिए प्रयोग किया जाता है).
- एल-ट्रिप्टोफैन;
- mazindol
- फेनफ्लुरामाइन;
- एम्फ़ेप्रामोन।
पर्यावरणीय कारकों का एक्सपोजर स्थानीय और प्रणालीगत दोनों प्रतिक्रियाओं को उत्तेजित कर सकता है। किसी भी कारक द्वारा शुरू की गई पैथोलॉजिकल प्रक्रिया इसके प्रभाव की समाप्ति के बाद भी जारी रहती है।
यह ध्यान दिया जाना चाहिए कि कुछ रसायनों और पर्यावरणीय कारकों के संपर्क में आने से त्वचा या आंतरिक अंगों में स्क्लेरोटिक परिवर्तन हो सकते हैं, जो कि स्क्लेरोडर्मा के तत्व नहीं हैं। उदाहरण के लिए, शराब के प्रभाव में, एक त्वचा विकृति उत्पन्न होती है जो स्क्लेरोडर्मा के समान दिखती है, लेकिन ऐसा नहीं है।
यह समझा जाना चाहिए कि ये कारक स्केलेरोडर्मा के विकास का कारण तभी बन सकते हैं जब कोई उपयुक्त आनुवंशिक पृष्ठभूमि हो।
कई दवाएं
काफी बड़ी संख्या में दवाएं हैं, जो कुछ शर्तों के तहत त्वचा और आंतरिक अंगों के स्केलेरोसिस का कारण बन सकती हैं।निम्नलिखित दवाएं स्थानीय अवक्षेपण कारक के रूप में कार्य कर सकती हैं:
- फाइटोमेनाडियोन;
- पेंटाजोसिन;
- हेपरिन।
निम्नलिखित दवाएं प्रणालीगत स्क्लेरोडर्मा का कारण बन सकती हैं:
- ब्लोमाइसिन;
- एल-ट्रिप्टोफैन;
- कार्बिडोपा;
- पेनिसिलमाइन;
- सोडियम वैल्प्रोएट;
- कोकीन;
- एम्फ़ैटेमिन;
- diltiazem.
स्क्लेरोडर्मा के लक्षण
 चिकित्सा पद्धति में, सीमित हैं ( स्थानीय) स्क्लेरोदेर्मा, जिसमें घाव त्वचा, मांसपेशियों, जोड़ों और हड्डियों तक सीमित होते हैं, और प्रणालीगत रूप, जिसमें रक्त वाहिकाओं, फेफड़े, गुर्दे, हृदय और अन्य आंतरिक अंगों में परिवर्तन होते हैं।
चिकित्सा पद्धति में, सीमित हैं ( स्थानीय) स्क्लेरोदेर्मा, जिसमें घाव त्वचा, मांसपेशियों, जोड़ों और हड्डियों तक सीमित होते हैं, और प्रणालीगत रूप, जिसमें रक्त वाहिकाओं, फेफड़े, गुर्दे, हृदय और अन्य आंतरिक अंगों में परिवर्तन होते हैं। स्क्लेरोदेर्मा विभिन्न नैदानिक लक्षणों से प्रकट होता है, जो प्रक्रिया के स्थानीयकरण और तदनुसार, प्रभावित अंगों पर निर्भर करता है। पैथोलॉजी की अभिव्यक्तियों को प्रभावित करने वाला एक महत्वपूर्ण कारक इसके विकास का चरण और स्क्लेरोटिक परिवर्तनों की डिग्री है।
स्क्लेरोदेर्मा के शुरुआती चरणों में, निम्नलिखित गैर-विशिष्ट लक्षण हो सकते हैं:
- अस्वस्थता;
- मांसपेशियों में दर्द।
स्क्लेरोडर्मा के आगे के लक्षण स्क्लेरोटिक घावों के स्थान और प्रसार पर निर्भर करते हैं।
नैदानिक अभ्यास में, रोग के निम्नलिखित रूपों को अलग करने की प्रथा है:
- सीमित स्क्लेरोडर्मा।सीमित स्क्लेरोडर्मा के साथ, त्वचा की मोटाई में अलग-अलग फॉसी दिखाई देते हैं, कभी-कभी मांसपेशियों और हड्डियों में। परिधीय रक्त वाहिकाओं को नुकसान विकसित होता है। foci के आकार और प्रकार के आधार पर, पट्टिका, रैखिक और चित्तीदार स्क्लेरोडर्मा को प्रतिष्ठित किया जाता है।
- सिस्टेमिक स्केलेरोडर्मा।प्रणालीगत स्क्लेरोडर्मा में, विकासशील foci त्वचा के घावों तक सीमित नहीं हैं और आंतरिक अंगों में फैलते हैं, जिससे उनके कार्य का उल्लंघन होता है।
त्वचा पर घाव
 सीमित त्वचा के घावों के विकास में, तीन लगातार चरणों को प्रतिष्ठित किया जाता है:
सीमित त्वचा के घावों के विकास में, तीन लगातार चरणों को प्रतिष्ठित किया जाता है:
- शोफ।भड़काऊ प्रतिक्रिया जो शुरू में होती है, जैविक रूप से सक्रिय पदार्थों की रिहाई के साथ होती है जो वासोडिलेशन का कारण बनती है, जिसके कारण होता है। नतीजतन, उंगलियों, हाथों और पैरों की मात्रा बढ़ जाती है, कुछ सूजन और सुस्ती होती है ( जब थोड़ी देर के लिए दबाया जाता है, तो एक निशान बना रहता है), त्वचा की सिलवटों को चिकना कर दिया जाता है। कुछ मामलों में यह विकसित होता है। त्वचा का रंग चमकीले लाल या नीले रंग के साथ लाल हो सकता है। यह चरण कई हफ्तों तक रहता है।
- नाकाबंदी करना।संघनन या काठिन्य के चरण में, त्वचा के संयोजी ऊतक की सामान्य संरचना को एक पैथोलॉजिकल द्वारा बदल दिया जाता है। इस वजह से, स्क्लेरोसिस के मोमी-पीले फॉसी दिखाई देते हैं, जो एक नीले-बैंगनी विकास क्षेत्र से घिरा हुआ है। इन foci के क्षेत्र में, त्वचा कठोर, ठंडी, अंतर्निहित ऊतकों से अविभाज्य है।
- शोष।शोष प्रक्रिया का अंतिम चरण है। पैथोलॉजी के इस चरण में, त्वचा पतली हो जाती है, अपना रंग खो देती है, चर्मपत्र कागज जैसा दिखता है। पसीने और वसायुक्त ग्रंथियों की हार के कारण, त्वचा शुष्क होती है, आसानी से किसी भी कारक के प्रभाव में फट जाती है। चमड़े के नीचे की वसा और मांसपेशियों को नुकसान के साथ, त्वचा सीधे अंतर्निहित हड्डी संरचनाओं का पालन कर सकती है।
त्वचा की सतह पर स्क्लेरोटिक घावों के वितरण और प्रकार के आधार पर, रोग के कई रूप हैं, जिनमें से प्लाक स्क्लेरोडर्मा सबसे आम है, इसलिए इसका नाम प्राथमिक फ़ोकस के आकार के कारण रखा गया है जो त्वचा की सतह पर सजीले टुकड़े बनाता है। त्वचा।
स्क्लेरोडर्मा के रूप स्केलेरोटिक घावों के प्रकार पर निर्भर करते हैं
| स्क्लेरोडर्मा का रूप | विशेषता | तस्वीर |
| पट्टिका स्क्लेरोडर्मा | पट्टिका स्क्लेरोदेर्मा रोग का सबसे आम रूप है। प्रारंभ में, आकार में 1-5 सेमी तक, आकार में गोल, रंग में गुलाबी रंग का एडेमेटस फॉसी, त्वचा पर दिखाई देता है, जो धीरे-धीरे बढ़ता है और फैलता है ( इसी समय, केंद्र में प्रगतिशील संघनन मनाया जाता है). शोष के विकास के चरण में, त्वचा पतली हो जाती है, इसके पीछे हटने और ब्लैंचिंग देखी जाती है। कुछ मामलों में, कैल्शियम के जमाव के क्षेत्र foci में बनते हैं। | 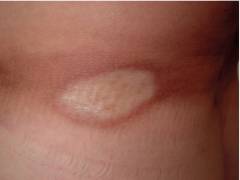 |
| रैखिक स्क्लेरोडर्मा | रैखिक स्क्लेरोदेर्मा बच्चों में अधिक आम है। यह खोपड़ी पर स्थित एक फोकस की विशेषता है, जो धीरे-धीरे माथे और नाक तक फैलता है। रैखिक प्रसार के कारण, यह ध्यान कृपाण प्रहार से निशान जैसा दिखता है। जब शरीर के अन्य भागों में स्थानीयकृत ( कभी-कभार) स्क्लेरोटिक परिवर्तन तंत्रिका चड्डी के साथ फैलते हैं। | 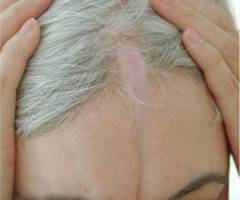 |
| सफेद दाग रोग | सफेद धब्बे की बीमारी के साथ, छोटा, एक सेंटीमीटर व्यास तक, गोल और चमकदार सफेद foci दिखाई देता है। इन धब्बों की पहचान सघन संरचना और ऊँची सतह से होती है। स्वस्थ ऊतक के साथ सीमा पर एक लाल रंग का विकास क्षेत्र दिखाई देता है। ज्यादातर, घाव गर्दन पर स्थित होते हैं, कम अक्सर धड़ पर ( कंधे, छाती), साथ ही मौखिक गुहा और जननांग अंगों के श्लेष्म झिल्ली पर। | 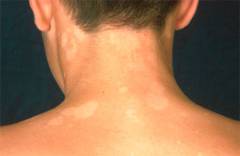 |
| बुलस स्क्लेरोडर्मा | बुलस स्क्लेरोदेर्मा त्वचा की सतह पर फफोले के गठन की विशेषता है। यह ईोसिनोफिल्स से जैविक रूप से सक्रिय पदार्थों की रिहाई के संयोजन में लसीका वाहिकाओं को नुकसान का परिणाम है ( प्रकारों में से एक). रोग के इस रूप के साथ, आमतौर पर अन्य प्रकार के स्क्लेरोटिक घावों का पता लगाया जाता है। | 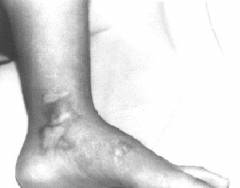 |
| एकतरफा प्रगतिशील चेहरे के शोष के साथ सीमित स्क्लेरोडर्मा | स्क्लेरोदेर्मा का यह रूप स्वतंत्र रूप से और रोग के अन्य रूपों के साथ संयोजन में हो सकता है। यह आमतौर पर 18 - 22 वर्ष से कम आयु के लोगों में होता है। स्क्लेरोटिक परिवर्तन आंख के क्षेत्र, जाइगोमैटिक आर्च और निचले जबड़े में शुरू होते हैं। इस मामले में, एडिमा और स्केलेरोसिस के चरण को दरकिनार करते हुए त्वचा शोष करती है। अंतर्निहित ऊतकों की भागीदारी के कारण, गंभीर पुराना दर्द होता है। प्रक्रिया पलकों, भौहों के साथ होती है। स्क्लेरोडर्मा के अन्य रूपों के विपरीत, इस प्रकार की बीमारी में पसीने और फैटी ग्रंथियों की गतिविधि कम नहीं होती है, बल्कि इसके विपरीत बढ़ जाती है। मांसपेशियों और हड्डियों के शोष के कारण, साथ ही तंत्रिका क्षति के कारण, चेहरा अपनी समरूपता खो देता है, प्रभावित आधा आकार में घट जाता है। | 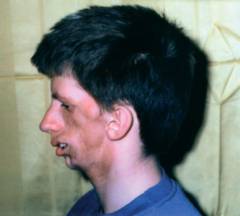 |
प्रभावित त्वचा के क्षेत्रों में, मकड़ी की नसें और कैल्सीफिकेशन के क्षेत्र बनते हैं। संवहनी तारक ( telangiectasia) ज्यादातर चेहरे, मुंह, आंखों, जननांगों, छाती, हाथों की श्लेष्मा झिल्ली पर होते हैं। चमड़े के नीचे का कैल्सीफिकेशन तब होता है जब कैल्शियम लवण त्वचा की मोटाई या चमड़े के नीचे के वसा ऊतक में जमा हो जाते हैं। यह प्रक्रिया आमतौर पर उन क्षेत्रों में होती है जहां बार-बार चोट लगने की संभावना होती है ( फोरआर्म्स, उंगलियों की सामने की सतह). कैल्शियम का जमाव समय के साथ त्वचा को नष्ट कर सकता है और घावों का निर्माण कर सकता है।
संवहनी क्षति
 स्क्लेरोडर्मा में रोगजनक तंत्र की क्रिया केवल त्वचा तक ही सीमित नहीं है, बल्कि रक्त वाहिकाओं को भी कवर करती है। इस बीमारी के लगभग सभी रोगियों में, संवहनी क्षति कम तापमान या के प्रभाव में परिधीय धमनियों और धमनियों की ऐंठन के रूप में प्रकट होती है। आम तौर पर यह घटना उंगलियों को ढकती है, लेकिन दुर्लभ मामलों में यह पैरों पर और यहां तक कि जीभ पर भी पाई जा सकती है। Raynaud की घटना को शास्त्रीय रूप से उंगलियों की त्वचा के तीन चरण के मलिनकिरण के रूप में वर्णित किया गया है।
स्क्लेरोडर्मा में रोगजनक तंत्र की क्रिया केवल त्वचा तक ही सीमित नहीं है, बल्कि रक्त वाहिकाओं को भी कवर करती है। इस बीमारी के लगभग सभी रोगियों में, संवहनी क्षति कम तापमान या के प्रभाव में परिधीय धमनियों और धमनियों की ऐंठन के रूप में प्रकट होती है। आम तौर पर यह घटना उंगलियों को ढकती है, लेकिन दुर्लभ मामलों में यह पैरों पर और यहां तक कि जीभ पर भी पाई जा सकती है। Raynaud की घटना को शास्त्रीय रूप से उंगलियों की त्वचा के तीन चरण के मलिनकिरण के रूप में वर्णित किया गया है। रेनॉड की घटना के साथ, त्वचा के रंग परिवर्तन के निम्नलिखित चरणों का पता चलता है:
- उंगलियों का पीलापन।ठंड के प्रभाव में, धमनियों और धमनियों में अत्यधिक ऐंठन होती है ( रक्त वाहिकाएं जो ऑक्सीजन युक्त रक्त को हृदय से दूर ले जाती हैं), जो रक्त की आपूर्ति में कमी की ओर जाता है और, तदनुसार, ऊतक इस्किमिया और त्वचा का पीलापन। आमतौर पर पीली उंगलियों और सामान्य रंग के ब्रश के बीच एक स्पष्ट सीमा होती है।
- नीली उँगलियाँ।विकसित वैसोस्पास्म और पोषक तत्वों और ऑक्सीजन की अपर्याप्त आपूर्ति इस तथ्य की ओर ले जाती है कि यह उंगलियों में जमा होना शुरू हो जाता है, ऑक्सीजन छोड़ देता है और कार्बन डाइऑक्साइड अणु के साथ संयोजन करता है, जो त्वचा को एक सियानोटिक देता है ( साइनोटिक) छाया।
- उँगलियों का लाल होना।वैसोस्पास्म के उन्मूलन के बाद, लालिमा होती है, जो प्रतिक्रियाशील फुफ्फुस से जुड़ी होती है ( रक्त थक जाता है और परिधीय वाहिकाओं के पर्याप्त संकुचन में असमर्थ हो जाता है).
रायनौड की घटना के साथ त्वचा के रंग में परिवर्तन के अलावा, निम्नलिखित लक्षण हो सकते हैं:
- उंगलियों की सुन्नता;
- उंगलियों में झुनझुनी;
- एक हमले के दौरान स्थानीय असुविधा।
कुछ मामलों में, रोग के एक लंबे नुस्खे के साथ, रेनॉड की घटना निम्नलिखित लक्षणों के साथ हो सकती है:
- उंगलियों पर खराब उपचार घाव;
- सूखी उंगलियां;
- प्रभावित उंगलियों का सहज विच्छेदन ( उंगली की मौत).
आंतरिक अंगों को नुकसान
प्रणालीगत स्क्लेरोडर्मा के साथ, निम्नलिखित अंग और अंग प्रणालियां प्रभावित हो सकती हैं:- जठरांत्र पथ;
- जिगर;
- फेफड़े;
- दिल;
- गुर्दे;
- हड्डियों और मांसपेशियों;
- मूत्र प्रणाली।
गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की चोट जठरांत्र पथ) उन रोगियों में प्रणालीगत स्क्लेरोडर्मा की सबसे आम अभिव्यक्तियों में से एक है, जिनके पास रेनॉड की घटना नहीं है। संपूर्ण पाचन तंत्र प्रभावित हो सकता है, लेकिन अधिक बार ऑरोफरीनक्स, अन्नप्रणाली, पेट, बड़ी और छोटी आंतों और मलाशय का स्केलेरोसिस होता है। लार ग्रंथियों को संभावित नुकसान, जिससे बिगड़ा हुआ निगलने की ओर जाता है।
गैस्ट्रोइंटेस्टाइनल ट्रैक्ट क्षति चिकनी मांसपेशियों के एट्रोफी पर आधारित है ( रक्त वाहिकाओं और तंत्रिका अंत को नुकसान के कारण) और फाइब्रोसिस ( सामान्य संयोजी ऊतक का प्रतिस्थापन). यह सब इस तथ्य की ओर जाता है कि क्रमाकुंचन का उल्लंघन होता है और पाचन तंत्र की सामग्री का पारगमन होता है। आंतों के म्यूकोसा के स्केलेरोसिस से पोषक तत्वों का कुअवशोषण होता है, जो वजन घटाने और आवश्यक खनिजों के अपर्याप्त सेवन से भरा होता है।
गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की हार निम्नलिखित लक्षणों के साथ है:
- मौखिक गुहा की मात्रा में कमी;
- शुष्क मुंह;
- निगलने का विकार;
- पेट में जलन;
- गैस्ट्रिक सामग्री का अनैच्छिक regurgitation;
- अन्नप्रणाली का संकुचन परिपूर्णता की एक शुरुआती भावना से प्रकट, उरोस्थि के पीछे भारीपन, बिना पचे हुए भोजन का पुनरुत्थान, वजन कम होना);
- प्रारंभिक संतृप्ति;
- , के साथ बारी-बारी से;
- अव्यक्त आंत्र रक्तस्राव;
- खून;
जिगर
स्क्लेरोडार्मा शायद ही कभी सीधे यकृत के ऊतकों को प्रभावित करता है, लेकिन कुछ मामलों में यह प्राथमिक पित्त के विकास में योगदान करने वाले कारक के रूप में कार्य कर सकता है। इसी समय, स्तर में वृद्धि के कारण ( हीमोग्लोबिन का टूटने वाला उत्पाद, जिसे सामान्य रूप से यकृत द्वारा संसाधित किया जाता है और मल के साथ उत्सर्जित किया जाता है) घटित होना। पित्त नलिकाओं के स्केलेरोसिस के साथ, रंगहीन मल, पीलिया और खुजली हो सकती है।
फेफड़े
सबसे ज्यादा फेफड़े में चोट लगती है सामान्य कारणस्केलेरोडर्मा के रोगियों में मृत्यु।
स्क्लेरोदेर्मा में फेफड़ों की क्षति के निम्नलिखित लक्षण हो सकते हैं:
- मध्य फेफड़ों के रोग।इंटरस्टिटियम एक अंग का कंकाल है, जिसमें संयोजी ऊतक, रक्त और लसीका वाहिकाओं के साथ-साथ वाहिकाओं और तंत्रिकाओं के आस-पास के ऊतक होते हैं। अंतरालीय फेफड़े की बीमारी के साथ, केशिकाओं और एल्वियोली की दीवारों का स्केलेरोसिस होता है, जो फेफड़ों में गैस विनिमय प्रक्रियाओं को बहुत जटिल करता है। नतीजतन, सांस की तकलीफ विकसित होती है, फेफड़ों की गतिशीलता कम हो जाती है और ज्वार की मात्रा कम हो जाती है।
- फेफड़ों की धमनियों में उच्च रक्तचाप।फुफ्फुसीय धमनी प्रणाली में दबाव में वृद्धि को फुफ्फुसीय उच्च रक्तचाप कहा जाता है। उच्च रक्तचाप वाहिकाओं के आंतरिक लुमेन में कमी के साथ-साथ संवहनी दीवार की लोच में कमी के कारण विकसित होता है, जिससे रक्त प्रवाह के प्रतिरोध में वृद्धि होती है। नतीजतन, दिल के दाहिने हिस्सों पर भार बढ़ता है, और दाएं वेंट्रिकल की प्रगतिशील अतिवृद्धि होती है। हृदय के दाहिने बछड़ों में बढ़ते दबाव के कारण, शिरापरक वापसी कम हो जाती है, जिससे यकृत और प्रणालीगत परिसंचरण के कुछ अन्य अंगों में रक्त का ठहराव होता है। नतीजतन, सांस की तकलीफ होती है, उरोस्थि के पीछे दर्द होता है, सही हाइपोकॉन्ड्रिअम में दर्द होता है, गले की नसों में सूजन होती है।
स्क्लेरोदेर्मा में दिल की क्षति काफी आम है, लेकिन कई मामलों में नैदानिक अभिव्यक्तियाँ अनुपस्थित हैं। यह माना जाता है कि स्केलेरोडर्मा में हृदय की मांसपेशियों और पेरिकार्डियल संरचनाओं को चिकित्सकीय रूप से स्पष्ट क्षति रोग के प्रतिकूल पाठ्यक्रम को इंगित करती है।
स्क्लेरोदेर्मा में दिल को नुकसान निम्नलिखित नैदानिक संकेतों द्वारा प्रकट किया जा सकता है:
- छाती में दर्द;
- व्यायाम के दौरान सांस की तकलीफ;
- दिल की धड़कन की भावना;
- चक्कर आना;
- गले की नसों की सूजन;
- हृदय संबंधी अतालता ( ).
गुर्दे
स्क्लेरोदेर्मा के साथ, गुर्दे के जहाजों को प्रभावित किया जाता है, जिससे तीव्र के विकास तक खराब गुर्दे का कार्य होता है। नतीजतन, गुर्दे के माध्यम से फ़िल्टर किए गए रक्त की मात्रा कम हो जाती है, और क्षय उत्पाद शरीर में जमा होने लगते हैं, जिससे विभिन्न प्रतिकूल प्रभाव पड़ते हैं।
रोग आमतौर पर धमनी उच्च रक्तचाप द्वारा प्रकट होता है, जो गुर्दे की धमनी प्रणाली में रक्त के प्रवाह में कमी के जवाब में होता है, और जिसका उद्देश्य उचित रक्त आपूर्ति को बनाए रखना और बहाल करना है। दुर्लभ मामलों में, दबाव थोड़ा बढ़ जाता है, लेकिन उन रोगियों में जिनका स्तर पैथोलॉजी की शुरुआत से पहले सामान्य था, यह काफी तेजी से बढ़ता है। यह सांस की तकलीफ, सिरदर्द, आंखों के सामने "मक्खियों" या डॉट्स की उपस्थिति, फुफ्फुसीय एडिमा और निचले छोरों की सूजन के साथ है।
यह ध्यान दिया जाना चाहिए कि स्क्लेरोडर्मा में गुर्दे की क्षति की पृष्ठभूमि के खिलाफ रक्तचाप में वृद्धि पूरी तरह से अनुकूल संकेत है, क्योंकि यह हृदय की मांसपेशियों के सामान्य कार्य को इंगित करता है।
गुर्दे की विफलता की पृष्ठभूमि के खिलाफ, परिधीय शोफ विकसित होता है, क्षय उत्पादों के साथ नशा ( सिरदर्द, बिगड़ा हुआ चेतना). कुछ मामलों में, सीरस थैलियों में एक बहाव बनना संभव है - उदर गुहा में ( जलोदर, पेट की मात्रा में वृद्धि और पेट के अंगों के संपीड़न के साथ), फुफ्फुस गुहा में ( श्वसन विफलता के साथ) और पेरिकार्डियम में ( के साथ).
बिगड़ा हुआ गुर्दे समारोह के कारण, यह विकसित होता है, जो त्वचा के पीलापन और शारीरिक परिश्रम के प्रतिरोध में कमी के साथ होता है। एक कमी भी है, जो गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के श्लेष्म झिल्ली के साथ होती है।
हड्डियाँ और मांसपेशियाँ
कई मरीज़ ध्यान देते हैं कि स्क्लेरोडर्मा के शुरुआती लक्षण मस्कुलोस्केलेटल सिस्टम को नुकसान से जुड़े थे। ज्यादातर मामलों में, ये लक्षण जुड़े होते हैं दर्दनाक संवेदनाएँलोड के तहत और आराम पर। हालांकि, कुछ मामलों में, जोड़ों और मांसपेशियों में दर्द की घटना एक वास्तविक भड़काऊ प्रतिक्रिया से जुड़ी हो सकती है। सबसे अधिक प्रभावित जोड़ों में उंगलियां और हाथ, साथ ही कलाई और कोहनी के जोड़ भी शामिल हैं। त्वचा के पतले होने और मांसपेशियों के शोष के कारण, संयुक्त वृद्धि की डिग्री का पर्याप्त रूप से आकलन करना हमेशा संभव नहीं होता है। जोड़ों और मांसपेशियों को होने वाली प्रगतिशील क्षति के कारण फ्लेक्सन संकुचन हो सकता है ( संयुक्त में अंग गतिशीलता की महत्वपूर्ण सीमा).
मूत्र तंत्र
स्क्लेरोडर्मा में जननांग प्रणाली की हार निम्नलिखित लक्षणों के साथ होती है:
- स्तंभन दोष;
- काठिन्य मूत्राशयइसकी मात्रा में कमी के साथ ( जिसके परिणामस्वरूप बार-बार पेशाब करने की इच्छा होती है);
- संभोग के दौरान दर्द योनि ग्रंथियों की शिथिलता और योनि के सूखेपन के कारण);
- योनि के श्लेष्म का अल्सरेशन;
- यौन इच्छा में कमी;
क्रेस्ट सिंड्रोम
क्रेस्ट सिंड्रोम अंग्रेजी शब्दों के लिए एक संक्षिप्त शब्द है जो सिस्टमिक स्क्लेरोदेर्मा के सबसे आम अभिव्यक्तियों की एक सूची है।क्रेस्ट सिंड्रोम में निम्नलिखित विकृति शामिल हैं:
- सी - कैल्सिनोसिस - कैल्सिनोसिस।कैल्सीनोसिस घनी चमड़े के नीचे की संरचनाएँ हैं, जो कैल्शियम लवणों के जमाव हैं। कुछ मामलों में, वे अल्सर बनाते हैं जिसमें जीवाणु एजेंट प्रवेश करते हैं जो नरम ऊतकों और हड्डियों के संक्रमण का कारण बन सकते हैं ( अस्थिमज्जा का प्रदाह).
- R - Raynauld की घटना - Raynaud की घटना। Raynaud की घटना, जैसा कि पहले ही वर्णित है, परिधीय वाहिकाओं की ऐंठन के कारण होती है और उंगलियों और पैर की उंगलियों में रक्त परिसंचरण के उल्लंघन से प्रकट होती है। यह कम तापमान के संपर्क में आने पर उंगलियों के रंग में बदलाव की विशेषता है।
- ई - एसोफेजियल डिस्मोटिलिटी - एसोफैगस की खराब गतिशीलता।एसोफैगस की चिकनी मांसपेशियों को नुकसान के कारण, निगलने की प्रक्रिया परेशान होती है, रोगियों में अनैच्छिक पुनरुत्थान होता है, और दिल की धड़कन दिखाई देती है।
- एस - स्क्लेरोडैक्ट्यली - स्क्लेरोडैक्टली।स्क्लेरोडैक्ट्यली एक पैथोलॉजिकल स्थिति है जिसमें उंगलियों की त्वचा मोटी हो जाती है, चमड़े के नीचे के ऊतक एट्रोफाइड हो जाते हैं, और टर्मिनल फालैंग्स बढ़ जाते हैं। इन सभी परिवर्तनों की पृष्ठभूमि के खिलाफ, उंगलियों की गतिशीलता बाधित होती है, हाथ का संपीड़न अधिक कठिन हो जाता है।
- टी - टेलैंगिएकसिया - स्पाइडर वेन्स।केशिकाओं और चेहरे पर त्वचा की अन्य छोटी रक्त वाहिकाओं की हार के कारण, शरीर के ऊपरी आधे हिस्से और मुंह, आंखों और जननांगों की श्लेष्मा झिल्ली पर, छोटे लाल-नीले डॉट्स दिखाई देते हैं, आकार में तारांकन के समान।
स्क्लेरोडर्मा का निदान
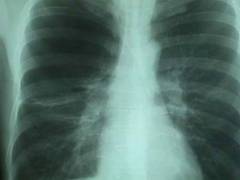 स्क्लेरोदेर्मा का निदान एक गतिशील प्रक्रिया है जिसके लिए रोगी की स्थिति की निरंतर निगरानी और नियंत्रण की आवश्यकता होती है। यह इस तथ्य के कारण है कि यह रोग पुराना है और लगातार प्रगति कर रहा है। यह इस तथ्य की ओर जाता है कि एक निश्चित अवधि के बाद, रोगी आंतरिक अंगों में नए घाव विकसित करते हैं और सामान्य स्थिति परेशान होती है।
स्क्लेरोदेर्मा का निदान एक गतिशील प्रक्रिया है जिसके लिए रोगी की स्थिति की निरंतर निगरानी और नियंत्रण की आवश्यकता होती है। यह इस तथ्य के कारण है कि यह रोग पुराना है और लगातार प्रगति कर रहा है। यह इस तथ्य की ओर जाता है कि एक निश्चित अवधि के बाद, रोगी आंतरिक अंगों में नए घाव विकसित करते हैं और सामान्य स्थिति परेशान होती है। स्क्लेरोडर्मा का निदान स्केलेरोटिक घावों के स्थानीयकरण की पहचान और आंतरिक अंगों को नुकसान की डिग्री के निर्धारण के साथ-साथ कई अतिरिक्त प्रयोगशाला परीक्षणों और प्रक्रियाओं के साथ-साथ रोगियों की आवधिक निगरानी पर आधारित है। इस प्रक्रिया में सबसे बड़ा मूल्य रोग के नैदानिक अभिव्यक्तियाँ हैं।
नैदानिक अभिव्यक्तियाँ
1980 में, अमेरिकन रयूमेटोलॉजिकल एसोसिएशन ने नैदानिक लक्षणों के आधार पर मानदंड प्रस्तावित किए, जिससे स्क्लेरोडर्मा का निदान हो सकता है। ये मानदंड सशर्त रूप से बड़े और छोटे में विभाजित होते हैं, यह इस बात पर निर्भर करता है कि वे कितनी बार होते हैं और वे कितने विशिष्ट हैं। स्क्लेरोडर्मा का संकेत देने वाले लक्षणों के केवल कुछ संयोजनों की उपस्थिति विभेदक निदान की प्रक्रिया को बहुत सुविधाजनक बनाती है।बड़ा मानदंड:
- त्वचा पर घाव।त्वचा का स्केलेरोसिस जो आधार से उंगलियों या पैर की उंगलियों के शीर्ष तक फैली हुई है।
- स्क्लेरोडैक्ट्यली।सीमित गतिशीलता और नाखून व्यूह के विस्तार के साथ उंगलियों और हाथों की त्वचा का मोटा होना।
- उंगलियों के पैड पर निशान।नाखून के फलांगों की ताड़ की सतह पर ताजा अल्सर या निशान की उपस्थिति।
- बेसल पल्मोनरी फाइब्रोसिस ( न्यूमोफिब्रोसिस). बेसल न्यूमोफिब्रोसिस के साथ, संयोजी ऊतक बेसल में बढ़ता है ( निचला) फेफड़ों के हिस्से। स्क्लेरोदेर्मा के साथ, प्रक्रिया सममित है। यह सांस की तकलीफ और फेफड़ों की महत्वपूर्ण मात्रा में कमी से प्रकट होता है। रेडियोलॉजिकल परीक्षा के दौरान पता चला ( सादा छाती रेडियोग्राफ़).
बाकी लक्षण जो इन नैदानिक मानदंडों में शामिल नहीं थे, वे भी निदान करने की प्रक्रिया में अत्यंत महत्वपूर्ण हैं, क्योंकि वे आपको रोग के प्रकार, उसके चरण को निर्धारित करने की अनुमति देते हैं, और रोग प्रक्रिया में शामिल अंगों को भी इंगित करते हैं।
प्रयोगशाला परीक्षण
प्रयोगशाला परीक्षण आपको पूरे जीव की स्थिति का आकलन करने और मुख्य चयापचय, संरचनात्मक और कार्यात्मक विकारों की पहचान करने की अनुमति देते हैं।स्क्लेरोदेर्मा के लिए, निम्नलिखित प्रयोगशाला परीक्षण किए जाते हैं:
- सामान्य विश्लेषणखून।लाल रक्त कोशिकाओं की संख्या में कमी का पता लगाने की अनुमति देता है ( रक्ताल्पता), जो छिपे हुए रक्तस्राव या बिगड़ा गुर्दे समारोह की पृष्ठभूमि के खिलाफ हो सकता है। प्लेटलेट्स की संख्या में कमी का भी पता लगाया जा सकता है। बढ़ाया जा सकता है सूजन का गैर विशिष्ट संकेत), लेकिन अक्सर यह सामान्य सीमा के भीतर होता है। ईएसआर में वृद्धि रोग के प्रतिकूल पाठ्यक्रम का संकेत है।
- रक्त रसायन।आपको रक्त सीरम में निहित लवण, एंजाइम, प्रोटीन और पिगमेंट की पहचान करने की अनुमति देता है। स्क्लेरोडर्मा में, मांसपेशियों के एंजाइमों का स्तर बढ़ाया जा सकता है ( क्रिएटिन फॉस्फोकाइनेज, एल्डोलेस) मांसपेशियों में सूजन के कारण। के स्तर में वृद्धि, और अन्य नाइट्रोजन टूटने वाले उत्पाद गुर्दे के उल्लंघन का संकेत देते हैं। बिलीरुबिन के स्तर में वृद्धि यकृत या पित्त नलिकाओं को नुकसान का संकेत देती है। एलानिन एमिनोट्रांस्फरेज़ और एस्पार्टेट एमिनोट्रांस्फरेज़ एंजाइमों के स्तर में वृद्धि ( एएलटी और एएसटी), जो आमतौर पर जिगर की क्षति का संकेत देता है, स्क्लेरोडर्मा में जानकारीपूर्ण नहीं है, क्योंकि ये एंजाइम क्षतिग्रस्त कंकाल की मांसपेशियों और हृदय से मुक्त हो सकते हैं।
- सामान्य मूत्र विश्लेषण।गुर्दे की क्षति के साथ, प्रोटीन और हाइड्रॉक्सीप्रोलाइन के बढ़े हुए स्तर का पता लगाया जाता है, साथ ही लाल रक्त कोशिकाओं से युक्त तलछट भी।
- CXCL4 के स्तर का निर्धारण। CXCL4 एक जैविक रूप से सक्रिय पदार्थ है जो प्लाज्मा कोशिकाओं द्वारा स्रावित होता है और नई रक्त वाहिकाओं के निर्माण में हस्तक्षेप करता है। प्रणालीगत स्क्लेरोडर्मा में, इस पदार्थ का स्तर ऊंचा हो सकता है, जो फुफ्फुसीय तंतुमयता और प्रगतिशील फुफ्फुसीय उच्च रक्तचाप का संकेत देता है।
- NT-proBNP के स्तर का निर्धारण।मस्तिष्क नैट्रियूरेटिक पेप्टाइड का सक्रियण NT-proBNP अंश के दरार के कारण होता है, जिसके रक्त में स्तर को कई प्रयोगशाला परीक्षणों का उपयोग करके निर्धारित किया जा सकता है। ब्रेन नैट्रियूरेटिक पेप्टाइड अत्यधिक व्यायाम के जवाब में हृदय की मांसपेशियों द्वारा निर्मित एक हार्मोन है। इस प्रकार, NT-proBNP की एकाग्रता फुफ्फुसीय उच्च रक्तचाप की गंभीरता से संबंधित है।
- सी - रिएक्टिव प्रोटीन।सी-रिएक्टिव प्रोटीन भड़काऊ प्रतिक्रिया के तीव्र चरण का एक मार्कर है। स्क्लेरोदेर्मा के साथ, इसका स्तर रोग की गतिविधि को इंगित करता है।
स्वप्रतिपिंडों
स्वप्रतिपिंड इम्युनोग्लोबुलिन हैं जो अपने स्वयं के प्रतिजनों के साथ बातचीत कर सकते हैं, अर्थात शरीर के अपने ऊतकों के साथ। इन एंटीबॉडी का गठन कई ऑटोइम्यून और आमवाती रोगों का आधार है। नैदानिक तस्वीर के विकास से बहुत पहले स्वप्रतिपिंडों के ऊंचे स्तर का पता लगाया जा सकता है।प्रारंभिक निदान करने और सहरुग्णताओं की पहचान करने के लिए स्वप्रतिपिंडों का स्तर और प्रकार महत्वपूर्ण है, लेकिन यह रोग गतिविधि की निगरानी की अनुमति नहीं देता है।
स्क्लेरोडर्मा में, निम्न प्रकार के स्वप्रतिपिंडों का पता लगाया जा सकता है:
- एंटीन्यूक्लियर एंटीबॉडी।एंटीन्यूक्लियर एंटीबॉडी ( एना) स्क्लेरोडर्मा के 90% रोगियों में पाए जाते हैं। वे इम्युनोग्लोबुलिन हैं जो कोशिका नाभिक की सामग्री पर हमला करने में सक्षम हैं। इन एंटीबॉडी की कई किस्में हैं, जिनमें एंटी-सेंट्रोमेरिक एंटीबॉडी और टोपोइज़ोमेरेज़ I के एंटीबॉडी सबसे आम हैं।
- टोपोइज़ोमेरेज़ I के एंटीबॉडी।टोपोइज़ोमेरेज़ I के प्रतिपिंड ( एंटी-एससीएल -70) फैलाने वाले स्केलेरोडर्मा वाले 30% रोगियों में पाए जाते हैं। इन एंटीबॉडी के उच्च स्तर वाले रोगियों में पल्मोनरी फाइब्रोसिस और अंतरालीय फेफड़े की बीमारी विकसित होने का खतरा बढ़ जाता है।
- एंटीसेंट्रोमेरिक एंटीबॉडी. स्क्लेरोडर्मा के सीमित रूप वाले लगभग आधे रोगियों में एंटीसेंट्रोमेरिक एंटीबॉडी पाए जाते हैं। एंटीसेंट्रोमेरिक एंटीबॉडी अक्सर गंभीर संवहनी रोग और गंभीर रेनॉड की घटना से जुड़े होते हैं।
- एंटी-आरएनए पोलीमरेज़ I और III।फैलाना स्क्लेरोडर्मा वाले पांचवें रोगियों में आरएनए पोलीमरेज़ I और III के प्रतिपिंड पाए जाते हैं। ये एंटीबॉडी तेजी से प्रगतिशील त्वचा के घावों और गुर्दे की विफलता के उच्च जोखिम से संबंधित हैं। अक्सर कई प्रकार के ऑटोम्यून्यून रोगों वाले लोगों में पाया जाता है।
- एंटीरिबोन्यूक्लियोप्रोटीन एंटीबॉडीज।राइबोन्यूक्लियोप्रोटीन के प्रतिपिंड ( एंटी-आरएनपी) कई ऑटोइम्यून बीमारियों के रोगियों में पाए जाते हैं। कंकाल की मांसपेशियों की क्षति और अंतरालीय फेफड़े की बीमारी का संकेत दें।
रेडियोलॉजिकल अनुसंधान के तरीके
रेडियोलॉजिकल रिसर्च मेथड्स, यानी एक्स-रे के इस्तेमाल पर आधारित तरीके, आपको मांसपेशियों, हड्डियों और कई आंतरिक अंगों की संरचना में बदलाव का पता लगाने की अनुमति देते हैं।नैदानिक अभ्यास में, सरल रेडियोग्राफी का उपयोग किया जाता है और। सीटी स्कैन ( सीटी) एक अधिक संवेदनशील और आधुनिक निदान पद्धति है, हालांकि, इसमें साधारण रेडियोग्राफी की तुलना में थोड़ी अधिक विकिरण खुराक शामिल है, और इसका उपयोग हमेशा उचित नहीं है।
प्लेन रेडियोग्राफी का उपयोग निम्नलिखित स्थितियों के निदान के लिए किया जाता है:
- कैल्सीफिकेशन के चमड़े के नीचे के foci का पता लगाना ( जो खुद को डार्कनिंग के तीव्र फोकस के रूप में प्रकट करते हैं);
- उंगलियों के नाखूनों के फालेंजों की स्थिति की निगरानी करना;
- उंगलियों पर अल्सर के साथ ऑस्टियोमाइलाइटिस का बहिष्करण;
- आंतों के पेरिस्टलसिस के उल्लंघन में तीव्र का बहिष्करण;
- सममित बेसल न्यूमोफिब्रोसिस का पता लगाना ( बेसल क्षेत्रों में फेफड़े के पैटर्न की तीव्रता में वृद्धि).
- फेफड़ों के बेसल भागों का फाइब्रोसिस;
- मध्य फेफड़ों के रोग।
विद्युतहृद्लेख
इलेक्ट्रोकार्डियोग्राफी ( ) रोगियों की नियमित जांच का एक तरीका है, जो हृदय की मांसपेशियों में संरचनात्मक और कार्यात्मक परिवर्तनों का पता लगाने की अनुमति देता है। ईसीजी की मदद से पल्मोनरी हाइपरटेंशन, अतालता और दिल की विफलता के संकेतों का पता लगाया जा सकता है।अल्ट्रासोनोग्राफी
अल्ट्रासाउंड परीक्षा आपको रोगी को बिना किसी जोखिम के कुछ आंतरिक अंगों की संरचना और कार्य का मूल्यांकन करने की अनुमति देती है।अल्ट्रासाउंड परीक्षा निम्नलिखित अंगों के विकृति का पता लगाने की अनुमति देती है:
- जिगर;
- गुर्दे;
- दिल।
ट्रान्सथोरासिक इकोोग्राफी ( अल्ट्रासोनोग्राफी) एक गैर-इनवेसिव परीक्षा पद्धति है जिसमें डिवाइस की जांच छाती की त्वचा पर लागू होती है, और जो आपको फुफ्फुसीय धमनी प्रणाली में दबाव को गैर-आक्रामक रूप से निर्धारित करने की अनुमति देती है। 35 एमएमएचजी से अधिक फुफ्फुसीय धमनी दबाव में वृद्धि फुफ्फुसीय उच्च रक्तचाप को इंगित करती है और यह सही हृदय कैथीटेराइजेशन के लिए एक संकेत है ( दबाव निर्धारित करने के लिए एक अधिक सटीक विधि, हालांकि, फुफ्फुसीय ट्रंक के लुमेन में एक विशेष उपकरण की शुरूआत की आवश्यकता होती है).
फेफड़े के कार्य का निर्धारण
महत्वपूर्ण फेफड़े माप ( और कई अन्य वॉल्यूम) प्रणालीगत स्क्लेरोडर्मा में एक अत्यंत महत्वपूर्ण परीक्षा है, क्योंकि यह आपको फेफड़े के कार्य और पैथोलॉजी में उनकी भागीदारी की डिग्री का आकलन करने की अनुमति देता है। पल्मोनरी फंक्शन टेस्ट हर छह महीने से एक साल तक किया जाना चाहिए।फेफड़ों की क्षमता में कमी के साथ संयुक्त फेफड़े के प्रसार में कमी फेफड़े के ऊतकों के प्रतिबंधात्मक घाव को इंगित करती है ( लोच और फेफड़ों की व्यापकता में कमी आई है). फेफड़ों की फैलाने की क्षमता में एक अलग कमी फुफ्फुसीय जहाजों को उनके स्क्लेरोसिस की पृष्ठभूमि के खिलाफ या फुफ्फुसीय उच्च रक्तचाप के कारण नुकसान का संकेत देती है।
जठरांत्र संबंधी मार्ग की एंडोस्कोपी
एंडोस्कोपी एक नैदानिक प्रक्रिया है जिसके दौरान एक विशेष लचीला एंडोस्कोप अन्नप्रणाली के लुमेन में डाला जाता है, जो ऑप्टिकल सिस्टम और प्रकाश व्यवस्था से लैस होता है। यह परीक्षा डॉक्टर को अन्नप्रणाली, पेट, ग्रहणी के श्लेष्म झिल्ली की स्थिति का आकलन करने की अनुमति देती है।स्क्लेरोदेर्मा के साथ, निम्नलिखित परिवर्तनों का पता लगाया जा सकता है:
- निचले एसोफेजल स्फिंक्टर के कमजोर होने के कारण गैस्ट्रिक सामग्री का अन्नप्रणाली में भाटा;
- अधिक वज़नदार ( अन्नप्रणाली की सूजन);
- अन्नप्रणाली के फंगल संक्रमण;
- अन्नप्रणाली की संकीर्णता;
- बैरेट घेघा ( अन्नप्रणाली के म्यूकोसा की जलन के कारण होने वाली एक पूर्व-कैंसर की स्थिति हाइड्रोक्लोरिक एसिड );
- अन्नप्रणाली का ट्यूमर;
- पेट की सबम्यूकोसल परत की रक्त वाहिकाओं का विस्तार।
नाखून बिस्तर की कैपिलारोस्कोपी
कैपिलरोस्कोपी एक सूक्ष्मदर्शी के तहत केशिकाओं के कार्य का अध्ययन करने के लिए एक गैर-इनवेसिव विधि है। नाखून बिस्तर की तह की आमतौर पर जांच की जाती है, क्योंकि इस जगह केशिकाएं सतह के करीब होती हैं और कल्पना करना आसान होता है।स्क्लेरोदेर्मा के साथ, कम केशिकाएं, एकाधिक वासोडिलेटेशन, अनियमित या उल्टे केशिका लूप का पता लगाया जाता है।
हिस्टोलॉजिकल परीक्षा
त्वचा और फेफड़ों के ऊतक के टुकड़ों का अध्ययन ( बायोप्सी) एक माइक्रोस्कोप के तहत आपको स्केलेरोटिक परिवर्तनों का मज़बूती से पता लगाने की अनुमति देता है। हिस्टोलॉजिकल परीक्षा का उपयोग किया जाता है यदि अन्य परीक्षा विधियों की जानकारी अपर्याप्त होने पर अन्य समान बीमारियों से प्रणालीगत काठिन्य को अलग करना आवश्यक है।स्क्लेरोदेर्मा के साथ, निम्नलिखित परिवर्तन पाए जाते हैं:
- कोलेजन और इंटरसेलुलर पदार्थ के अत्यधिक जमाव के साथ ऊतक फाइब्रोसिस;
- मोनोन्यूक्लियर सेल घुसपैठ के साथ जीर्ण सूजन ( मैक्रोफेज और टी-लिम्फोसाइट्स);
- रक्त वाहिकाओं की आंतरिक परत का प्रसार, रक्त वाहिकाओं की दीवार में संयोजी ऊतक के गाढ़ा जमाव, रक्त वाहिकाओं के लुमेन का संकुचन।
दवाओं के साथ स्क्लेरोडर्मा का उपचार
 स्क्लेरोदेर्मा के लिए चिकित्सीय दृष्टिकोण मुख्य रूप से रोग के प्रकार पर निर्भर करता है, आंतरिक अंगों को नुकसान की डिग्री के साथ-साथ मौजूदा नैदानिक अभिव्यक्तियों की गंभीरता पर भी निर्भर करता है।
स्क्लेरोदेर्मा के लिए चिकित्सीय दृष्टिकोण मुख्य रूप से रोग के प्रकार पर निर्भर करता है, आंतरिक अंगों को नुकसान की डिग्री के साथ-साथ मौजूदा नैदानिक अभिव्यक्तियों की गंभीरता पर भी निर्भर करता है। वर्तमान उपचार का उद्देश्य अंगों में स्केलेरोटिक परिवर्तनों के परिणामों को समाप्त करना, संभावित जटिलताओं को रोकना और कई परेशान करने वाले लक्षणों को समाप्त करना है। दुर्भाग्य से, इस बीमारी का पूर्ण इलाज अभी भी असंभव है।
स्क्लेरोडर्मा का उपचार दवाओं के निम्नलिखित समूहों का उपयोग करके किया जाता है:
- एंजाइम की तैयारी;
- वाहिकाविस्फारक;
- दवाएं जो प्रतिरक्षा प्रणाली को दबाती हैं;
- विरोधी भड़काऊ दवाएं;
- केलेशन थेरेपी।
एंजाइम की तैयारी के साथ उपचार
एंजाइम की तैयारी स्केलेरोसिस के foci में बने संयोजी ऊतक तंतुओं को तोड़ने में सक्षम है। इन निधियों को व्यवस्थित रूप से इंट्रामस्क्युलर इंजेक्शन के रूप में या स्थानीय रूप से वैद्युतकणसंचलन का उपयोग करके प्रशासित किया जा सकता है। उपचार का कोर्स रोग की गंभीरता पर निर्भर करता है और 5 से 7 दिनों से लेकर दो से तीन सप्ताह तक रह सकता है।निम्नलिखित दवाओं का उपयोग करना संभव है:
- लोंगिडेज़;
- रोनिडेज़;
- लिडेज़;
- ट्रिप्सिन;
- काइमोट्रिप्सिन।
वैसोडिलेटर्स के साथ उपचार
वासोडिलेटर्स का उपयोग आपको रक्त वाहिकाओं की ऐंठन को खत्म करने की अनुमति देता है, जिसका परिधीय ऊतकों और आंतरिक अंगों में रक्त परिसंचरण पर लाभकारी प्रभाव पड़ता है। यह रेनॉड की घटना, फुफ्फुसीय उच्च रक्तचाप और गुर्दे की क्षति की गंभीरता को कम करता है। इसके अलावा, रक्त वाहिकाओं का विस्तार आपको हृदय की मांसपेशियों पर भार कम करने की अनुमति देता है।स्क्लेरोडर्मा के उपचार में, निम्नलिखित वासोडिलेटर्स का उपयोग किया जाता है:
- कैल्शियम चैनल अवरोधक।कैल्शियम चैनल ब्लॉकर्स कैल्शियम के सेवन को कम करके संवहनी चिकनी मांसपेशियों की ऐंठन को कम करते हैं, एक खनिज जो मांसपेशियों के तंतुओं के सामान्य संकुचन के लिए आवश्यक है। वेरापामिल गोलियों का उपयोग दिन में 3-4 बार 40-80 मिलीग्राम की खुराक पर या निफ़ेडिपिन की गोलियों का उपयोग दिन में 2 बार 10-20 मिलीग्राम की खुराक पर किया जाता है।
- फॉस्फोडिएस्टरेज़ इनहिबिटर।फॉस्फोडाइस्टेरेस एक एंजाइम है जो कई पदार्थों के संश्लेषण में शामिल होता है जो वासोकोनस्ट्रक्शन का कारण बन सकता है। इन दवाओं का फुफ्फुसीय परिसंचरण के जहाजों पर सबसे अधिक प्रभाव पड़ता है, इसलिए उनका उपयोग फुफ्फुसीय उच्च रक्तचाप के लिए किया जाता है। Pentoxifylline आमतौर पर प्रति दिन 600 मिलीग्राम की खुराक पर प्रयोग किया जाता है।
प्रतिरक्षा प्रणाली को दबाने वाली दवाओं के साथ उपचार
चूंकि शरीर की प्रतिरक्षा प्रणाली के विघटन के कारण होने वाली ऑटोइम्यून प्रक्रियाएं स्क्लेरोडर्मा के विकास में महत्वपूर्ण भूमिका निभाती हैं, इसलिए दवाओं के उपयोग की आवश्यकता होती है जो प्रतिरक्षा प्रणाली को दबा देती हैं।प्रतिरक्षा प्रणाली को दबाने के लिए निम्नलिखित दवाओं का उपयोग किया जाता है:
- साईक्लोफॉस्फोमाईडएक ऐसी दवा है जिसका व्यापक रूप से कई ऑटोइम्यून बीमारियों के इलाज के लिए उपयोग किया जाता है। फुफ्फुसीय तंतुमयता की तीव्रता को कम करने की अनुमति देता है, आंतरिक अंगों और त्वचा के ऊतकों में स्केलेरोसिस के foci के गठन को धीमा कर देता है।
- methotrexateप्रतिरक्षा रक्त कोशिकाओं के विभाजन को रोकता है, जिसके कारण इसका स्पष्ट इम्यूनोमॉड्यूलेटरी प्रभाव होता है। अध्ययन त्वचा और फेफड़ों के घावों के साथ-साथ मांसपेशियों और जोड़ों की सूजन में इसकी उच्च प्रभावशीलता दिखाते हैं।
- साइक्लोस्पोरिनटी-लिम्फोसाइट्स की गतिविधि को रोकता है, जो फैलाना स्क्लेरोडर्मा के विकास में महत्वपूर्ण भूमिका निभाते हैं।
- Azathioprineन्यूक्लिक एसिड के चयापचय को रोकता है। इसके कारण यह कोशिका विभाजन की प्रक्रिया को अवरुद्ध करता है और प्रतिरक्षा प्रतिक्रिया की तीव्रता को कम करता है।
- Rituximabएक ऐसी दवा है जो विशेष रूप से एंटीबॉडी के संश्लेषण के लिए जिम्मेदार बी-लिम्फोसाइट्स को ब्लॉक करती है।
विरोधी भड़काऊ दवाओं के साथ उपचार
उपचार भड़काऊ प्रतिक्रिया और संबंधित लक्षणों को कम कर सकता है ( सूजन, दर्द, संयुक्त क्षति).नॉन स्टेरिओडल आग रहित दवाई
| एक दवा | कार्रवाई की प्रणाली | आवेदन का तरीका |
| डाईक्लोफेनाक | यह एंजाइम साइक्लोऑक्सीजिनेज को अवरुद्ध करता है, जो जैविक रूप से सक्रिय पदार्थों में सूजन के फोकस में एराकिडोनिक एसिड के टूटने में शामिल होता है, जिसमें प्रो-इंफ्लेमेटरी प्रभाव होता है। इन पदार्थों के स्तर को कम करने से आप भड़काऊ प्रतिक्रिया, सूजन और दर्द को खत्म कर सकते हैं। | अंदर, 75 - 150 मिलीग्राम विभाजित खुराकों में, भरपूर पानी के साथ खाने के बाद। |
| आइबुप्रोफ़ेन | अंदर, 800 मिलीग्राम दिन में 3 बार भोजन के बाद भरपूर पानी के साथ। | |
| मेलोक्सिकैम | भोजन के बाद दिन में एक बार 7.5 - 15 मिलीग्राम की खुराक में अंदर। | |
| सेलेकॉक्सिब | दो विभाजित खुराकों में 200 मिलीग्राम की दैनिक खुराक में अंदर। |
यह ध्यान में रखा जाना चाहिए कि अधिकांश गैर-स्टेरायडल विरोधी भड़काऊ दवाएं श्लेष्म झिल्ली को नकारात्मक रूप से प्रभावित करती हैं, और यदि आहार का पालन नहीं किया जाता है, तो वे उत्तेजित कर सकते हैं और। इस कारण से, उन्हें अक्सर पेट की रक्षा करने वाली दवाएं दी जाती हैं ( , फैमोटिडाइन).
गैर-स्टेरायडल विरोधी भड़काऊ दवाओं की अप्रभावीता के साथ, ग्लूकोकार्टिकोइड्स - स्टेरॉयड हार्मोन ( डेक्सामेथासोन, प्रेडनिसोलोन), जिनके पास महान विरोधी भड़काऊ गतिविधि है और प्रतिरक्षा प्रणाली को दबाने में सक्षम हैं। इन दवाओं की खुराक सख्ती से व्यक्तिगत रूप से निर्धारित की जाती है, क्योंकि पूरे शरीर पर प्रभाव के कारण और कई दुष्प्रभावों के कारण उनके गलत उपयोग के प्रतिकूल परिणाम हो सकते हैं।
चेलेशन थेरेपी
चेलेशन थेरेपी का उद्देश्य शरीर से कुछ पदार्थों को विशिष्ट दवाओं से बांधकर निकालना है। स्क्लेरोडर्मा के साथ, डी-पेनिसिलमाइन का उपयोग किया जाता है, जो शरीर से तांबे को निकालने में सक्षम होता है। इसके कारण, रेशेदार ऊतक के गठन की दर को कम करना और भड़काऊ प्रतिक्रिया की तीव्रता को कम करना संभव है ( संयोजी ऊतक तंतुओं को संश्लेषित करने वाली कोशिकाओं के सामान्य कामकाज के लिए तांबा आवश्यक है).स्क्लेरोदेर्मा के लिए पोषण आहार)
स्क्लेरोदेर्मा कोई ऐसी बीमारी नहीं है जिसके लिए किसी विशेष आहार की आवश्यकता होती है। हालांकि, उचित पोषण असुविधा को कम कर सकता है और रोगी की सामान्य स्थिति को कम कर सकता है।- यदि घेघा प्रभावित होता है, तो ठोस खाद्य पदार्थों से बचना चाहिए;
- आंतों की क्षति के साथ, पौधे के तंतुओं से भरपूर भोजन करना आवश्यक है;
- बड़ी मात्रा में विटामिन और खनिजों का सेवन किया जाना चाहिए, क्योंकि आंत में उनका अवशोषण अक्सर बिगड़ा हुआ होता है;
- आपको पर्याप्त कैलोरी का उपभोग करने की आवश्यकता है;
- विटामिन सी की उच्च खुराक से बचना चाहिए ( 1000 मिलीग्राम / दिन से अधिक), क्योंकि यह संयोजी ऊतक के गठन को उत्तेजित करता है;
- गुर्दे की क्षति के साथ, भोजन के साथ आने वाले नमक और पानी की मात्रा को कम करने की सलाह दी जाती है।
क्या स्केलेरोडर्मा के लिए बेड रेस्ट जरूरी है?
स्क्लेरोडर्मा में बिस्तर पर आराम की आवश्यकता तभी होती है जब महत्वपूर्ण आंतरिक अंगों को गंभीर क्षति होती है ( दिल, फेफड़े, गुर्दे), जब कोई भी शारीरिक गतिविधि गंभीर जटिलताओं को भड़का सकती है। अन्य मामलों में, बिस्तर पर आराम करने की कोई आवश्यकता नहीं है, और इसके अलावा, शारीरिक गतिविधि में कमी को अत्यधिक हतोत्साहित किया जाता है। यह इस तथ्य के कारण है कि आंदोलन की अनुपस्थिति में, त्वचा और मांसपेशियों का शोष तेजी से विकसित होता है, और जोड़ अपनी गतिशीलता खो देते हैं।स्क्लेरोदेर्मा के रोगियों को उस तापमान शासन पर विशेष ध्यान देना चाहिए जिसमें वे रहते हैं, क्योंकि ठंडी हवा चरम सीमाओं के वैसोस्पास्म को उत्तेजित कर सकती है ( रेनॉड घटना), जिसके कई प्रतिकूल प्रभाव हो सकते हैं।
स्क्लेरोडर्मा के उपचार के वैकल्पिक तरीके
स्क्लेरोडर्मा के इलाज के वैकल्पिक तरीके रोग के पाठ्यक्रम को कम कर सकते हैं, कुछ बाहरी अभिव्यक्तियों को समाप्त कर सकते हैं और रोग के धीमे विकास में योगदान कर सकते हैं। हालांकि, फार्माकोलॉजिकल दवाओं के उपयोग के बिना पारंपरिक चिकित्सा पद्धतियों का उपयोग पर्याप्त प्रभावी नहीं हो सकता है और विभिन्न जटिलताओं को जन्म दे सकता है।स्क्लेरोडर्मा के उपचार के लिए, निम्नलिखित लोक विधियों का उपयोग किया जाता है:
- मुसब्बर का रस।मुसब्बर के रस में भिगोया हुआ एक संपीड़ित पूर्व-धमाकेदार त्वचा पर लगाया जाता है। प्रक्रिया को हर कुछ दिनों में एक बार दोहराया जाना चाहिए। यह उपकरण आपको त्वचा की कठोरता और स्केलेरोटिक घावों के प्रसार की दर को कुछ हद तक कम करने की अनुमति देता है।
- वर्मवुड मरहम।जड़ी बूटी वर्मवुड को वसा के साथ मिलाया जाता है ( बेहतर - बाँझ वैसलीन के साथ) समान अनुपात में। परिणामी मलम को एक से दो सप्ताह के लिए दिन में 2-3 बार स्क्लेरोडार्मा के फॉसी के साथ इलाज किया जाना चाहिए।
- हॉर्सटेल का आसव।हॉर्सटेल, नॉटवीड और लंगवॉर्ट के मिश्रण का एक बड़ा चमचा 200 मिलीलीटर पानी के साथ डाला जाना चाहिए और एक घंटे के एक चौथाई के लिए पानी के स्नान में रखा जाना चाहिए। शोरबा के ठंडा होने के बाद, इसे भोजन से पहले 50 मिलीलीटर छानकर पीना चाहिए।
- मीडोजवेट जड़ी बूटी का काढ़ा।एक बड़ा चम्मच मीडोस्वीट घास को दो गिलास पानी में डालकर 7 से 15 मिनट तक उबालें। परिणामी शोरबा को कई घंटों तक जोर देना चाहिए, जिसके बाद इसे दिन में दो बार 100 मिलीलीटर पिया जा सकता है। जोड़ों के दर्द और सूजन को कम करता है।
- हाइपरिकम का आसव।सेंट जॉन पौधा, मीठे तिपतिया घास, रास्पबेरी, केला और टकसाल के कुचल मिश्रण के तीन बड़े चम्मच उबलते पानी के 5 कप के साथ डाले जाने चाहिए और 6 से 8 घंटे के लिए जोर देना चाहिए, फिर तनाव। परिणामी जलसेक को 2 महीने के लिए प्रति दिन 50 - 100 मिलीलीटर पीना चाहिए।
अक्सर पूछे जाने वाले प्रश्नों के उत्तर
क्या आपको स्क्लेरोडर्मा हो सकता है?
स्क्लेरोडर्मा से संक्रमित होना असंभव है, क्योंकि यह विकृति प्रतिरक्षा प्रणाली और संयोजी ऊतक तंतुओं को संश्लेषित करने वाली कोशिकाओं के सामान्य कामकाज के उल्लंघन का परिणाम है। इस तथ्य के बावजूद कि यह एक उत्तेजक कारक के रूप में कार्य कर सकता है, आज तक कोई विशिष्ट रोगजनक एजेंटों की पहचान नहीं की गई है जो स्क्लेरोडर्मा का कारण बन सकते हैं।स्क्लेरोदेर्मा जीर्ण है सूजन की बीमारीऑटोइम्यून प्रकृति, जो त्वचा और आंतरिक अंगों के संयोजी ऊतक फ्रेम को प्रभावित करती है। स्क्लेरोडर्मा का सटीक कारण अज्ञात है, लेकिन यह माना जाता है कि यह रोग एक आनुवंशिक प्रवृत्ति पर आधारित है, जो कुछ बाहरी या आंतरिक कारकों द्वारा सक्रिय होता है।
आनुवंशिक गड़बड़ी के दिल में प्रतिरक्षा प्रतिक्रिया के दौरान दोस्त-दुश्मन प्रणाली में कोशिकाओं और ऊतकों की पहचान के लिए आवश्यक संरचनाओं के गठन के लिए जिम्मेदार जीन में एक दोष है। जीन की संरचना में परिवर्तन के परिणामस्वरूप, एक प्रोटीन बनता है जो मानव प्रतिरक्षा प्रणाली के लिए अज्ञात है, जो इस तथ्य की ओर जाता है कि प्रतिरक्षा कोशिकाएं अपने स्वयं के ऊतकों पर हमला करना शुरू कर देती हैं। यह सूजन के विकास और संयोजी ऊतक के गठन को उत्तेजित करने वाले कारकों की अत्यधिक रिहाई की ओर जाता है।
निम्नलिखित कारकों के प्रभाव में आनुवंशिक तंत्र की संरचना में परिवर्तन हो सकता है:
- आयनित विकिरण;
- पराबैंगनी विकिरण;
- नाइट्रेट;
- पोषक तत्वों की खुराक;
- वायरस;
- कुछ दवाएं।
स्क्लेरोडर्मा की आनुवंशिक प्रकृति के प्रमाण के रूप में, करीबी रिश्तेदारों और समान जुड़वाँ बच्चों में इस बीमारी की एक उच्च घटना दी गई है। हालांकि, कई अध्ययनों से संकेत मिलता है कि ज्यादातर मामलों में, एक आनुवंशिक दोष किसी बाहरी या आंतरिक उत्तेजक कारक के संपर्क में आने के बाद ही प्रकट होता है।
स्क्लेरोडर्मा का विकास निम्नलिखित कारकों को भड़का सकता है:
- सूजन और जलन।भड़काऊ प्रतिक्रिया एक कारक है कि, एक आनुवंशिक गड़बड़ी की उपस्थिति में, प्रणालीगत स्क्लेरोडर्मा के विकास का कारण बन सकता है। यह प्रो-भड़काऊ पदार्थों के उत्पादन द्वारा समझाया गया है जो फाइब्रोब्लास्ट्स को उत्तेजित करने में सक्षम हैं - कोशिकाएं जो संयोजी ऊतक फाइबर को संश्लेषित करती हैं। इन कोशिकाओं की अत्यधिक गतिविधि की पृष्ठभूमि के खिलाफ, "निष्क्रिय" जीन सक्रिय होते हैं, जो दोषपूर्ण प्रोटीन को संश्लेषित करना शुरू करते हैं। नतीजतन, अपने स्वयं के ऊतकों के लिए एक प्रतिरक्षा प्रतिक्रिया लॉन्च की जाती है, जो रोग के आगे के विकास को उत्तेजित करती है।
- ऑटोइम्यून प्रक्रिया।एक ऑटोइम्यून प्रक्रिया एक रोग संबंधी स्थिति है जिसमें एक व्यक्ति की प्रतिरक्षा प्रणाली अपने स्वयं के ऊतकों पर हमला करती है।
- संक्रमण।कुछ संक्रामक एजेंटों में सामान्य मानव ऊतकों के समान एंटीजेनिक संरचना होती है। यह इस तथ्य की ओर जाता है कि कुछ शर्तों के तहत एक ऑटोइम्यून प्रतिक्रिया हो सकती है। हालांकि, यह समझा जाना चाहिए कि स्केलेरोडर्मा में इस तरह की पैथोलॉजिकल प्रतिक्रिया तभी संभव है जब कोई आनुवंशिक प्रवृत्ति हो।
- पर्यावरण।कुछ पर्यावरणीय कारक, जैसे कि भारी धातुओं के लवण, सिलिकॉन, कार्बनिक सॉल्वैंट्स, बेंजीन और टोल्यूनि, पूर्वगामी कारकों की उपस्थिति में, त्वचा और आंतरिक अंगों में स्केलेरोसिस के foci के गठन का कारण बन सकते हैं।
- दवाएं।कुछ दवाएं ( ब्लोमाइसिन, कोकीन, डिल्टियाज़ेम, आदि।) दोषपूर्ण जीन की सक्रियता का कारण बन सकता है, जिससे प्रणालीगत स्क्लेरोडर्मा का विकास हो सकता है।
स्क्लेरोडार्मा वाले लोग कैसा दिखते हैं?
स्क्लेरोडर्मा वाले रोगियों की उपस्थिति स्क्लेरोटिक घावों के स्थान, त्वचा और अंगों को नुकसान की डिग्री, चमड़े के नीचे की वसा, मांसपेशियों और हड्डियों की स्थिति के साथ-साथ रोग के विकास के चरण पर निर्भर करती है।स्क्लेरोडर्मा के विकास में, किसी को प्रारंभिक चरण के बीच अंतर करना चाहिए, जिसके दौरान भड़काऊ प्रक्रिया सक्रिय होती है, और बाद की अवस्था, जिसके दौरान सूजन की तीव्रता कम हो जाती है और स्क्लेरोटिक और एट्रोफिक फॉसी विकसित होती है।
स्क्लेरोडार्मा त्वचा, रक्त वाहिकाओं और कुछ आंतरिक अंगों को प्रभावित कर सकता है। निर्भर करना उपस्थितिऔर त्वचा पर स्केलेरोसिस के foci का स्थानीयकरण, इस रोग के कई प्रकार प्रतिष्ठित हैं।
स्क्लेरोडर्मा के प्रकार
| स्क्लेरोडर्मा का रूप | विवरण | तस्वीर |
| पट्टिका स्क्लेरोडर्मा | प्रारंभ में, त्वचा पर 5 सेमी आकार तक के एडेमेटस गुलाबी रंग के गोल सजीले टुकड़े दिखाई देते हैं, जो धीरे-धीरे आकार में बढ़ जाते हैं। इन foci की परिधि पर, एक नीला-बैंगनी सीमा क्षेत्र देखा जाता है। जैसे-जैसे foci बढ़ता है, केंद्र में त्वचा मोटी हो जाती है, एक पीले रंग का रंग प्राप्त कर लेती है। | 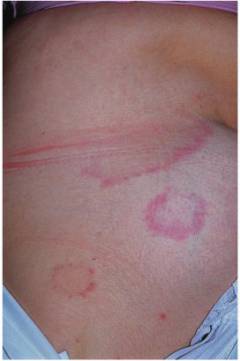 |
| रैखिक स्क्लेरोडर्मा | रैखिक ध्यान खोपड़ी पर स्थित है। चेहरे की त्वचा - माथे, नाक, गालों पर फैल जाती है। फोकस के क्षेत्र में त्वचा पतली, पीली है। | 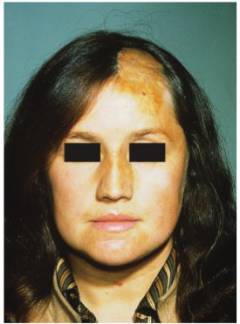 |
| सफेद दाग रोग | आकार में एक सेंटीमीटर तक छोटा चमकदार फॉसी। वे मौखिक गुहा के ट्रंक और श्लेष्म झिल्ली पर स्थित हैं। |  |
| बुलस स्क्लेरोडर्मा | पारदर्शी सामग्री वाले बुलबुले, जो स्केलेरोटिक घावों के अन्य रूपों के साथ संयुक्त होते हैं। | 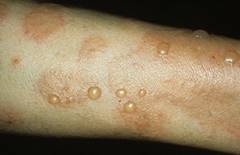 |
| एकतरफा चेहरे के शोष के साथ सीमित स्क्लेरोडर्मा | स्क्लेरोटिक फोकस आंखों के चारों ओर की त्वचा को ज़िगोमैटिक आर्क और निचले जबड़े के क्षेत्र में कवर करता है। अंतर्निहित मांसपेशियों और हड्डियों के शोष के कारण, प्रभावित पक्ष में कमी के साथ चेहरे की विषमता होती है। |
त्वचा पर सूचीबद्ध विशिष्ट संरचनाओं के अलावा, स्केलेरोडर्मा के साथ, अंग अल्सर, मांसपेशियों और हड्डियों के शोष के गठन से पीड़ित हो सकते हैं। अक्सर, स्केलेरोसिस के foci जननांगों पर गर्दन, चेहरे, धड़ में पाए जाते हैं।
स्क्लेरोडर्मा के साथ अंगों और धड़ की हार
| नुकसान का प्रकार | विवरण | तस्वीर |
| उंगलियों पर छाले | उँगलियों के नाखूनों के फालंजों के पैड पर अल्सर बनते हैं ( खुले दोष) विभिन्न आकारों और आकारों के। जब कोई संक्रमण जुड़ा होता है, तो दमन हो सकता है। | 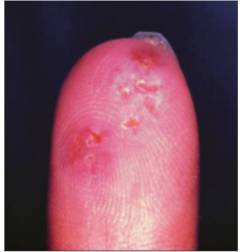 |
| हाथ की मांसपेशियों का शोष | मांसपेशियों और चमड़े के नीचे के वसा ऊतक के शोष के कारण, हाथ की सतह पर हड्डियां आसानी से दिखाई देती हैं, जोड़ों की सतह के दृश्य हाइलाइटिंग के कारण उंगलियां "बांस की टहनियों" की तरह हो जाती हैं। कभी-कभी नाखूनों के फलांगों की हड्डियों का मोटा होना होता है ( ड्रमस्टिक के आकार की उंगलियां). | 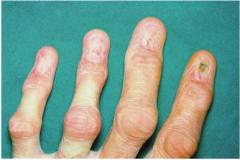 |
| निचले अंग की मांसपेशियों का शोष | घुटने के स्तर से नीचे की मांसपेशियों और चमड़े के नीचे के ऊतक का शोष होता है, जिसके कारण निचला पैर पतला दिखता है। कुछ मामलों में, मांसपेशियां इतनी अधिक शोषित हो जाती हैं कि त्वचा सीधे हड्डी से सटी होती है। | 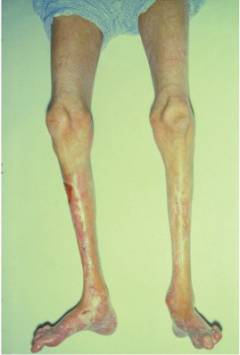 |
| गर्दन की त्वचा का मोटा होना | गर्दन में त्वचा मोटी और निष्क्रिय होती है, इसमें पीले रंग का रंग होता है। लोच में कमी के कारण त्वचा मुड़ी नहीं जा सकती। त्वचा की सतह सूखी और ठंडी होती है। | 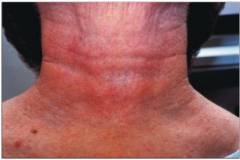 |
| मुंह के आसपास की त्वचा का मोटा होना | मुंह के आसपास की त्वचा मोटी हो जाती है, इसकी लोच कम हो जाती है, जिससे मुंह का खुलना सीमित हो जाता है। | 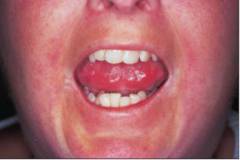 |
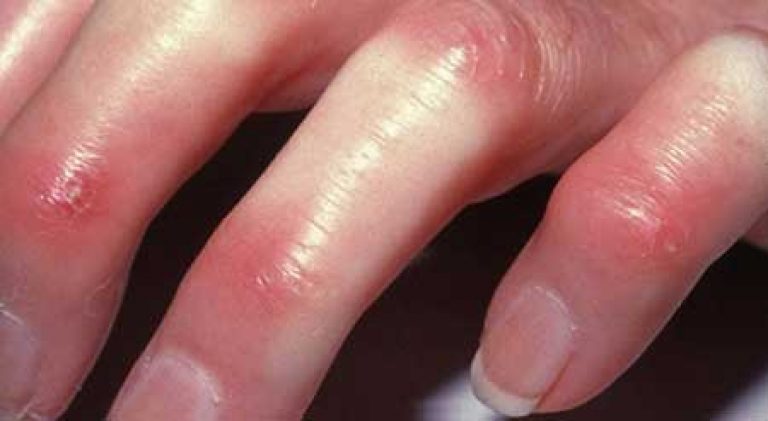
स्क्लेरोदेर्मा के साथ, विकार त्वचा तक ही सीमित नहीं हैं। रक्त वाहिकाओं को नुकसान विकसित होता है, जो मकड़ी नसों और रायनौद की घटना से प्रकट होता है।
स्क्लेरोडर्मा में संवहनी क्षति
| संवहनी चोट का प्रकार | प्रक्रिया के चरण | विवरण | तस्वीर |
| रेनॉड घटना | उंगलियों का पीलापन | उंगलियां पीली हैं, हाथ से रंग में तेजी से भिन्न हैं। | 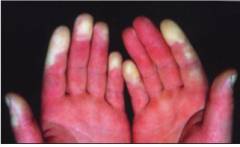 |
| उँगलियों का नीलापन | उंगलियां नीली हो जाती हैं। | ||
| उँगलियों का लाल होना | लाल उंगलियां। स्क्लेरोदेर्मा के साथ, यह चरण अनुपस्थित हो सकता है। | 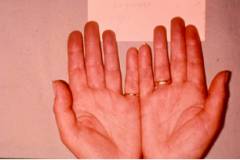 |
|
| संवहनी तारांकन | – | सतही केशिकाओं द्वारा गठित छोटे लाल रंग के शाखित बिंदु। वे छाती, कंधों, मुंह के श्लेष्म झिल्ली, जननांगों की त्वचा पर पाए जाते हैं। | 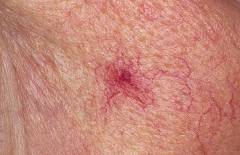 |
यह क्या है?
स्क्लेरोडार्मा एक पुरानी, प्रगतिशील संयोजी ऊतक रोग है जो सख्त, सख्त, और निशान से विशेषता है।
यदि फोकल स्क्लेरोदेर्मा को रोका नहीं जाता है, तो रोग एक प्रणालीगत रूप में जा सकता है, और फिर संयोजी ऊतक मांसपेशियों और आंतरिक अंगों में पैथोलॉजिकल रूप से बढ़ेगा। प्रणालीगत स्क्लेरोडर्मा हृदय, गुर्दे, पेट, आंतों और फेफड़ों में सबसे आम है।
स्क्लेरोडर्मा के कारण और रोग का विकास
स्क्लेरोडर्मा, फोटो 1
रोग के कारणों का अभी तक अध्ययन नहीं किया गया है, लेकिन विशेषज्ञों के लिए ऊतक क्षति का तंत्र स्पष्ट है। फाइब्रोब्लास्ट्स की शिथिलता के बाद, कोलेजन का उत्पादन उन मात्राओं में होता है जिनका शरीर सामना नहीं कर सकता है, न कि उस प्रकार का जो इस या उस अंग के लिए विशिष्ट है, लेकिन पैथोलॉजिकल है।
ऑटोइम्यून सिस्टम की प्रतिक्रिया अपने स्वयं के ऊतकों को अस्वीकार करना और उन पर हमला करना है - यह तंत्र संयोजी पूर्णांक के संशोधन और संघनन की ओर जाता है। इसका मतलब है कि प्रतिरक्षा प्रणाली असामान्य कोलेजन से छुटकारा पाने की कोशिश कर रही है, लेकिन यह अंगों में एक भड़काऊ प्रतिक्रिया को भड़काती है। समान प्रक्रियाओं को कहा जा सकता है:
- लगातार तनावपूर्ण स्थितियां;
- शरीर का नियमित हाइपोथर्मिया;
- तीव्र संक्रमण का संचरण;
- उन्नत दीर्घकालिक पुरानी बीमारियां;
- विकिरण और कीमोथेरेपी;
- आक्रामक दवाओं का दीर्घकालिक उपयोग;
- उच्च एलर्जेनिक क्षमता वाले निम्न-गुणवत्ता वाले टीकों के शरीर में परिचय;
- रक्त आधान और अंग प्रत्यारोपण;
- गर्भावस्था, यौवन या रजोनिवृत्ति के दौरान हार्मोनल परिवर्तन।
यदि आप स्क्लेरोडर्मा के विकास के तंत्र को अधिक विस्तार से समझते हैं, तो निम्न होता है - अंतःस्रावी तंत्र बहुत सारे सेरोटोनिन का उत्पादन करता है, जो वैसोस्पास्म का कारण बनता है। इसी समय, hyaluronidase और hyaluronic एसिड के बीच के बंधन टूट जाते हैं। संयोजी ऊतक में, मोनोसेकेराइड का संचय होता है, संयोजी ऊतक "गिरावट" होता है, और कोलेजन का संश्लेषण कुछ भी सीमित नहीं होता है।
स्केलेरोडर्मा रोग संयोजी ऊतक के प्रत्येक तत्व को प्रभावित करता है, इसलिए इससे छुटकारा पाना इतना कठिन है। इलास्टिन और कोलेजन फाइबर, संवहनी समापन बिंदु, केशिकाएं, तंत्रिका अंत, साथ ही अंतरालीय कोशिकाएं और चिपकने वाला प्रभावित होते हैं।
संपूर्ण तंत्र ल्यूकोसाइट्स और प्रोटीन की घटनाओं के अनुपात के रूप में रक्त की संरचना को प्रभावित करता है। नतीजतन, दुष्चक्र को तोड़ा नहीं जा सकता - यह बंद हो जाता है।
आंकड़ों के अनुसार, महिलाएं पुरुषों की तुलना में 4 गुना अधिक स्क्लेरोडर्मा का अनुभव करती हैं। पूर्वाभास भी जलवायु और यहां तक कि नस्ल द्वारा भी निर्धारित किया जाता है - अफ्रीका और उत्तरी भारत की आबादी के बीच, बीमारी के सबसे अधिक मामले पाए गए (सबसे अधिक संभावना के कारण) बढ़ा हुआ स्तरसूर्यातप)। किसी व्यक्ति की उम्र स्क्लेरोडर्मा के विकास की संभावना को प्रभावित नहीं करती है।
स्क्लेरोडर्मा के लक्षण, फोटो
स्क्लेरोडर्मा के रूप के आधार पर लक्षण भिन्न होते हैं। कुछ लक्षण अलग-अलग बीमारियों की तरह व्यवहार कर सकते हैं, और यहां तक कि स्थानीय उपचार का जवाब भी दे सकते हैं। हालांकि, सभी रूपों के लिए स्क्लेरोडर्मा की कई सामान्य अभिव्यक्तियाँ हैं:
- त्वचा का संशोधन। सबसे आम घाव अंग और चेहरे हैं। त्वचा अत्यधिक खिंच जाती है, इस वजह से एक विशिष्ट चमक दिखाई देती है। फालैंग्स पर और उंगलियों के बीच में सूजन आ जाती है। हाथों और होठों के आसपास त्वचा में बदलाव और सूजन आ जाती है। आंदोलन दर्दनाक और कठिन हो सकता है।
- Raynaud's syndrome - ठंड के मौसम या तनाव के जवाब में अंगों को नुकसान। छोटे बर्तन तंत्रिका तंत्र के तापमान और आवेगों के प्रति संवेदनशील हो जाते हैं, इसलिए वासोस्पास्म (वाहिकाओं के व्यास में कमी) की पृष्ठभूमि के खिलाफ उंगलियां या हथेलियां भी सुन्न हो जाती हैं। क्रोनिक कोर्स की पृष्ठभूमि के खिलाफ, हाथों और पैरों का रंग बदल जाता है, अंगों में दर्द, झुनझुनी और खुजली देखी जा सकती है।
- जीईआरडी एक गैस्ट्रोओसोफेगल रिफ्लक्स रोग है जो घुटकी की दीवारों की शिथिलता और मोटा होना और इसके पेशी स्फिंक्टर को नुकसान से जुड़ा है। एसिडिटी बढ़ने और डकार आने से दीवारों को नुकसान होता है। पेट की क्रमाकुंचन गड़बड़ा जाती है, इसलिए भोजन का पाचन मुश्किल हो जाता है। जठरांत्र संबंधी मार्ग की दीवारों के माध्यम से ट्रेस तत्वों और विटामिन के अवशोषण में समस्याएं हैं। जीईआरडी के कारण, बेरीबेरी और मामूली हार्मोनल व्यवधान दिखाई दे सकते हैं।
स्थानीयकृत स्क्लेरोडर्मा - लक्षण और प्रकार
फोटो 4 - बच्चों में स्केलेरोडर्मा
इसे स्थानीयकृत भी कहा जाता है और इसका एक चिकित्सा कोड है: L94 स्क्लेरोडर्मा mkb-10। इसकी कई उप-प्रजातियां हैं, जिनमें से लक्षण भिन्न हैं।
- पट्टिका (सीमित) स्क्लेरोडर्मा
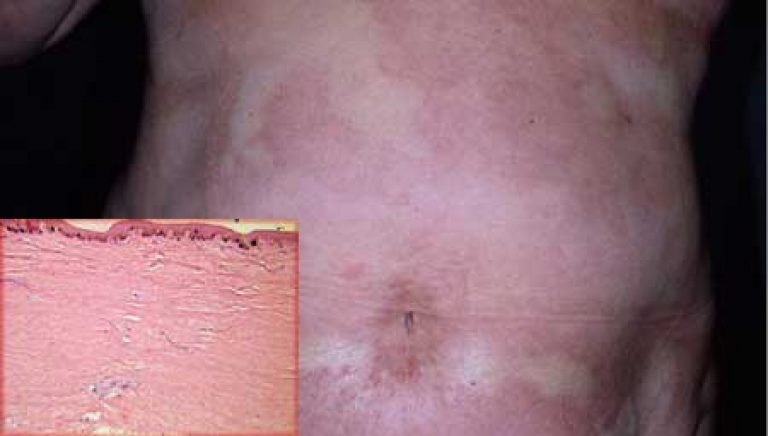
स्क्लेरोडर्मा के इस रूप को इसका नाम बकाइन या नीले रिम के साथ स्पष्ट रूप से परिभाषित किनारों के साथ त्वचा पर सजीले टुकड़े के गठन से मिला है।
धब्बों का आकार 2 से 15 सेमी तक भिन्न हो सकता है। पट्टिका स्वयं धूसर या पीले रंग की होती है, इसकी चिकनी, चमकदार सतह होती है और यह त्वचा के सामान्य स्तर से ऊपर या नीचे हो सकती है। धब्बों का आकार किसी भी आकार का हो सकता है; अंडाकार, वृत्त, रेखा, और वे अंगों, धड़ और चेहरे पर स्थित हैं, हेयरलाइन पर मौजूद हो सकते हैं।
प्लेक स्क्लेरोदेर्मा के लक्षण अलग-अलग चरणों में अलग-अलग होते हैं। शुरुआत से, कथित स्थान के स्थान पर एडिमा बनती है, और त्वचा घनी, मुलायम और फैली हुई हो जाती है। पट्टिका एक बैंगनी-लाल रंग प्राप्त करती है और एक चक्र के करीब एक आकृति होती है।
कुछ हफ्तों के बाद, त्वचा सख्त होने लगती है, पट्टिका स्थिरता में मोम के समान होने लगती है। पट्टिका और बरकरार त्वचा का जंक्शन बहुत घना और तेजी से परिभाषित होता है। पट्टिका पर बाल झड़ जाते हैं, और यह कोई भी आकार ले सकता है। त्वचा पूरी तरह से लोच खो देती है, इसलिए प्लाक स्क्लेरोडर्मा के दूसरे चरण को कोलेजन हाइपरट्रॉफी कहा जाता है।
तीसरे चरण में पट्टिका के स्थल पर त्वचा के शोष की विशेषता होती है। दृष्टिगत रूप से, त्वचा जितनी पतली हो जाती है, लेकिन यह उतनी कमजोर नहीं होती, जितनी दिखती है। स्पॉट अब आकार में नहीं बदल सकता है।
तीसरे चरण तक, पट्टिका अक्सर अंडाकार या रिबन का रूप ले लेती है, हालांकि, सर्पिल, बुलबुला या अंगूठी का एक और दुर्लभ पैटर्न भी होता है।
- बैंड की तरह (पट्टी) स्क्लेरोडर्मा।
यह केवल मानव शरीर के कुछ क्षेत्रों में मौजूद हो सकता है (अर्थात, इसका एक पसंदीदा स्थान है): माथे के ऊपर की खोपड़ी से नाक की नोक तक, छाती पर एक ऊर्ध्वाधर पट्टी और तंत्रिका ट्रंक के साथ एक रेखा ( Ged का क्षेत्र)।
पट्टी एक छुरा के निशान जैसा दिखता है। स्क्लेरोडर्मा का रिबन जैसा रूप इंगित करता है कि रोग का न्यूरोट्रॉफिक रोगजनन हुआ है - स्क्लेरोडर्मा तंत्रिका तंतुओं में जाता है। अन्यथा, रोग छोटे बच्चों में आधे चेहरे के शोष से पहले होता है।
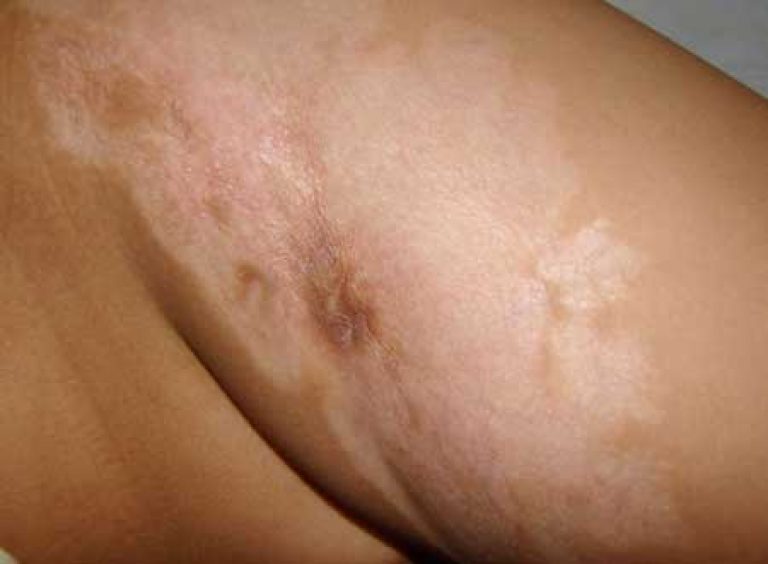
- सफेद दाग रोग
कंधों, गर्दन, छाती, जननांगों और मुंह में छोटे सफेद धब्बे दिखाई दे सकते हैं, जिनका व्यास 1 सेमी तक होता है। अक्सर स्पॉट छोटे समूहों में स्थित होते हैं, उनमें से प्रत्येक को लाल-भूरे रिम द्वारा स्पष्ट रूप से रेखांकित किया जाता है।
उनके पास एक मोमी, चमकदार सतह है, लेकिन उनका रंग आवश्यक रूप से त्वचा या श्लेष्म झिल्ली से हल्का होता है। धब्बे त्वचा के नीचे उठ या गिर सकते हैं, जो उन्हें लाइकेन जैसे फंगल रोगों से अलग करने में मदद करता है।
- सतही स्क्लेरोडर्मा
स्क्लेरोडर्मा का सबसे हल्का रूप, जिसके कारण पीठ और निचले छोरों पर भूरे-भूरे रंग की छोटी-छोटी सजीले टुकड़े दिखाई देते हैं। वे व्यावहारिक रूप से प्रगति नहीं करते हैं, लेकिन उनके पास स्पष्ट किनारे नहीं हैं।
ऐसी पट्टिका का केंद्र मुख्य त्वचा के स्तर से नीचे होता है। धब्बे के बीच की त्वचा इतनी पतली हो जाती है कि छोटी-छोटी नसें भी दिखाई देने लगती हैं।
सिस्टमिक स्क्लेरोदेर्मा - लक्षण, पहला संकेत
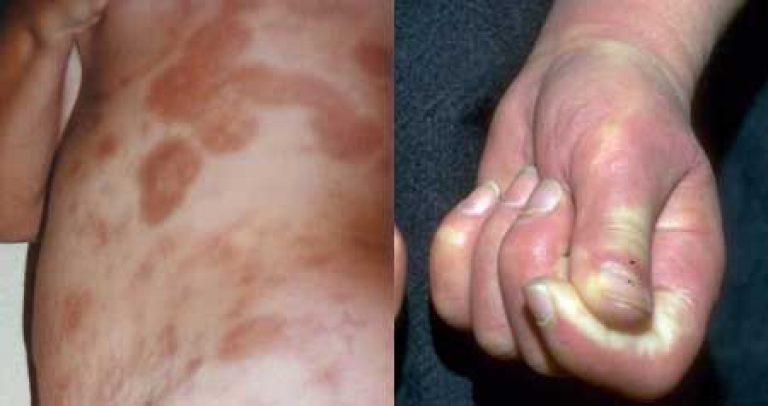
फोटो 5 - सिस्टमिक स्क्लेरोदेर्मा के लक्षण
पूरा चिकित्सा नाम इस तरह लगता है: प्रणालीगत फैलाना प्रगतिशील, सामान्यीकृत स्क्लेरोडर्मा। रोग का यह रूप बहुत गंभीर है, यह धीरे-धीरे शरीर के सभी ऊतकों में फैल जाता है, आंतरिक अंगों को प्रभावित करता है।
एक नियम के रूप में, प्रणालीगत स्क्लेरोडर्मा के पहले लक्षण किशोरावस्था के दौरान लड़कियों में दिखाई देते हैं और यौवन के दौरान हार्मोनल परिवर्तन से जुड़े होते हैं। बहुत कम बार, रोग बचपन में शुरू होता है और पुरुष सेक्स को प्रभावित करता है।
कई की पहचान करना संभव है सामान्य लक्षणप्रणालीगत काठिन्य:
- चेहरे और हाथों पर सजीले टुकड़े, और फिर धड़ और अंगों पर;
- पीले धब्बे, त्वचा की मोमी उपस्थिति, लोच और संवेदनशीलता का नुकसान;
- प्रभावित क्षेत्रों में वासोडिलेशन;
- सजीले टुकड़े पर त्वचा तनावपूर्ण है, अंगों की गति सीमित है, चेहरे के भाव असंभव हैं;
- नाक को तेज करना, मुंह को कम करना और संकुचित करना;
- कमर और बगल में बढ़े हुए लिम्फ नोड्स;
- अनिद्रा;
- तंत्रिका अंत के रास्ते में दर्द;
- त्वचा की सुन्नता और जकड़न की भावना;
- कमजोरी, सिरदर्द, बुखार;
- मांसपेशियों और जोड़ों में दर्द;
- त्वचा के नीचे छोटे कैलकेरियस नोड्यूल्स की उपस्थिति जो अल्सर की तरह व्यवहार कर सकते हैं - कैल्सीफिकेशन (यह कैल्शियम लवणों के जमाव से जुड़ा है जो आसानी से पैथोलॉजिकल रूप से परिवर्तित कोलेजन से जुड़ जाते हैं)।
कैल्सीनोसिस सबसे अप्रिय और अपरिवर्तनीय परिणाम पैदा कर सकता है। उंगलियों और पैर की उंगलियों की युक्तियाँ नुकीली होती हैं, जिससे उनकी शिथिलता होती है और परिणामस्वरूप, शोष होता है। कण्डरा पतले हो जाते हैं, और जोड़ों का स्वर गायब हो जाता है।
जठरांत्र संबंधी मार्ग, ग्रसनी, स्वरयंत्र और मौखिक गुहा में श्लेष्म झिल्ली की दीवारें भी प्रभावित होती हैं: वे शुष्क और झुर्रीदार हो जाती हैं, जिससे खाने में असुविधा होती है। नरम तालू के परिवर्तन होते हैं, विशेष रूप से जीभ, जो निगलने में काफी मुश्किल होती है।
जीभ कभी-कभी पैथोलॉजिकल प्रक्रिया में शामिल होती है, और इससे भाषण का उल्लंघन होता है। इस प्रकार, प्रणालीगत स्क्लेरोडर्मा के नैदानिक लक्षण बहुत विविध हैं।
निदान के लिए स्क्लेरोडर्मा का सबसे खतरनाक प्रकटीकरण वह मामला है जब आंतरिक अंगों के घाव: गुर्दे, हृदय, यकृत और पेट त्वचा पर सजीले टुकड़े या धब्बे दिखाई देने से पहले होते हैं।
रोग के विकास की शुरुआत में, चिकित्सा अनुसंधान में विशिष्ट लक्षणों की पहचान करना बहुत मुश्किल होता है। केवल सजीले टुकड़े के स्तर पर रक्त सीरम की संरचना में बीमार एंटीप्लास्मिक निकायों को निर्धारित करना संभव है।
स्क्लेरोडर्मा, दवाओं का उपचार
यदि रोगी को फोकल स्क्लेरोदेर्मा है, तो उपचार हाइलूरोनिडेज़ तैयारी के इंट्रामस्क्युलर इंजेक्शन के रूप में निर्धारित किया जाता है (एक एंजाइम तैयारी जो संयोजी ऊतक तंतुओं के लिए आत्मीयता प्रदर्शित करती है)। Lydase (एक अन्य एंजाइम) को भी अल्ट्रासाउंड और वैद्युतकणसंचलन का उपयोग करके सीधे सजीले टुकड़े और दोषों में इंजेक्ट किया जा सकता है।
इसके अतिरिक्त, दवाओं को निर्धारित किया जा सकता है जो रक्त वाहिकाओं को पतला करती हैं और ऊतकों में सूक्ष्मवाहन को उत्तेजित करती हैं: andekamin, nikogipan, kallikrein।
यदि स्क्लेरोडर्मा का उपचार पहले से ही संघनन के स्तर पर होता है, तो पेनिसिलिन समूह के मजबूत एंटीबायोटिक दवाओं के इंजेक्शन का उपयोग किया जाता है। जटिल चिकित्सा में, समूह ए, बी 15, बी और सी के विटामिन भी निर्धारित किए जाते हैं, वे एंटीबायोटिक दवाओं के साथ उत्तेजना के बाद प्रभावित त्वचा की बहाली में योगदान करते हैं।
कभी-कभी एक त्वचा विशेषज्ञ या संक्रामक रोग विशेषज्ञ हार्मोन थेरेपी निर्धारित करता है, जिसमें रोगी थायरॉइडिन या एस्ट्राडियोल बेंजोएट लेता है।
बहुत ही दुर्लभ मामलों में, रोगी को एक मलेरिया-रोधी दवा दी जाती है: प्लाक्वेनिल या चिंगामाइन, जो संयोजी ऊतक के प्रगतिशील विकास को रोकते हैं।
यदि रोगी को प्रणालीगत स्क्लेरोडर्मा है, तो उपचार में कम आणविक भार डेक्सट्रान के अंतःशिरा इंजेक्शन का उपयोग किया जाता है। प्लाज्मा का प्रतिशत बढ़ जाता है, रक्त अधिक तरल हो जाता है और अधिक सक्रिय रूप से प्रसारित होता है।
कॉम्प्लेक्स में, फिजियोथेरेपी वैद्युतकणसंचलन, अल्ट्रासाउंड, बर्नार्ड के डायोडेनेमिक धाराओं और पैराफिन और ओज़ोसेराइट के अनुप्रयोगों के रूप में निर्धारित है। रोगी मिट्टी और हाइड्रोजन सल्फाइड स्नान, मालिश, उपचारात्मक व्यायाम का उपयोग करता है।
स्क्लेरोडर्मा के लिए पूर्वानुमान
स्क्लेरोडर्मा कितना खतरनाक है, यह क्या है और इस तरह की बीमारी का इलाज कैसे किया जाता है, यह निर्धारित करने के बाद, डॉक्टर किसी विशेष रोगी के लिए रोग का निदान करते हैं। स्थानीयकृत स्क्लेरोडर्मा का अक्सर सफलतापूर्वक इलाज किया जाता है, और भविष्य में रोगी के जीवन की गुणवत्ता प्रभावित नहीं होती है।
प्रणालीगत रूप के लिए रोग का निदान विशुद्ध रूप से व्यक्तिगत है, क्योंकि रोग धीरे-धीरे और बहुत लंबी अवधि के लिए बढ़ता है। 80% मामलों में, रोगी का जीवन सुरक्षित होता है, और मृत्यु बहुत कम होती है।
स्क्लेरोडार्मा एक प्रणालीगत बीमारी है जो विकसित संयोजी ऊतक के साथ त्वचा और सभी अंगों को प्रभावित करती है। कुछ क्षेत्रों में बिगड़ा हुआ रक्त की आपूर्ति के परिणामस्वरूप, कोशिकाओं को फाइब्रोसिस द्वारा बदल दिया जाता है, और ऊतक अपने कार्यों और शोष को खो देता है।
रोग के कारण अभी भी अज्ञात हैं। यह पाया गया है कि महिलाएं पुरुषों की तुलना में 6 गुना अधिक बार पीड़ित होती हैं। बच्चों में स्केलेरोडर्मा आनुवंशिक उत्परिवर्तन, गर्भवती मां के संक्रामक रोगों, बिगड़ा हुआ प्रतिरक्षा से जुड़ा हुआ है।
कोशिका स्तर पर हिस्टोलॉजिकल परिवर्तन
स्क्लेरोडर्मा में हिस्टोलॉजिकल परिवर्तन का सार त्वचा और मानव अंगों में प्रोटीन (विशेष रूप से कोलेजन) का अत्यधिक जमाव है।
वाहिकाओं में - फाइब्रोसिस त्वचा, फेफड़े, हृदय, गुर्दे, पेट और आंतों की छोटी धमनियों से शुरू होता है। दीवार मोटी हो जाती है, लुमेन को तब तक संकुचित करती है जब तक कि यह पूरी तरह से उग न जाए। परिणाम प्रभावित क्षेत्रों का इस्किमिया है, इसके बाद ऑक्सीजन और पोषक तत्वों की कमी होती है। केशिकाओं का एक हिस्सा गायब हो जाता है, दूसरा बढ़ता है, टेढ़ापन बढ़ जाता है, टेलैंगिएक्टेसियास (त्वचा पर पिंड) दिखाई देते हैं। रक्त में वैसोकॉन्स्ट्रिक्टर हार्मोन की रिहाई से ऐंठन की तस्वीर बनती है, जो धमनी बिस्तर को और कम कर देती है।
संवेदी तंत्रिका तंतुओं के अंत में, वैसोस्पास्म के बाद आवेग संचरण के लिए जिम्मेदार विशेष प्रोटीन (न्यूरोपेप्टाइड्स) की कमी होती है।
प्रतिरक्षा विकारों की भूमिका- सेलुलर प्रतिरक्षा से संबंधित परिवर्तन: टी-हेल्पर लिम्फोसाइट्स, मोनोसाइट्स और मास्ट कोशिकाएं बढ़ी हुई गतिविधि दिखाती हैं। वे फाइब्रोब्लास्ट कोशिकाओं को सक्रिय करने में सक्षम हैं। स्क्लेरोडार्मा भी विनोदी प्रतिरक्षा का उल्लंघन करता है, रक्त में अपने स्वयं के सेल नाभिक के लिए स्वप्रतिपिंड दिखाई देते हैं।
फाइब्रोब्लास्ट कोशिकाओं के कार्य- गहन रूप से कोलेजन का उत्पादन होता है, त्वचा की पूरी मोटाई को संतृप्त किया जाता है और गहरे स्थित अन्य ऊतकों को मिलाप किया जाता है।
गुणसूत्र विसंगतियाँ- प्रणालीगत स्क्लेरोडर्मा वाले 90% रोगियों में उपस्थिति के रूप में परिवर्तन होते हैं:
- श्रृंखला में लिंक तोड़ना;
- रिंग क्रोमोसोम का निर्माण।
फोकस और आंतरिक अंगों में पैथोलॉजिकल परिवर्तन
स्क्लेरोडार्मा शरीर में एकल या एकाधिक परिवर्तन कर सकता है।
त्वचा में - रोग मस्तूल और प्लाज्मा कोशिकाओं, टी-लिम्फोसाइट्स, मोनोसाइट्स के संचय से शुरू होता है। बाहरी परत (एपिडर्मिस) पतली हो जाती है, और इसके नीचे एक कोलेजन द्रव्यमान बनता है। इस वजह से, ऊपरी परत गहरे ऊतकों के साथ चमड़े के नीचे के ऊतक, सोल्डर में बढ़ती है। बीच में सब कुछ शोष होगा।
पाचन तंत्र में- श्लेष्मा झिल्ली पतली हो जाती है, अन्नप्रणाली के मध्य तीसरे और नीचे से परिवर्तन शुरू होते हैं। इसके नीचे कोलेजन फाइबर जमा होते हैं। मांसपेशियों की परत पतली हो जाती है, प्रभावित क्षेत्र फैलते हैं और मोटर फ़ंक्शन खो देते हैं। उपकला पर कटाव और अल्सर होते हैं।
फेफड़ों में - फाइब्रोसिस ब्रोंची की दीवार से फेफड़े के ऊतक के एल्वियोली तक जाता है। समेकन से वायुहीनता, वातस्फीति, ऑक्सीजन और कार्बन डाइऑक्साइड के बिगड़ा हुआ आदान-प्रदान होता है। दीवारें फट सकती हैं और छोटे सिस्ट बना सकती हैं।
जोड़ों में, लिम्फोसाइट्स और प्लाज्मा कोशिकाएं संयुक्त कैप्सूल की आंतरिक परत में घुसपैठ करती हैं। इसकी मोटाई में फाइब्रिन कण्डरा पर जमा होता है।
मांसपेशियों में - कुपोषण से शोष होता है, सिकुड़न में कमी आती है। लिम्फोसाइटों और कोलेजन के साथ घुसपैठ ऊतक को मोटा करता है।
हृदय में - मुख्य परिवर्तन मायोकार्डियम से संबंधित हैं। हाइपोक्सिया निशान ऊतक के साथ डिस्ट्रोफी और मायोसाइट्स के प्रतिस्थापन का कारण बनता है। स्क्लेरोदेर्मा में फाइब्रोसिस के क्षेत्रों के कारण, एक तंत्रिका आवेग का प्रवाहकत्त्व और उत्तेजना के foci का गठन बाधित होता है, जो एट्रियोवेंट्रिकुलर नाकाबंदी, अतालता द्वारा प्रकट होता है।
गुर्दे में - आधे रोगियों में परिवर्तन देखा जाता है
केशिका ग्लोमेरुली में उल्लंघन के कारण परिगलन, छोटे दिल के दौरे, मूत्र निस्पंदन कम हो जाता है।
प्रणालीगत क्षति यकृत कोशिकाओं को प्रभावित कर सकती है और पित्त सिरोसिस को जन्म दे सकती है। क्रोनिक थायरॉयडिटिस (थायराइड ग्रंथि की सूजन) अधिक आम है।
अंतर्राष्ट्रीय वर्गीकरण ICD-10 के अनुसार कोडिंग
स्क्लेरोडर्मा के रूपों और नैदानिक अभिव्यक्तियों की विविधता को देखते हुए, अंतर्राष्ट्रीय सांख्यिकीय वर्गीकरण ICD-10 कुछ प्रजातियों को वर्ग L (त्वचा रोग), और अन्य को वर्ग M (संयोजी ऊतक रोगों के संदर्भ में) में पंजीकृत करता है।
इस निर्णय ने समूह में रोग के विभिन्न रूपों को L94 और M34 कोड "संयोजी ऊतक में अन्य स्थानीयकृत परिवर्तन", "सिस्टमिक स्केलेरोसिस" के साथ शामिल करना संभव बना दिया।
स्केलेरोडर्मा के पंजीकृत प्रकार:
- - त्वचा के क्षेत्रों के घावों की विशेषता, आंतरिक अंग नहीं बदलते हैं;
- पट्टिका स्क्लेरोडर्मा - त्वचा के परिवर्तित क्षेत्र गोल, बड़े, एक नीले रंग की अंगूठी से घिरे होते हैं;
- बूंद के आकार का - मोती के टिंट के साथ छोटे गोल सफेद धब्बे जैसा दिखता है, सतह अंदर की ओर डूबती है, अधिक बार शरीर के ऊपरी हिस्सों में स्थित होती है;
- अंगूठी के आकार का - छल्ले के रूप में चकत्ते पैरों की त्वचा पर स्थित होते हैं, एलिफेंटियासिस के साथ हो सकते हैं;
- रैखिक स्क्लेरोडर्मा - माथे पर बदली हुई त्वचा की धारियों द्वारा प्रकट;
- edematous या Buschke रोग, (वयस्क स्केलेरेडेमा, सौम्य एपोन्यूरोटिक स्केलेरिमा) - तेजी से प्रगतिशील दर्दनाक एडिमा, स्पर्श करने के लिए घना, चेहरे, गर्दन पर स्थानीयकृत, कंधों की ओर फैलना संभव है, प्रकोष्ठ (हाथों तक नहीं पहुंचता), आंतरिक अंग हैं प्रभावित नहीं, Raynaud के सिंड्रोम के रूप में प्रारंभिक परिवर्तन विशिष्ट नहीं हैं, स्ट्रेप्टोकोकस के कारण होने वाले तीव्र संक्रामक रोगों के साथ संबंध सिद्ध किया गया है;
- , फैलाना (प्रगतिशील काठिन्य) - पूरे संयोजी ऊतक की बीमारी का एक गंभीर रूप, आमतौर पर त्वचा और अंगों दोनों पर कब्जा करने के साथ एक प्रगतिशील पाठ्यक्रम;
- ईोसिनोफिलिक फासिसाइटिस - त्वचा पर परिवर्तन स्क्लेरोडर्मा के समान दिखते हैं, ऊतक में ईोसिनोफिल के संचय की विशेषता है, "नारंगी छील" नसों की उपस्थिति, नसों के पाठ्यक्रम के साथ धँसा खांचे, जोड़ों में फ्लेक्सन संकुचन विशिष्ट हैं;
- प्रेरित - स्क्लेरोडर्मा का एक रूप ज्ञात कारकों के कारण होता है (दवा पेंटाज़िन, ब्लोमाइसिन, स्तन ग्रंथियों के सिलिकॉन कृत्रिम अंग की प्रतिक्रिया के रूप में विनाइल क्लोराइड, सिलिकॉन के यौगिकों के साथ लंबे समय तक संपर्क की स्थिति में काम करता है)।
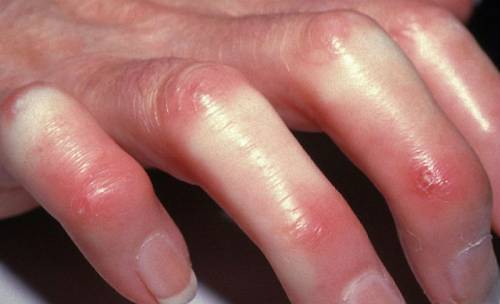
Raynaud का सिंड्रोम माना जाता है आरंभिक चरणत्वग्काठिन्य
संयुक्त सिंड्रोम विशेष रूप से प्रतिष्ठित होते हैं जब स्केलेरोडर्मा अन्य प्रकार के संयोजी ऊतक घावों (रुमेटीइड गठिया, प्रणालीगत ल्यूपस एरिथेमेटोसस, डर्माटोमायोसिटिस) के साथ होता है।
छोटे और बड़े रेशेदार परिवर्तनों द्वारा प्रकट कई दुर्लभ बीमारियों से रोग को अलग करना आवश्यक है। इसलिए, निदान में, त्वचा क्षेत्र, पट्टिका गठन या आंतरिक अंगों के पंचर का अध्ययन करना महत्वपूर्ण है।
कारण
अब तक, स्क्लेरोडर्मा के कारण के बारे में वैज्ञानिकों के बीच कोई सहमति नहीं है, इसलिए अध्ययन किए गए उत्तेजक कारकों के बारे में बात करना अधिक उपयुक्त है। इसमे शामिल है:
- वंशानुगत प्रवृत्ति और पहचाने गए आनुवंशिक परिवर्तन;
- वायरस से संक्रमण, विशेष रूप से साइटोमेगालोवायरस;
- क्वार्ट्ज से और कोयले से धूल;
- कार्बनिक सॉल्वैंट्स के साथ संपर्क;
- बहुलक सामग्री विनाइल क्लोराइड;
- ट्यूमर कीमोथेरेपी में उपयोग किए जाने वाले कुछ शक्तिशाली साइटोस्टैटिक्स;
- शीतदंश;
- कंपन का प्रभाव;
- स्थानांतरित मलेरिया;
- अंतःस्रावी तंत्र की विफलता;
- चोट।
स्क्लेरोडर्मा के रोगियों की रक्त संरचना के अध्ययन से जमावट कारक VIII, एंजाइम (ग्रैनजाइम-ए) की बढ़ी हुई सामग्री का पता चला, जो संवहनी दीवार की आंतरिक परत को नुकसान पहुंचा सकता है।
स्क्लेरोडर्मा की अभिव्यक्तियाँ
स्क्लेरोडर्मा के लक्षण रोग के रूप के कारण होते हैं। यदि प्लेक स्क्लेरोदेर्मा केवल त्वचा परिवर्तन का कारण बनता है, तो एक व्यवस्थित प्रकृति के साथ, आंतरिक अंगों, जोड़ों और मांसपेशियों के कई घावों की उम्मीद की जा सकती है।
Raynaud's syndrome, जो हाथ और पैरों के वैसोस्पास्म के कारण होता है, को एक प्रारंभिक अभिव्यक्ति माना जाता है। तनावपूर्ण स्थिति, ठंड की पृष्ठभूमि के खिलाफ धमनियों के अस्थायी संकुचन की नैदानिक अभिव्यक्तियाँ होती हैं। स्पष्ट सीमा के साथ एक स्पष्ट पीलापन हाथों पर दिखाई देता है, जो सायनोसिस में बदल जाता है। ऐंठन से राहत मिलने के बाद, हाथ और उंगलियां गहरे गुलाबी रंग की हो जाती हैं।
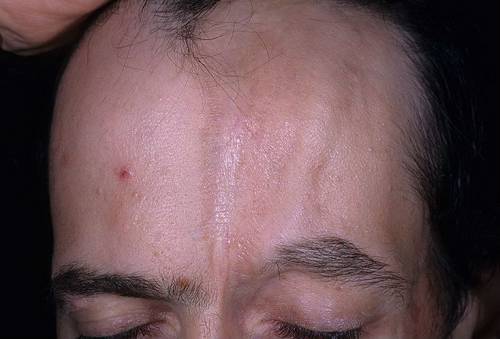
रैखिक स्क्लेरोडर्मा माथे में, खोपड़ी पर ही प्रकट होता है
मरीजों को ठंड लगने की शिकायत होती है, गर्म होने पर भी ठंडक महसूस होती है, त्वचा की संवेदनशीलता कम हो जाती है। हमले के अंत में, उंगलियों में दर्द दिखाई दे सकता है। कम अक्सर, नाक, होंठ और कान की नोक पर परिवर्तन दिखाई देते हैं।
त्वचा का मोटा होना और मोटा होना उंगलियों से शुरू होता है, ज्यादातर रोगियों में मौजूद होता है। इसके अलावा, प्रसार शरीर के अन्य भागों में जा सकता है। स्क्लेरोदेर्मा के लिए, चेहरे का घाव विशिष्ट है:
- नासोलैबियल सेप्टा को चौरसाई करना;
- माथे की झुर्रियां गायब हो जाती हैं;
- म्यूकोसा के पतले होने के कारण होठों के चारों ओर रेडियल झुर्रियाँ बनती हैं।
चेहरा नकाब जैसा हो जाता है, चेहरे के भाव गायब हो जाते हैं।
त्वचा परिवर्तन चरणों से गुजरते हैं:
- शोफ,
- मुहरें (पहले 3-5 वर्ष),
- पतला होना (घने क्षेत्र केवल उंगलियों पर रहते हैं)।
शायद काटने के समान उंगलियों, निशान पर दर्दनाक अल्सर का गठन। अल्सर टखनों के ऊपर, कोहनी, एड़ी और घुटनों की त्वचा पर स्थानीयकृत होते हैं।
जोड़ों में परिवर्तन सुबह के दर्द, जकड़न की भावना से प्रकट होता है। नाखून पतले और नष्ट हो जाते हैं, उंगलियां मोटी और छोटी हो जाती हैं। ब्रश विकृत दिखते हैं।
मांसपेशियों में परिवर्तन से स्थायी कमजोरी और थकान होती है।
स्क्लेरोडर्मा के 90% रोगियों में, पाचन अंग प्रभावित होते हैं। रोगी निगलने संबंधी विकार, खाने के बाद नाराज़गी, सूजन, दर्द, परेशान मल (गंभीर दस्त से कब्ज तक) के बारे में चिंतित है।
70% रोगी फेफड़े के ऊतकों में परिवर्तन से पीड़ित हैं। हवा की कमी के साथ सांस की तकलीफ, दर्दनाक खांसी, बार-बार जुकाम होता है।
गुर्दे अपशिष्ट को छानना और पोषक तत्वों को बनाए रखना बंद कर देते हैं। रोगी का वजन कम हो जाता है, त्वचा में खुजली होती है, सिरदर्द दिखाई देता है। गुर्दे की विफलता में वृद्धि जीवन के लिए खतरा बन जाती है।
बचपन में नैदानिक अभिव्यक्तियाँ
बच्चों में स्क्लेरोडार्मा वयस्कों के समान लक्षणों से प्रकट होता है।
हाथ, पैर, धड़ पर एक फोकल (पट्टिका) रूप के साथ, पीले-गुलाबी धब्बे त्वचा के स्तर से ऊपर, घने और चमकदार दिखाई देते हैं। एक रेखीय उपस्थिति के लिए, माथे पर धारियां, खोपड़ी, न्यूरोवास्कुलर बंडल के साथ परिवर्तित ऊतक अधिक विशेषता हैं।
बच्चे की आंखों को नुकसान हो सकता है, मिर्गी का दौरा पड़ सकता है। Raynaud's syndrome और जोड़ों की क्षति कम स्पष्ट होती है।
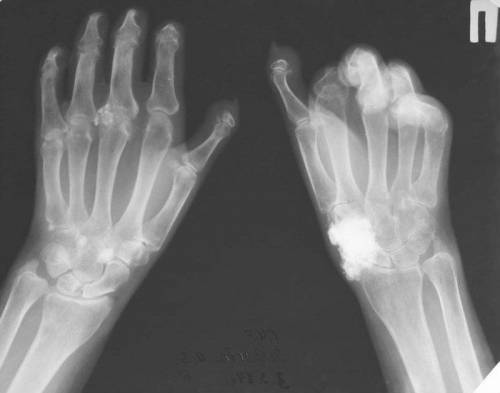
रेडियोग्राफिक पद्धति से हाथ के जोड़ों के लगातार सिकुड़ने की पुष्टि की जाती है
बच्चों में प्रणालीगत स्क्लेरोडर्मा रोग का एक दुर्लभ रूप है। आमतौर पर, चार साल से कम उम्र के बच्चे को रेनॉड सिंड्रोम के साथ देखा जाता है। तब संभव:
- उंगलियों के संकुचन के विकास के साथ हाथों में अकड़न;
- सुन्नता की शिकायत;
- विकास मंदता, वजन घटाने;
- शरीर के तापमान में अस्पष्ट वृद्धि;
- जोड़ों में दर्द।
एक बच्चे के लिए सबसे खतरनाक आंतरिक अंगों, पेरिकार्डिटिस और मायोकार्डिटिस में परिवर्तन हैं।
निदान
जोड़ों और मांसपेशियों में परिवर्तन, कार्डियक अतालता का पता लगाने के साथ मिलकर डॉक्टर को गठिया या रुमेटीइड गठिया के बारे में सोचते हैं। विभेदक निदान करने के लिए विशेष प्रतिरक्षा परीक्षण, एक्स-रे परीक्षा के प्रदर्शन की आवश्यकता होती है।
"बड़ी" विशेषताएं हैं:
- उंगलियों की त्वचा पर सममित मोटा होना, बाहों और शरीर को फैलाना;
- चेहरे, गर्दन, पेट, छाती में विशिष्ट त्वचा परिवर्तन।
"छोटे" मानदंड हैं:
- त्वचा परिवर्तन, केवल उंगलियों पर;
- निशान और पीछे हटना टर्मिनल phalanges और उंगलियों पर;
- दोनों तरफ फेफड़े के ऊतकों का फाइब्रोसिस, रेडियोग्राफ़ पर पाया गया;
- 20 मिमी / घंटा से अधिक रक्त में ईएसआर में वृद्धि;
- फाइब्रिनोजेन, सेरोमुकोइड की बढ़ी हुई एकाग्रता;
- सी-रिएक्टिव प्रोटीन के तीन प्लस।
मरीजों को आयरन, विटामिन बी 12 की कमी, गुर्दे की जांच में बदलाव के साथ एनीमिया है।
स्वप्रतिपिंडों की खोज को बहुत महत्व दिया जाता है।
वाद्य तकनीकों में से, नाखून की कैपिलरोस्कोपी सबसे अधिक जानकारीपूर्ण है। हृदय और रक्त वाहिकाओं के अध्ययन के अन्य तरीकों को विशिष्ट नहीं माना जाता है, क्योंकि वे कई अंगों के विकृतियों को दर्शाते हैं।
स्क्लेरोडर्मा का उपचार
रोगी को अनुवर्ती देखभाल की आवश्यकता होती है। प्रगति को रोकने की कोशिश करते हुए, व्यक्तिगत रूप से बीमारी का इलाज करना आवश्यक है। चिकित्सा के लक्ष्य:
- संवहनी परिवर्तन का उपचार;
- त्वचा और आंतरिक अंगों में फाइब्रोसिस की प्रक्रिया का दमन;
- प्रतिरक्षा में सुधार;
- आंतरिक अंगों के कार्यों का समर्थन।
स्क्लेरोडर्मा वाले रोगी को जीवन भर शासन की शर्तों को पूरा करने की आवश्यकता होती है, इससे रोग की प्रगति से बचने में मदद मिलती है।
- मरीजों को धूप सेंकने, सुपरकूल करने, कंपन तंत्र के पास रहने की सलाह नहीं दी जाती है।
- धूम्रपान, कॉफी और कैफीनयुक्त पेय पदार्थों का सेवन बंद कर दें।
- वसायुक्त, मसालेदार और स्मोक्ड खाद्य पदार्थ, डेयरी उत्पादों की खपत को सीमित करना महत्वपूर्ण है। वे एक अतिरिक्त एलर्जी मूड का समर्थन और कारण बन सकते हैं।
- सब्जियां और फल, ब्राउन राइस, समुद्री शैवाल व्यंजन उपयोगी होते हैं। उनकी रचना प्रतिरक्षा प्रणाली और तंत्रिका तंत्र को मजबूत करती है।
- रोगी के दैनिक आहार में विटामिन सी, ए, ई से भरपूर खाद्य पदार्थ मौजूद होने चाहिए, क्योंकि वे प्रतिरक्षा स्थिति को बहाल करने के लिए आवश्यक हैं।
- विटामिन सी खट्टे फलों, ताजी जामुन, खरबूजे, हरी सब्जियों, शिमला मिर्च, टमाटर, रोज हिप्स और सेब में पाया जाता है।
- विटामिन ए का आवश्यक स्तर प्रदान करने में मदद मिलेगी: कद्दू, गाजर, मछली का तेल, पालक, अंडे की जर्दी, हरी मटर, लीवर, चेंटरेल मशरूम।
- विटामिन ई के स्रोत हैं - सभी वनस्पति तेल, नट्स, पालक, एवोकाडो, पास्ता, दलिया, एक प्रकार का अनाज।
- बी विटामिन संक्रमण के प्रतिरोध प्रदान करने में आवश्यक हैं। वे अनाज, नट, समुद्री भोजन, फलियां में पाए जाते हैं।

कपड़ों में गर्मी प्रतिरोध में वृद्धि होनी चाहिए, हाथों पर मिट्टियाँ पहनी जानी चाहिए, पैरों पर गर्म मोज़े, टोपी के बारे में मत भूलना
चिकित्सा उपचार
केवल डॉक्टर ही खुराक का चयन करता है और दवाओं की अनुकूलता को नियंत्रित करता है।
- वासोडिलेटर दवाओं का उपयोग संवहनी ऐंठन को दूर करने के लिए किया जाता है। कैल्शियम चैनल ब्लॉकर्स (निफ़ेडिपिन, वेरापामिल, एम्लोडिपाइन, लैसिडिपाइन, डिल्टियाज़ेम, फ्लुनारिज़िन) को सबसे प्रभावी माना जाता है।
- अन्य समूहों से व्यक्तिगत रूप से निर्धारित दवाएं (α-adrenergic रिसेप्टर्स के ब्लॉकर्स (Dihydroergotamine, Nickergoline, Terazosin)। जिन्कगो बिलोबा (तनाकान) के अर्क से तैयारी।
- गंभीर मामलों में, सिंथेटिक प्रोस्टाग्लैंडीन (Alprostadil), प्रोस्टेसाइक्लिन (Iloprost) के एक समूह का उपयोग किया जाता है।
- यदि आवश्यक हो, तो उपचार में एंटीप्लेटलेट एजेंट और एंटीकोआगुलंट्स जोड़े जाते हैं, जो रक्त की चिपचिपाहट में सुधार करते हैं और घनास्त्रता को रोकते हैं।
ऊतक फाइब्रोसिस को सीमित करने के लिए, निम्नलिखित का उपयोग किया जाता है:
- डी-पेनिसिलमाइन, जो कोलेजन संश्लेषण को रोकता है;
- पेनिसिलमाइन (आर्टामाइन, कुप्रिनिल), जो प्रतिरक्षा प्रणाली के माध्यम से कार्य करता है।
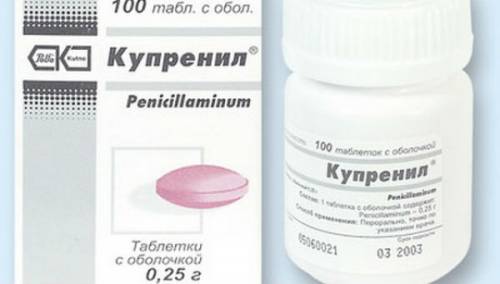
Kuprenil गर्भावस्था के दौरान निर्धारित नहीं है, ल्यूकोसाइट्स और प्लेटलेट्स के स्तर में कमी
जोड़ों की भड़काऊ प्रतिक्रिया को राहत देने के लिए दिखाया गया है:
- नॉनस्टेरॉइडल ड्रग्स - डिक्लोफेनाक, केटोप्रोफेन, निमेसुलाइड, मेलॉक्सिकैम;
- बीटामेथासोन, हाइड्रोकार्टिसोन, ट्रायमिसिनोलोन के साथ हार्मोन थेरेपी।
बिगड़ा हुआ निगलने के साथ, प्रोकेनेटिक्स के छोटे पाठ्यक्रमों का उपयोग किया जाता है: डोमपरिडोन, मेक्लोज़िन, मेटोक्लोप्रमाइड।
आंतों और फेफड़ों को नुकसान के लिए विशेष उपचार की आवश्यकता होती है। रोगियों को सेनेटोरियम उपचार में contraindicated नहीं है। सामान्य जलवायु क्षेत्र में स्थित सेनेटोरियम और क्लीनिक का चयन करना बेहतर है। प्राकृतिक खनिज पानी, मिट्टी चिकित्सा, हाइड्रोजन सल्फाइड और ऑक्सीजन स्नान ऊतक हाइपोक्सिया को बहाल करने और अंग समारोह का समर्थन करने में मदद करते हैं।
वैकल्पिक उपचार
डॉक्टर लोक उपचार के साथ स्क्लेरोडर्मा के इलाज की सलाह नहीं देते हैं। पैथोलॉजी का बहुत सूक्ष्म तंत्र, पूर्वानुमान में बहुत कुछ अज्ञात है। हर्बल काढ़े या अन्य प्रक्रियाओं के लाभ या हानि का पहले से अनुमान लगाना असंभव है। यह खेदजनक है कि केफिर लोशन के लिए जुनून जब हार्मोन थेरेपी का संकेत दिया जाता है।
लोक चिकित्सक निम्नलिखित विधियों का वर्णन करते हैं:
- स्नान में भाप लेने के बाद त्वचा पर मुसब्बर के रस के साथ इचिथोल मरहम या टैम्पोन लगाना;
- पके हुए प्याज और शहद से संपीड़ित;
- गांठदार, लंगवॉर्ट और हॉर्सटेल के काढ़े का सेवन;
- गुर्दे की क्षति के मामले में बेरबेरी और लिंगोनबेरी पत्ती का काढ़ा;
- ओक की छाल, बिछुआ के पत्तों की ट्रे के साथ उंगलियों पर घावों का कीटाणुशोधन।