A fül-orr-gégészetben a torokbetegségeket tekintik a leggyakrabban diagnosztizált patológiáknak. Ez vonatkozik a gyermekekre és a felnőtt betegekre. A legtöbb akut megbetegedést a téli szezonban rögzítik, de egyes esetekben a folyamat krónikussá válik, ezért a tünetek szinte állandóak.
A mandulagyulladást krónikusnak nevezik, ha gyulladásos folyamat van a mandulákban, és időről időre megjelennek a tünetek. Egyes provokáló tényezők hatására a patológia súlyosbodása következik be, amelyet a tünetek intenzitásának növekedése kísér.
A palatinus és más mandulák védő funkciót látnak el, mivel limfoid struktúrák és az immunrendszer részei. A kórokozó mikroorganizmusok gyakori támadásai a gyengített immunitás hátterében akut mandulagyulladás kialakulásához vezetnek, amelyet krónikus formába való átmenet követ.
A betegség krónikus típusának kialakulásának kockázata nő a szervezet ellenálló képességének csökkenésével fertőző betegségek (kanyaró, influenza, skarlát), hipotermia vagy krónikus betegségek súlyosbodása esetén.
Különösen gyakran a krónikus formát rögzítik, amikor a fertőzés a nasopharynxben (sinusitis) vagy a szájüregben (szuvasodás) terjedő gócokból terjed.
Ezenkívül az akut folyamat nem megfelelő kezelése esetén krónikusságot figyeltek meg, amikor nem megfelelő antibiotikum-terápiát írnak elő.
Az antibiotikumok felírását kizárólag orvos végezheti az antibiogram eredményei alapján.
A hajlamosító tényezők a következők:
- az orrlégzés megsértése polipózissal, adenoidokkal, a septum szerkezetének és görbületének anomáliáival;
- nem megfelelő szájhigiénia;
- helytelenül kiválasztott tartórendszerek.
A torok fül-orr-gégészeti betegségei a mandulák elváltozásával a következőkre oszthatók:
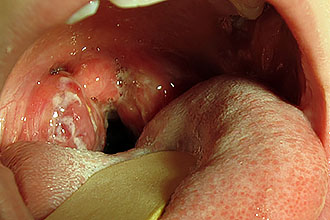
A tünetileg krónikus betegségek nem nyilvánulnak meg kifejezett jelekkel. A személyt izzadás, torokkarcolás, gombóc jelenléte az oropharynxben, szárazság és kellemetlen szag zavarhatja. A mandulagyulladás minden egyes exacerbációja után az állapot javulása rendkívül lassan következik be, a subfebrilis állapot megőrzésével és a rossz közérzettel együtt.
Az egyszerű formájú exacerbációkat évente legfeljebb háromszor rögzítik, toxikus-allergiás esetén pedig sokkal gyakrabban, ami hajlamos a paratonsillaris tályog kialakulására és a gyulladás terjedésére a szomszédos egészséges szövetekre (laryngitis). A beteg subfebrilis hipertermiára és állandó gyengeségre panaszkodik.
A torok krónikus betegségével a mandulák fertőzés fókuszává válnak, amelyből a mikrobák az egész testben elterjednek. Következésképpen:
- csökkent immunvédelem;
- kollagenózisok figyelhetők meg (dermatomyositis, periarteritis, lupus, scleroderma);
- bőrbetegségek alakulnak ki (ekcéma, dermatitis, pikkelysömör);
- az idegvégződések érintettek (siász);
- autoimmun folyamatok alakulnak ki (vasculitis, thrombocytopeniás purpura);
A torokbetegség diagnózisa magában foglalja az anamnesztikus információk gyűjtését (), az otolaryngológus vizsgálatát és további tanulmányokat.
A pharyngoscopiával a torok vizsgálatakor a betegség a nyálkahártya kipirosodásával, az ívek megvastagodásával és duzzanatával nyilvánul meg. Gyermekeknél gyakran előfordul a mandulák szövetének meglazulása. A résekben gennyes, kellemetlen szagú váladék halmozódik fel. A regionális nyirokcsomók tapintása nyirokcsomók gyulladását (a nyirokcsomók megnagyobbodását, duzzadását, fájdalmát) tárja fel.
A felső légutak patológiái közül a pharyngitis a leggyakoribb. Korábban az akut folyamat gyógyulással végződött, és nem vezetett komplikációkhoz. Napjainkban a krónikus betegségben szenvedő betegek egyre gyakrabban fordulnak fül-orr-gégészhez. Ebben az esetben a gége hosszan tartó fertőző ágens hatásának van kitéve, ami hajlamosítja a gyulladás fennmaradását.
A torokbetegség gyanúja esetén a krónikus stádium többféle formát ölthet:
- hurutos, amelyet kifejezetlen klinikai kép jellemez;
- hipertrófiás, amelyet a nyálkahártya és a gerincek növekedése jellemez;
- atrófiás, amikor a hátsó garatfal nyálkahártyájának sorvadása következik be, ami jelentősen megzavarja annak működését.
Néha előfordul egy vegyes forma, amelyben a gége egyes részei hipertrófiásak, míg mások sorvadáson mentek keresztül, ami homályos tünetekben nyilvánul meg.
A kóros folyamat krónikussá válását kiváltó okok közé tartoznak a vírusos kórokozók (parainfluenza, adenovírusok, rhinovírusok), amelyek hosszú ideig fennmaradnak a nyálkahártyában. Gyakori fertőző elváltozások esetén az immunvédelem annyira lecsökken, hogy nem tud ellenállni a streptococcusok vagy staphylococcusok okozta fertőzéseknek.
Ennek eredményeként a legkisebb hipotermia vagy a hideg italok is kiválthatják a betegség súlyosbodását. A betegség krónikussá válik, a háttérben:
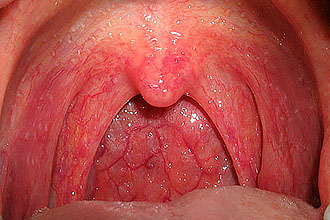
Érdemes megjegyezni, hogy krónikus gyulladás lehetséges gastrooesophagealis reflux betegség esetén, amikor az ételt kidobják, és irritálják a nyálkahártyát.
Állítson be következetes változást a nyálkahártyában, a hurutos tünetektől kezdve az atrófiáig.
A hurutos formát gyakran figyelik meg a dohányosoknál, valamint a szakmai tényezők negatív hatásával. A mikrobák szaporodásával és a mérgező anyagok felszabadulásával a szövetek duzzanata és vörössége figyelhető meg. A felületen elhalt sejtekből és kórokozó mikroorganizmusokból álló lepedék képződhet.
A jövőben a nyálkahártyán nagy mennyiségű váladék halmozódik fel, amelyet nehéz kiköhögni. A fertőzés terjedése szempontjából a granulosa állapotot tartják a legveszélyesebbnek.
| szakasz | Tünetek | Kép pharyngoscopiával |
|---|---|---|
| hurutos | kellemetlen érzés, szárazság, csiklandozás, viszketés a szájgaratban, nyelési fájdalom, csomó érzés | A hátsó garatfal nem kifejezett hiperémiája, enyhe megvastagodás, a nyálkahártya duzzanata, vastag nyálka jelenléte, amely az exacerbáció során folyékonyabbá válik. Egyes esetekben a nyelv és az ívek ödémássá és hiperémiássá válnak. |
| granulosa | Hányás, égő érzés, erős köhögés. | A falakon vörös csomók (granulátumok) jelennek meg, a mandulákban dugók jelennek meg, a trigeminus ideget szemcsés felhalmozódások irritálják, és a tüszők is megnövekednek. |
| Hipertrófiás | Kellemetlenség, csomó érzés, nyelési nehézség, nyálka csöpög a nasopharynxből, gyakori száraz köhögés, kellemetlen szag. | A gennyes nyálka az ödémás, hiperémiás falakon, a gége falán, az ív oldalsó bordáin tömörödött. A gennyes váladék kéregeket képezhet, és a szemcsék fokozatosan növekednek, ami az atrófiás stádiumba való átmenetet váltja ki. |
| atrófiás | Szárazság, izzadás az oropharynxban, csomó érzés, kéreg jelenléte, köhögés, nyelési fájdalom. | Szklerotikus elváltozások a garatfal és a limfoid struktúrák nyálkahártyájában és nyálkahártyájában. A gennyes komponensű sűrű nyálka felhalmozódik, sűrű kéregeket képezve. A falak elvékonyodnak, sápadnak, lakkoznak, amelyen keresztül törékeny edények jelennek meg. |
A hipertrófiás szakaszban a szövetek megvastagodása figyelhető meg. A nyálkahártya atrófiájával kéreg képződik, amely köhögéskor felszabadulhat. A nyirokcsomók is megnagyobbodnak és tapintásra fájdalmasak.
A gyermekek betegsége hurutos formában halad át anélkül, hogy klinikai tüneteket okozna súlyosbodás nélkül.
Felnőtteknél a betegség manifesztálódik:
- kifejezetlen izzadás;
- kis térfogatú viszkózus váladék;
- csomó jelenléte az oropharynxban;
- hányinger, hányás köhögéskor;
- szárazság, nyálkahártya irritációja hideg levegő belélegzésekor;
- ritka köhögés;
- regionális lymphadenitis;
- fokozott megnyilvánulások reggel.
A szövődményeket a gyulladás átterjedése a környező szervekre jelenti, tracheitis, bronchitis vagy középfülgyulladás kialakulásával. Felnőtteknél fennáll annak a veszélye, hogy a hurutos forma hipertrófiás és atrófiás állapotba kerül, ami megzavarja a garat működését. Az Eustach-cső egyidejű károsodása a hallásfunkció csökkenéséhez vezet.
A diagnózis az anamnesztikus információk elemzését, a pharyngoszkópiát, a gégetükrözést és a laboratóriumi vizsgálatokat (vérvizsgálat, kenet) használja.
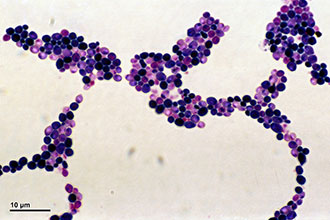 A gombás fertőzés által okozott gyulladásos fókusz kialakulását faringomikózisnak nevezik. BAN BEN Utóbbi időben fül-orr-gégész megjegyzi a növekedés a gombás fertőzés az oropharynx. A legtöbb esetben a pharyngomycosis stomatitisszel, ínygyulladással vagy cheilitissel kombinálódik.
A gombás fertőzés által okozott gyulladásos fókusz kialakulását faringomikózisnak nevezik. BAN BEN Utóbbi időben fül-orr-gégész megjegyzi a növekedés a gombás fertőzés az oropharynx. A legtöbb esetben a pharyngomycosis stomatitisszel, ínygyulladással vagy cheilitissel kombinálódik.
Meg kell jegyezni, hogy a gombás fertőzés sokkal súlyosabb, mint a bakteriális gyulladás, és kevésbé kezelhető. A betegség kialakulásának oka lehet:
- élesztőszerű candida gombák, amelyek rigót, a bőr és a nemi szervek candidiasisát okozzák;
- penészgombák (5%).
A gombás fertőzés aktiválódása és szaporodása a HIV immunhiánya, gyakori megfázás, tuberkulózis vagy súlyos egyidejű patológia (hipotireózis, cukorbetegség) hátterében figyelhető meg. Ezenkívül hajlamosító tényezőknek kell betudni az antibiotikum-terápia helytelen lefolyását, amely meghaladja az ajánlott adagokat és időtartamot. Ezenkívül a pharyngomikozist elősegíti a hormonális, kemoterápiás gyógyszerek és a kivehető fogsorok hosszan tartó használata.
A betegségnek több formája van:
- pszeudohártyás, az oropharynx felületén fehér bevonattal;
- erythemás, hiperémiás területek jellemzik, sima, lakkozott nyálkahártyafelülettel;
- hiperplasztikus - fehéres plakkok képződésében nyilvánul meg, amelyek nehezen válnak el a nyálkahártyától, és vérző sebet hagynak;
- erozív-fekélyes, amikor a fekély csak a felszíni rétegeket érinti.
Szimpatikusan a betegség kellemetlen érzésekben nyilvánul meg izzadás, égő érzés, szárazság és csiklandozás formájában az oropharynxben. A fájdalom nem túl kifejezett, táplálékfelvétellel fokozódik, különösen a savanyúságok és a fűszerek fogyasztásával.
A fájdalom a fül és a nyak területére sugározhat. Nyirokgyulladás és az általános állapot romlása (láz, súlyos rossz közérzet, fejfájás, szédülés) is megfigyelhető.
A pharyngomycosis krónikus lefolyását évente több mint 10 alkalommal exacerbációk jellemzik. A kronizálás hozzájárul az akut szakasz helytelen kezeléséhez. Fennáll a garat-, paratonsillaris tályog és gombás szepszis veszélye is, ami fertőző gócok kialakulásához vezet a belső szervekben.
A diagnózis során fontos az anamnesztikus adatok (korábbi antibakteriális, hormonális, immunszuppresszív szerek) részletes tanulmányozása.
A pharyngoscopiával ödéma és filmek láthatók a nyálkahártyán. A gombás fertőzés helyei a mandulákon és a garat hátsó falán lokalizálódnak, és átterjedhetnek a nyelvre, a gégére és a nyelőcsőre. Ha Candida gombák érintik, a rajtaütések fehéres árnyalatúak, túrós jellegűek, és könnyen eltávolíthatók a felületről. Nyálkahártya, ugyanakkor hiperémia, fekélyes területek.
Ha a penészgombák váltak a pharyngomycosis okozójává, a sárgás filmek nehezen távolíthatók el, így vérző felület marad. A differenciáldiagnózis során a patológiát meg kell különböztetni a diftériától. Ezenkívül a pharyngoscopy feltárja a nyálkahártya egyenetlen vörösödését, a gerincek megvastagodását az atrófiás változások hátterében, és az ereket megjelenítik.
A diagnózisban a laboratóriumi elemzés (mikroszkópos és tenyésztési módszer) meghatározó. A kenetek vizsgálata lehetővé teszi a betegség gombás eredetének megerősítését és a patogén mikroorganizmusok gyógyszerekkel szembeni érzékenységének megállapítását.
A torokban lokalizált jóindulatú daganatok közül érdemes kiemelni az adenomát, a fibromát, a papillómát, a cisztás formációkat, a lipomát és a teratomát. A hajlamosító tényezők közé tartozik a dohányzás, az alkoholfogyasztás, a por belélegzése, a rossz higiénia, valamint az oropharynx és a nasopharynx krónikus fertőző és gyulladásos betegségei.
A klinikai tünetek közül meg kell jegyezni:
A diagnózist a klinikai tünetek és az oropharynx pharyngoszkópia során végzett vizsgálata alapján állapítják meg. Az onkofolyamat prevalenciájának felmérésére rhinoszkópiát, otoszkópiát, radiográfiát, számítógépes és mágneses rezonancia képalkotást írnak elő. Biopsziát végeznek a daganat sejtösszetételének meghatározására.
A differenciáldiagnózist rosszindulatú daganatok, scleroma és Hodgkin-kór között végzik.
torokrák
A rosszindulatú daganatok sejtösszetétele szerint megkülönböztetünk carcinomát, lymphoepitheliomát, citoblasztómát és reticucytomát. A daganatokat gyors növekedés és áttétek jellemzik, amikor rosszindulatú gócok alakulnak ki távoli szervekben.
A torokban kialakuló patológiás daganatok korai felismerésének nehézségei a klinikai tünetek kezdeti szakaszban való hiányából fakadnak.
A betegség progressziójával az oropharynxban lévő idegen elem érzése, fulladás, nyelési nehézség és fájdalom nyilvánul meg. A garat egyes részeinek zsibbadása is lehetséges.
A helyi tünetek mellett általános megnyilvánulások is megfigyelhetők. Ide tartozik a fejfájás, a súlyos rossz közérzet, az étvágycsökkenés, a fogyás, a fáradtság és a sápadt bőr. Amikor a rosszindulatú folyamat átterjed a véredény vérzés lehetséges. A hallás is csökkenhet - az Eustachianus cső károsodásával, ami krónikus középfülgyulladás kialakulásához vezet.
A nasopharynx veresége hajlamos a gyulladásos folyamat megjelenésére az orrmelléküregekben (sinusitis). Ha a daganatot szilárd táplálék sérti meg, vagy a 3., 4. szakaszban bomláson megy keresztül, megnő a kellemetlen szag és a nyálban a vér megjelenésének veszélye.
A diagnózis magában foglalja az anamnesztikus adatok elemzését, fizikális vizsgálatot, garattükrözést és szövettani elemzést. A metasztázisok kimutatására radiográfiát, endoszkópos, ultrahangos technikákat, valamint számítógépes és mágneses rezonancia képalkotást írnak elő.
Melyek a torok betegségei, elemeztük. Végül meg kell jegyezni, hogy az akut kóros folyamat helyes kezelése megakadályozza a betegség krónikus lefolyásának kialakulását.
Tudjuk tehát, hogy a betegség a szervezet egy speciális átmeneti állapota, amely során a szervezet a stabil működési állapotból (egészség) egy másik (kóros) állapotba megy át, amely nem jellemző rá. A betegség által „egyensúlyból” kivont szervezet erőfeszítéseket (és így vitalitást, energiát) fordít arra, hogy visszatérjen eredeti (egészséges) állapotába. Ha az életerő nem elegendő ahhoz, hogy a szervezet munkáját teljes mértékben visszaállítsa korábbi (egészséges) stabil állapotába, akkor a szervezet a betegség és az egészség között valamilyen köztes állapotban stabilizálja munkáját. Ezt a "köztes" állapotot "lassú" vagy "krónikus" betegségnek nevezik.
A krónikus betegségre jellemző, hogy a szervezetben maradó kórokozó princípium igyekszik megszilárdulni és fejlődni benne, a szervezet pedig igyekszik visszatérni eredeti, egészséges állapotába. Mind az első, mind a második esetben a szervezetnek ki kell költenie létfontosságú erejét, alkalmazkodnia kell a "háború szélén álló világhoz". Ez oda vezet, hogy bizonyos kompenzációs mechanizmusok működésbe lépnek, és a krónikusan beteg ember teste többé-kevésbé elviselhető állapotban marad mindaddig, amíg elegendő életenergiája van a fenntartásukhoz. Amint a szervezet nem tudja fenntartani a betegséget visszatartó kompenzációs mechanizmusokat, a betegség újabb súlyosbodása következik be, és „kiegészítő életteret nyer” magának. A szervezet viszont küzd ezzel az új kompenzációs mechanizmusok kialakításával, amelyek még nagyobb mennyiségű vitalitást irányítanak ezek fenntartására.
Az életerő újraelosztása következtében a szervezet számos másodlagos biológiai funkciót "kikapcsol" a szervezet túlélése érdekében. Mindenekelőtt az energetikailag leginkább pazarló funkció, a szexuális kikapcsolódik: csökken a test általános tónusa, kialakulnak a korai időskor és az ezzel összefüggő betegségek, a várható élettartam meredeken csökken.
A fentiek alapján a test helyreállítását célzó gyógyító munka szakaszosan zajlik majd. Az energiatakarékos eszközöknek és technikáknak köszönhetően először a vitalitás szintje kezd helyreállni, ami átviszi a testet egyik kompenzációs szintről a másikra, egészen az utolsóig - valóban egészséges. Az egyik kompenzációs szintről a másikra való átmenetet akut állapotok jellemzik - a megfelelő krónikus betegségek súlyosbodása, amelyek végül eltűnnek. Mindenki csak úgy tud teljesen megszabadulni bármely krónikus betegségtől, ha ezeknek a betegségeknek a súlyosbodásának sorozatán megy keresztül.
Minden ilyen súlyosbodás után egy korábban elveszett funkciója lesz. Először a lendület jön, majd eltűnnek a korai öregedés jelei, majd helyreáll a szexuális funkció.
Most pedig beszéljünk arról, hogy az éhség hogyan segít a krónikus betegségek elleni küzdelemben.
Bármely krónikus betegnek különböző profilú krónikus betegségek kombinációja van. A terápiás böjt egyik módszerének alkalmazása lehetővé teszi, hogy stabil gyógymódot kapjon a krónikus betegségek egész komplexumára. A böjt ugyanis elsősorban minőségileg és mennyiségileg helyreállítja a legfontosabb emberi rendszer - az immunogenetikai apparátus - munkáját, erősíti a sejtek, szervek és rendszerek gátait, feléleszti a vérraktárat (mikrokeringési ágyat), és nem kevésbé fontos, hogy hosszú ideig tartó időtartamú kezelés és profilaxis.a szervezetre gyakorolt hatás. A férfi "nagyjavításon" esik. Ha a böjt hatásának „mélysége” elpusztította a betegségek „gyökereit” az ember mezőjében, akkor bizonyos betegségek korábban és véglegesen elhagyják az emberi testet. Ha kicsi, akkor a betegségek végül visszatérhetnek a gonosz életmód miatt. Minden a folyamat lefutásától és a folyamattól függ több magának a páciensnek a kitartásától a stabil terápiás hatás elérése érdekében. Az ilyen kitartás előfeltétele a profilaktikus böjtkúrák évenkénti megismétlése, és ha szükséges, egy sorozat böjt (frakcionált) több éven át egymás után a végső gyógyulás elérése érdekében. Sok eleven példa van arra, hogy a látszólag halálra ítélt betegek, akik makacsul folytatták a hosszan tartó böjtöt, néhány év után gyakorlatilag egészséges emberekké váltak.
A krónikus betegségek elsősorban a sejtek szén-dioxid-felvételét csökkentik. A hagyományos kezelés nem vezet e fő mutató normalizálásához. A végén az ember kompenzációs-adaptív mechanizmusai kimerülnek, mind a hagyományos gyógymódokkal, mind azok nélkül.
A krónikus betegségek tünetei vagy tünetegyüttese (szindrómái) önmagukban kisebb-nagyobb mértékben relatív kompenzációt adnak a kórfolyamatért. Például a test hőmérsékleti reakciója aktiválja az immunrendszert (a szervezet védekező reakciója) a patogén mikrobákkal, vírusokkal szemben. A fájdalomszindróma fokozza a fájdalomcsillapító hatást a szervezeten belül, aktiválja az úgynevezett opiát receptorokat, amelyek belső narkotikus anyagokat szabadítanak fel, és így tovább.
A böjt időben történő alkalmazása biztosíthatja a szén-dioxid sejtek általi asszimilációs folyamatainak helyreállítását.
A legtöbb fontos jellemzője a krónikus betegségekben a böjt a salakanyagok gyors eltávolítása, a szervezet gyors felszabadítása a felgyülemlett méreganyagoktól - a betegségek okaitól, valamint a további helyes életmód segít az energia és az egészség helyreállításában.
Tévedés azt feltételezni, hogy egy böjt, még a hosszú is, teljesen megtisztítja a szervezetet a felhalmozódott méreganyagoktól. A szervezetben felhalmozódott toxinok hosszú évek, nem törölhető azonnal több napig vagy hétig. Az olyan betegségekben, mint az ízületi gyulladás, a nagy gyulladások és a daganatok, három vagy több koplalási ciklus szükséges ahhoz, hogy minden esetben egyedileg mérhető javulás érhető el.
A légutak, az emésztőrendszer és az urogenitális csatornák, valamint az összes többi nyálkahártyával rendelkező szerv gyulladása esetén egy 20-30 napos koplalás elegendő a teljes gyógyuláshoz. Tehát a fülgyulladás, a kötőhártya-gyulladás, a gyomorhurut, a vastagbélgyulladás, a belek volvulusa - mindezt egy hosszú koplalás gyógyítja. Csak viszonylag kevés esetben van szükség két tanfolyamra. A szénanáthát és az asztmát is böjttel gyógyítják.
A böjtölés eredményeinek sok ezer esetben és több mint 130 éves megfigyelése azt mutatta, hogy amikor a böjt során a „munka” fő terhe lekerül az emésztőszervekről, a szervezet minden felszabaduló életenergiája a megtisztításra irányul. felhalmozódott méreganyagok teste. A szervezet saját életereje segítségével vissza tudja állítani magának az erőt, egészséget, energiát, miután megszabadult a mérgező terheléstől.
A vészes vérszegénység gyorsan eltűnik egy kéthetes böjt alatt. Ez idő alatt a vérgömbök száma körülbelül ötszázezerszeresére nő. Mindezekben az esetekben a vastagbélből származó autointoxication, amely szennyezi a vért és károsítja a vérképzőszervek működését. Hasonló szeptikus szennyeződés rákos megbetegedések esetén is előfordul, szintén vérszegénységet okozva.
A cukorbetegek biztonságosan és sikeresen böjtölhetnek, különösen ha túlsúlyosak. De ha sokáig kaptak inzulint, akkor szakember felügyelete mellett kell koplalniuk. A krónikus vesegyulladásban szenvedők nagy haszonnal éhezhetnek. Ilyen és hasonló betegségek esetén a böjtnél fontosabb az általános életmód korrekciója. Meg kell tanítanunk ezeket a betegeket, hogyan és mit egyenek, és rá kell kényszerítenünk őket gonosz ízlési szokásaikra. Visszanyerhetik a jó egészséget, fokozatosan javítva azt, ha minden olyan szokást felszámolnak, amely kimeríti őket, és betartja a helyes táplálkozás törvényeit.
A krónikus betegek gyógyulása és azt követő táplálkozása során a következőket kell emlékezni. Az ajánlott "kiegyensúlyozott étrend", beleértve az allergén fehérjékkel leginkább telített tej- és hústermékek egyidejű fogyasztását, különösen súlyosbítja a fehérje antagonizmust. Emésztőrendszer ilyen táplálkozással nem képesek teljes mértékben reagálni és lebontani az összes fehérjeszerkezetet az emberi sejtek által felszívott eredeti aminosavakra. Radioimmun módszerrel bebizonyosodott, hogy ilyen táplálkozással a gasztrointesztinális traktuson keresztül fehérjemolekulák hatolnak be a véráramba, amelyeket nem szívnak fel a szövetek mindaddig, amíg allergiás antigén-antitest reakció nem következik be.
Ez a reakció sok energiát von el a szervezettől. Arra is költik, hogy kifizessék ennek a reakciónak a következményeit. Még azért is egészséges emberek az ilyen étel megterhelő. A krónikus betegeknél az allergiás reakciók súlyosbodnak, majd erősebb károsító hatást gyakorolnak az erek falára. Ezért külön étrendet kell betartaniuk, amelyben túlsúlyban vannak a természetes és friss ételek. Ezt az ételt már korábban leírták.
A betegségekről szóló homeopátiás tanítás jelentősen eltér a klasszikustól. Minden homeopátiás orvos számára döntő jelentőségű a beteg állapotában bekövetkezett változások rögzítése a terápia során.
A betegségek osztályozása
A betegségek feltételesen akut és krónikus betegségekre oszthatók. Valójában származásukban, prognózisukban és kezelési módjukban különböznek egymástól. Ezenkívül mind az akut, mind a krónikus betegségeket rögzített (ugyanolyan tünetek és dinamika) és nem rögzített (egyedi tünetek) csoportokra osztják, ami a kezelés szempontjából különbözik. krónikus betegségek a szervezet nem tudja leküzdeni, csak felerősödnek az emberi élet folyamatában. Hahnemann három fő krónikus betegségre, három kórképre osztotta őket: psora (viszkető miazmus), sycosis (gonorrhoea) és szifilisz (peptikus fekély).
Akut betegségek
Hahnemann az akut betegséget gyors folyamatként írja le, amelyet vagy viszonylag rövid időn belül meg kell gyógyítani, vagy halálhoz vezet.
Az akut betegségek specifikus kórokozók által okozott fertőzések, amelyek vagy tartós immunitást okoznak (pl. rubeola), vagy kiújulhatnak (pl. skarlát). Ide tartoznak a járványok, fertőzések (alacsony életszínvonal mellett, a táplálkozás hiánya miatt), traumák és a stresszre adott akut mentális reakciók.
Az akut betegségek a homeopátiában nem válhatnak krónikussá, ahogyan az allopátiás gyógyászatban általában hiszik. Ha a betegség krónikussá válik vagy kiújul, az azt jelenti, hogy a betegség kezdettől fogva krónikus volt. Az akut gyermekkori betegségek pedig jelezhetik, hogy a beteg mely krónikus betegségekben aktív.
- Javítva az akut betegségeket
A rögzített akut betegségek hasonló tünetekkel és lefolyású járványos betegségek. Kezdetben az ilyen betegségekre jellemző tüneteket gyűjtötték össze és elemezték, melynek eredményeként kiválasztották a hatásukban leginkább hasonló gyógyszereket. Ezen gyógyszerek közül minden egyes esetben kiválasztják azt, amely megfelel egy ilyen betegségben szenvedő betegnek, az egyéni megnyilvánulásoknak megfelelően. Rögzített akut betegségek a következők: rubeola, skarlát, bárányhimlő, kanyaró, vírusos vagy bakteriális fertőző betegségek.
Érdemes elmondani, hogy akut sebészeti betegségek, sérülések esetén a homeopátiás terápia másodlagos. Elsősorban a vérzés elállítása, a seb bekötése stb.
- Nem regisztrált akut betegségek
A nem rögzített akut betegségeket egyedi tünetek jellemzik. Ilyen esetekben meg kell érteni, hogy valóban szükséges-e a beavatkozás, vagy a szervezet képes egyedül megbirkózni. A homeopátiás gyógyszer kiválasztását a jellegzetes akut tünetek kombinációja, valamint a betegség oka határozza meg. A homeopátiás gyógyszer kiválasztását a jellegzetes akut tünetek kombinációja vagy az ok határozza meg. Ha egy krónikus betegséget homeopátiás szerrel kezeltek az akut tünetek megjelenése előtt, akkor egy kicsit várni kell, mielőtt intézkednének, mert ez egy régi tünet súlyosbodása vagy megnyilvánulása lehet.
- Akut betegségek diagnosztizálása és terápiája
Az akut betegségek közé tartoznak az olyan állapotok, mint például a hőmérséklet jelentős emelkedése, gyermekkori betegségek, járványok, gyomor-bélhurut. A betegség egyszerű lefolyása esetén az akut állapotok általában nem igényelnek beavatkozást, de a betegség bonyolult lefolyása esetén a gyógyszer mielőbbi alkalmazása szükséges. Leggyakrabban egyetlen adag homeopátiás gyógyszer szükséges. Ugyanakkor várni kell egy enyhe romlást a gyógyszer bevétele után közvetlenül az elején. Nyilvánvaló javulás esetén, de végleges gyógyulás nélkül a betegnek egy második adag gyógyszert kell bevennie. A tünetek megváltozásával a megnyilvánuló tünetek elemzésnek és új repertorizálásnak vannak kitéve. Az újonnan felírt gyógyszer tovább fogja vezetni a gyógyulási folyamatot. Ha az állapot jelentősen romlik, nem szabad várni, újra kell végezni és új szert kell választani. Ezenkívül a beteg akut állapotára jellemző gyógyszer bevétele után alkotmányos gyógymódra is szükség lehet az akut betegség maradványtüneteinek kiegyenlítése érdekében.
A klasszikus gyógyászatban a krónikus betegség fogalma olyan betegséget jelent, amely több mint három hónapig tart, vagy háromnál-négyszer többször kiújul. Így az akut betegség krónikussá válhat. A homeopátiában azonban ez lehetetlen, mivel kezdetben minden betegség akut vagy krónikus. Maximum akkor történhet meg, ha a homeopata orvos a betegséget akutként kezeli, de lényegében krónikus.
A homeopátiában a krónikus betegség jele, hogy a szervezet nem képes önmagát meggyógyítani, ezért a betegség fokozatosan előrehalad, és halálhoz vezet. A krónikus betegségek tartós tünetekkel vagy olyan rándulások előrehaladásával nyilvánulnak meg, amelyek külsőleg egy akut betegségre emlékeztetnek. A krónikus betegségek gyakran örökletesek, a születéstől vagy egész életen át tartó tünetekkel jelentkeznek. Emellett krónikus betegségek is szerezhetők. A szerzett krónikus betegségek lefolyásuk jellegzetes szakaszaiban különböznek a veleszületettektől. Veleszületett krónikus betegségekben a tanfolyam során nincsenek szakaszok.
Hahnemann három krónikus betegséget írt le: a psorát (viszkető miazmus), a sycózist (gonorrheás miazmus) és a szifiliszt (chancre-miazmus). Allen J. egy másik krónikus szerzett betegséggel egészítette ki ezt a listát, amelyet pseudopsorának (tuberkulin-miazmusnak) neveznek. Laborde és Rich a rákbetegséget is felvette a listára.
Krónikus betegség esetén rendkívül fontos a részletes anamnézis felvétele annak érdekében, hogy megkülönböztessük ezt a betegséget az akut betegség látható megnyilvánulásaitól, valamint az okok megértéséhez és a kórokozó felismeréséhez. Kívül, nagyon fontos ebben az esetben a beteg felépítése, életrajza és családtörténete.
Rögzített krónikus betegségek
Krónikus betegségek esetén Hahnemann hasonló ajánlásokat adott, mint a fix akut betegségek esetében.
Nem rögzített krónikus betegségek
A krónikussá vált krónikus betegségeket ugyanúgy kezelik, mint a nem rögzített akut betegségeket a verés törvénye szerint.
Fontolja meg, melyek az akut, krónikus és halálos betegségek. akut betegség
Az akut betegség a közérzet vagy az egészségi állapot hirtelen megváltozását jelenti, például szívinfarktus, vesekólika vagy katasztrófa esetén. Az embernek fájdalmai vannak, zavarodottság az idegentől hétköznapi élet kórházi rutin és félelem a betegség vagy a halál lehetséges következményeitől.
A súlyos akut betegségek nagyobb mértékben okoznak félelmet, mint a hosszú távú betegségek. Eleinte az emberek ugyanúgy reagálnak egy ilyen betegségre, mint a természeti katasztrófákra. Elveszítik a türelmüket, nem értik, mi történik velük, néha döbbenten maradnak, mint a sokknál, és órákig, sőt napokig nem hajlandók a betegségükre gondolni. Nagyon fontos a rokonok és barátok megértése és támogatása ebben az időszakban.
Amikor az ember kezdi teljesen megérteni, hogy beteg, csökken a félelme, megszabadul a depressziótól és a bizonytalanság érzésétől. Ezt pozitív jelnek kell tekinteni, amelyet javulás követ. Ahogy a haladás nyilvánvalóvá válik, a beteg jobban bízik az orvosban, ami viszont felgyorsítja a gyógyulást.
Nem minden akutnak tekintett betegség gyógyulással végződik. Némelyikük krónikussá válik, vagy a betegség akutnak definiált kezdeti tünetei hónapokig, évekig vagy akár egy életen át is eltarthatnak.
krónikus betegségek
A krónikus kategória magában foglal minden olyan szenvedést, amelynek tartós negatív következményei vannak. Lehet, hogy kezelhetők, de általában nem gyógyulnak meg. Néhány krónikus állapot, beleértve az érelmeszesedést, az ízületi gyulladást, az asztmát és a sclerosis multiplexet, általában nem gyógyítható.
Sok krónikus betegség hónapokig vagy évekig fellángolása nélkül múlik el. A betegeknek tisztában kell lenniük betegségük progresszív természetével, és gondoskodniuk kell anyagi biztonságukról. Egyesek önbecsülésük elvesztésével és annak tudatában szenvednek, hogy a betegség miatt várható élettartamuk lerövidül.
A krónikus betegség elhúzódó lefolyása hozzájárul ahhoz, hogy a betegek megszokják állapotukat. Vannak, akik a krónikus betegségek által az életükben rejlő korlátok ellenére jól alkalmazkodnak. Az egyre fokozódó fájdalommal és a legegyszerűbb feladatok elvégzésének nehézségeivel járó krónikus betegségek azonban reménytelenné tehetik. Az a tény, hogy a betegséget minden erőfeszítés ellenére sem lehet teljesen leküzdeni, ingerlékenységhez és agresszív viselkedéshez vezet az orvosokkal, élettárssal, gyermekekkel vagy munkatársakkal szemben. Vannak, akik hirtelen elveszítik az orvosok iránti bizalmukat, vagy elkezdenek hinni a "csodálatos gyógyulásban". A betegségről tájékozott családtagok, rokonok is néha rossz irányba terelhetik a beteg energiáját.
A krónikus betegségekben gyakran előforduló rövid távú, de visszatérő depressziós állapotok, különösen akkor, ha a betegek tehetetlenségtől szenvednek, és egyre nagyobb szükségük van külső segítségre. A szomatikus betegségekből adódó depressziós rendellenességek pszichológiai tanácsadást, pszichoterápiát, gyógyszeres terápiát vagy a fent említett kezelések kombinációját kombináló terápiát igényelnek.
Halálos betegségek
Egyes betegségek többé-kevésbé távoli jövőben elkerülhetetlenül halálhoz vezetnek. A kezelés ilyen esetekben nem a gyógyulást, hanem az élethosszabbítást vagy a szenvedés enyhítését célozza.
Az ilyen betegek a krónikus betegekre emlékeztetnek, akik a betegség súlyos súlyossága miatt kénytelenek kritikusan felmérni a hátralévő élet rövid időtartamát. Ilyenkor mindenki a maga módján reagál. Egyesek például teljesen visszautasítják az orvosi kezelést, azzal érvelve, hogy a gyógyulás lehetetlensége miatt nincs okuk a kezelésre; mások beleegyeznek bármilyen terápiába.
Az élet hátralévő hónapjaiban, heteiben sokan a betegség végső stádiumában lévők figyelmét arra összpontosítják, hogy rendbe tegyék dolgaikat, és minél inkább elhagyják közeli hozzátartozóikat. kevesebb probléma. Vannak, akik életük hátralévő részét annak szentelik, hogy segítsenek másokon, akik hasonló betegségben szenvednek.
Stressz tovább belső szervek terhesség alatt sokszorosára nő. Ezért ebben az életszakaszban súlyosbodnak a régi betegségek, sőt új betegségek is megjelennek.
Krónikus vagy extragenitális patológia - ezek azok a betegségek, amelyekben egy nő a terhesség előtt szenvedett gyermekkortól vagy serdülőkortól kezdve, azaz meglehetősen hosszú ideig. Bármilyen krónikus betegség így vagy úgy befolyásolja a terhesség lefolyását, a terhesség pedig a betegséget, ezért ha egy krónikus betegségben szenvedő nő ki akarja bírni és egészséges babát szeretne szülni, meg kell tervezni a terhességet. előlegként.
A terhességet megfigyelő orvos feladata, hogy megelőzze a leendő anyánál a betegség súlyosbodását, minimalizálja a magzatra és a terhesség lefolyására gyakorolt negatív hatását, valamint megelőzze az esetleges szövődményeket.
Krónikus gyomorhurut
A krónikus gyomorhurut a gyomornyálkahártya gyulladásos elváltozásai és a gyomor-bél traktus termelési zavara által okozott betegség. sósavból. A terhesség alatti krónikus gastritisnek nincsenek specifikus tünetei, a betegség klinikai képe nagyon változatos. A legtöbb esetben a betegség tünetei a felső hasban jelentkező fájdalom, hányinger, hányás, böfögés, felborult széklet. A krónikus gyomorhurut hajlamosító tényezői: stressz, alultápláltság ("nassolnivalók", élelmiszer "száraz étel"), rossz minőségű ételek, italok fogyasztása, dohányzás.
A krónikus gyomorhurutban szenvedő nők 75%-ánál a betegség a terhesség alatt súlyosbodik. Gyakran korai toxikózis alakul ki, amely hányingerrel és hányással nyilvánul meg, és gyakran akár 14-17 hétig is eltarthat, és nehézkes lehet. A krónikus gastritis nem ellenjavallat a terhességnek. Annak ellenére, hogy a betegség súlyosbodásának időszakában a nő kényelmetlenséget és a jólét jelentős romlását tapasztalja, a krónikus gastritis nem befolyásolja a szállítás időpontját és módjait, valamint a magzat fejlődését.
A krónikus gastritis terhesség alatti megelőzésére irányuló intézkedéseknek elsősorban az étrendet kell tartalmazniuk. A gyomorhurut táplálkozásának részlegesnek kell lennie - napi 5-6 alkalommal. Javasolt tej-, nyálka- vagy tejleves gabonafélékből, lágy tojás, hús- vagy halfasírt, quenelle, vaj, túró, kefir, zöldség pörkölt, friss gyümölcsök és zöldségek. Az állapot javulásával az étrendet bővítik, de még a normál étrendre való áttérés után is ki kell zárni a betegeket a füstölt húsok és a fűszeres fűszerek étrendjéből.
Korlátozza a sót és a szénhidrátot. Szükséges az életmód normalizálása, amely magában foglalja a stressztényezők (negatív érzelmek, idegi túlterhelés, fizikai túlterhelés stb.) megszüntetését. Az elegendő pihenés és megfelelő alvás elengedhetetlen.
A betegség súlyosbodásával ágynyugalom van előírva. A gyomorhurut gyógyszeres kezelésének a terhesség alatt megvannak a maga sajátosságai. A normál vagy megnövekedett gyomornedv savasságú nőknek bikarbonátos ásványvizek használata javasolt: Borjomi, Smirnovskaya. Alacsony savasságú krónikus gyomorhurut esetén előnyös a sós-lúgos források - Essentuki No. 4 és No. 17 - vizei használata. A sósav és a pepszin emésztőenzim hiányának kompenzálására gyomornedv, pepszidil, panzinorm kerül beadásra az orvos által előírt adagokban. A fájdalom enyhítésére görcsoldó szereket (PAPAVERIN, NO-SHPA) használnak. B-vitaminok (B1, B6, B12) bevitele javasolt - ezek a terhes nők számára készült multivitamin komplexek részét képezik.
A gyomorhurut gyógyszeres kezelésének a terhesség alatt megvannak a maga sajátosságai. A terhesség alatt gyomorhurutot okozó bakteriális fertőzés megszüntetése nem történik meg, mivel az erre a célra használt fő gyógyszerek (DE-NOL, TETRACYCLINE) ellenjavallt.
A gyomor és a nyombél nyálkahártyájának eróziójával hagyományosan olyan gyógyszereket használnak, mint az ALMAGEL, a PHOSFALUGEL. Használatuk annak a ténynek köszönhető, hogy a gyomor és a nyombél nyálkahártyájának eróziója a sósav és a pepszin nyálkahártyára gyakorolt agresszív hatása következtében, védőmechanizmusainak gyengülésével jár. Ezek a gyógyszerek bevonják a gyomor nyálkahártyáját, védik azt. Terhesség alatt azonban nem ajánlott 3 napnál hosszabb ideig ezeket az alapokat felírni. Alumíniumvegyületeket tartalmaznak, amelyek nagy mennyiségben fogyasztva mérgezőek lehetnek a magzatra. Ezeket a gyógyszereket jobb alumíniummentes termékekkel helyettesíteni, például RENNIE, GASTROPHARM.
Ezenkívül óvatosan kell eljárni a CERUKAL hányáscsillapító gyógyszerrel. Ellenőrizetlen használat esetén a terhesség korai megszakítását, valamint a magzat mellékvese és agyalapi mirigyének fejlődési zavarait okozhatja.
gyomorfekély
A gyomor- és nyombélfekély krónikus, ciklikusan fellépő, súlyosbodó időszakokkal járó betegség, amely során a gyomor vagy a nyombél nyálkahártyájában hiba képződik (azaz a nyálkahártya integritása megsérül). A peptikus fekélybetegség fő tünetei: fájdalom a gyomor gödörében, amely a retrosternalis régióba sugárzik, ill. bal kéz, a szívre emlékeztető. Étkezés után némileg fellépő fájdalom jellemzi: gyomorfekély esetén 20-60 perc, nyombélfekély esetén 2-3 óra, böfögés, hányinger, székrekedés, puffadás, fogyás.
Az emberi gyomorban folyamatosan jelen vannak a kémiailag aktív anyagok: a sósav és a pepszin enzim. A gyomrot speciális nyálka védi tőlük, és ha ez nem elég, akkor a nyálkahártya károsodik. A nyálkahártya károsodásának egyik oka a Helicobacter pylori baktérium jelenléte.
A terhesség általában jótékony hatással van a peptikus fekély lefolyására. Ezt elősegítik a gyomor szekréciójának (savasság csökkenése, fokozott nyálkaképződés) és motoros funkcióinak változásai, fokozott vérellátás. A nemi hormonok magas szintje is fontos, mivel fokozzák az emésztőszervek szöveteiben a regenerációs folyamatok intenzitását, javítják azok vérellátását. A peptikus fekély szövődményei (vérzés, a fekély perforációja) ritkák a terhesség alatt. Előfordulhatnak szülés előtt, szülés közben, korai szülés utáni időszakban. Ezért a peptikus fekélyben szenvedő nőknek 2-3 héttel a szülés előtt és közvetlenül a szülés után megelőző kezelési tanfolyamokat kell végezni.
A terhesség alatti gyógyszeres kezelés köre korlátozott, nagy szerepet kapnak a kezelési rend és az étrendi intézkedések. Javasolt a fizikai aktivitás korlátozása, félágynyugalom (ugyanakkor a nő járhat a házban, kiszolgálhatja magát, de kívánatos napi 15-18 órát ágyban lenni), töredékes 5- Napi 6 étkezés. Kerülni kell a sósav termelődését serkentő ételeket (kávé, csokoládé, citrusfélék és ezekből készült gyümölcslevek, szénsavas italok, paradicsom, kemény tojás, savanyú bogyók, friss kenyér, sült, fűszeres és ecetes ételek, fűszerek) . Javasolt főtt zöldségekre, húsra, halra és szárnyasra váltani. A gyomorégés kezelését segítő élelmiszerek közé tartozik a tej, a sárgarépalé, a búza pirítós, a magvak, a vízalapú zabpehely, a banán és a friss uborka. A megnövekedett savmennyiség semlegesítésére szolgáló ásványvizet gáz nélkül kell fogyasztani.
Ha diétával nem lehet megbirkózni a betegséggel, akkor a savsemlegesítő szerek enyhülést hozhatnak. Fontos megjegyezni, hogy sok gyógyszer ellenjavallt a terhesség alatt, és csak orvos írhat fel biztonságos gyógyszert.
A Helicobacter pylori fertőzés terhesség alatti megszüntetése nem történik meg, mivel az erre a célra használt gyógyszerek alkalmazása nem kívánatos: DE-NOL és TETRACYCLINE. Terhes nők sem szedhetnek H2-blokkolókat (RANITIDIN, FAMOTIDIN, CIMETIDIN); protonpumpa-gátlók (omeprazol, rabeprazol). A terhes nők peptikus fekélyének súlyosbodása idején történő alkalmazásra javasolt gyógyszerek az úgynevezett savkötők, vagyis a gyomortartalom savasságát csökkentő és a nyálkahártyát védő gyógyszerek. Ebbe a csoportba tartozik például a RENNIE, a GASTROPHARM. A MAALOX-ot és az ALMAGEL-t óvatosan kell alkalmazni.
Májbetegség
A hepatitis a máj gyulladása, amelyet leggyakrabban hepatitis vírusok (A, B, C, D, E stb.) okoznak. A betegség tünetei lehetnek a jobb hypochondrium elnehezülése, hányinger, hányás, sárgaság, gyengeség stb. Általában a betegség akut formái okozzák a súlyos terhességi szövődményeket. Például az akut hepatitis a betegség csúcsán, súlyos mérgezéssel (magas láz, hidegrázás, súlyos általános állapot) terhes nőknél vetélést vagy koraszülést okozhat.
A legtöbb krónikus hepatitis B-ben vagy C-ben szenvedő betegnél a terhesség nem befolyásolja a betegség lefolyását, és nem jelent kockázatot az anyára nézve. A terhes nők krónikus vírusos hepatitisének lefolyását általában alacsony aktivitás és ritka exacerbációk jellemzik. A terhesség és az egészséges gyermek születése teljesen lehetséges, de számos feltétel van. A hepatitis a méhlepény szerkezeti elváltozásainak oka lehet, ami oxigénhiányhoz vezethet, és lelassítja a magzat fejlődését.
Szerencsére egyik hepatitis vírusnak sincs teratogén hatása; nem okoz fejlődési rendellenességeket a magzatban. A fertőzés magzatra való átvitele a vér útján terjedő hepatitis (B, C, D és G) velejárója. Leginkább a gyerekek szülés közben fertőződnek meg, ezért a hepatitisben szenvedő nőnek gyakran javasolják a császármetszést. A hepatitis specifikus vírusellenes kezelése INTERFERON és RIBAVIRIN segítségével terhesség alatt szigorúan tilos. Ez annak a ténynek köszönhető, hogy a RIBAVIRIN teratogén tulajdonsággal rendelkezik, és az INTERFERONOK magzati fejlődésre gyakorolt hatását nem vizsgálták. A terhesség alatt az ilyen nők biztonságos hepatoprotektorokat (ESSENTIALE, HOFITOL, CARSIL) írnak fel, amelyek védő hatást fejtenek ki a májra. Különös figyelmet fordítanak a speciális étrendre, amelyet hepatitis esetén zöldségekkel és gyümölcsökkel gazdagítanak, a gyomor és a hasnyálmirigy szekrécióját erősen serkentő szereket, a sült ételeket és a koleszterinben gazdag ételeket kizárják az étrendből.
Vírusos hepatitisben szenvedő szülés alatt álló nők szülését speciális szülészeti kórházakban vagy szülészeti kórházak szakosodott osztályaiban végzik, szigorúan betartva a járványellenes intézkedéseket.
Az epehólyag gyulladása
A kolecisztitisz az epehólyag gyulladása. A kolecisztitisz esetén egy nő aggódik a fájdalom vagy a nehézség érzése miatt a jobb hypochondriumban. A fájdalmat az étrend megsértése súlyosbítja, a szájban keserű érzés, hányinger, böfögés, gyomorégés, puffadás kísérheti.
A terhesség alatt a progeszteron ellazítja az összes simaizom szervet (ennek a hormonnak a fő hatása a méh izmainak ellazulása), ami az epehólyag elégtelen, lassú kiürüléséhez és az epe stagnálásához vezet.
Ha kövek vannak benne epehólyag terhes nőnél máj- (epe) kólika alakulhat ki. Erős fájdalom kíséri a jobb hypochondriumban, amely a jobb vállba, lapockaba, nyakba sugárzik. A fájdalmat hányinger, hányás, keserűség a szájban, gyomorégés és puffadás kíséri. A támadás 15-40 perctől 12 óráig tart. Általában a kólika késő este vagy éjszaka alakul ki, általában étkezési hibák után, élmények, ingatag vezetés miatt.
A terhesség gyakran rontja az epehólyag-gyulladás és az epehólyag-gyulladás lefolyását, a betegség súlyosbodása az ebben a betegségben szenvedő kismamák felénél jelentkezik, legtöbbjük a harmadik trimeszterben. A krónikus epehólyag-gyulladás viszont befolyásolja a terhesség lefolyását. Gyakran megfigyelhető elviselhetetlen hányinger, hányás által kifejezett toxikózis, kissé ritkábban - nyálfolyás. Ezenkívül a korai toxikózis a terhesség 16-20 hetére, néha pedig 28-29 hétre késik.
A máj- és epehólyag-betegségek kezelésének alapja a diétaterápia.
Tűzálló zsírok, durva ételek használata korlátozott, fűszerek, savanyúságok, pácok, sült ételek, füstölt húsok kizárva. Az ételt töredékekben, legalább napi 5-6 alkalommal kell bevenni. Hasznos ásványvizet bevenni az étrendbe (Essentuki No. 4 és No. 17, Smirnovskaya, Narzan), túrót, fehérje omlettet (csak tojásfehérjéből), tőkehalat.
A jobb hypochondrium akut fájdalmával NO-SHPU, PAPAVERIN szedhet. Ha a fájdalom egy órán belül nem enyhül, a nőnek orvoshoz kell fordulnia (mentőcsapatot kell hívnia) intenzívebb kezelési intézkedések érdekében. Terhesség alatti vészhelyzet esetén sebészeti kezelés végezhető - kolecisztektómia (az epehólyag eltávolítása).
A máj és az epeutak terhesség alatti működésének javítására olyan gyógyszereket használnak, amelyek felgyorsítják az epe kiválasztását. Előnyben részesítik a növényi vagy állati eredetű termékeket (HOLOSAS, URSOFALC, HOLIVER, ICMORTAL KIVONAT, KUKORICASZÍK). A szintetikus drogok (NIKODIN, ZIKVALON, OXYFENAMIDE) cseréjét igénylik. Fertőzés esetén antibiotikumokat írnak fel. Kiválasztásukkor figyelembe kell venni a terhesség időtartamát (az első trimeszterben a PENICILLIN SOROZAT ANTIBIOTIKUMAJÁT, a II és III trimeszterben pedig a CEFALOSPORRIN csoportokat alkalmazzák).
Krónikus hasnyálmirigy-gyulladás
A krónikus hasnyálmirigy-gyulladás a hasnyálmirigy krónikus gyulladása. A hasnyálmirigy-gyulladás tünetei: övfájdalom a bal hypochondriumtól a gerincig, hányinger, hasmenés, fogyás. A rendszertelen, rendszertelen táplálkozás, a fűszeres és zsíros ételek, az alkohol, a gyógyszerek fogyasztása, különösen a fehérje- és vitaminhiánnyal kombinálva, hozzájárulnak a krónikus hasnyálmirigy-gyulladás kialakulásához. A krónikus hasnyálmirigy-gyulladás súlyosbodása körülbelül 1?/?3 terhes nőnél fordul elő, és gyakran egybeesik a korai toxikózis kialakulásával, és gyakran a hányás a terhesség 16-17. hetéig tart. A krónikus hasnyálmirigy-gyulladás nem befolyásolja jelentősen a terhesség második felének lefolyását és annak kimenetelét. A terhesség nincs hatással a krónikus hasnyálmirigy-gyulladás lefolyására, a betegség stabil remissziójával, súlyos hasnyálmirigy-működési zavarok és szövődmények hiányában a krónikus hasnyálmirigy-gyulladással járó terhesség megengedett. Az étrend a fő láncszem a betegség krónikus formájának komplex terápiájában.
Általában az étrend hasonló a májbetegségek étrendjéhez. Az étkezésnek töredékesnek kell lennie, napi 5-6 alkalommal, kis adagokban. Kizárja az alkoholt, a pácokat, a sült, zsíros és fűszeres ételeket, az erős húsleveseket, amelyek jelentős serkentő hatással vannak a hasnyálmirigyre. Az ételnek melegnek kell lennie, mivel a hideg ételek fokozzák a fájdalmat. A krónikus hasnyálmirigy-gyulladás súlyosbodásának első 1-3 napjában teljes koplalást írnak elő. A gyógyszerek közül a görcsoldó (NO-ShPA, PAPAVERIN), a fájdalomcsillapító és a hasnyálmirigy enzimek inaktiválására szolgáló antienzimatikus gyógyszerek (APROTININ vagy PANTRIPIN) javallt - intravénásan adják be.
Súlyos exacerbációk esetén antibiotikumokat írnak elő. A betegség remissziójának időszakában METIONIN-t, HASNYREGYENZIMEKET, POLIVITAMINOKAT, ASZKORBSAVOT, PENTOXILT tartalmazó készítményeket írnak fel. Protonpumpa-blokkolók (omeprazol) vagy H2-blokkolók alkalmazása terhesség alatt nem kívánatos.
Az akut hasnyálmirigy-gyulladás első alkalommal, legfeljebb 12 hétig tartó kialakulásával a várandós anya súlyos állapota miatt a terhesség megszakítása indokolt lehet. Krónikus lefolyás esetén a teljes vagy koraszülött terhesség alatti szülés a természetes szülőcsatornán keresztül, epidurális érzéstelenítéssel történik (amíg a nő eszméleténél marad, az érzéstelenítést úgy érik el, hogy anyagokat juttatnak a gerinc gerinccsatornájába). A császármetszést kivételes esetekben és abszolút szülészeti indikációk szerint végezzük a fertőzéses szövődmények kialakulásának magas kockázata miatt.
Lehet, hogy érdekelnek a cikkek






