Ha valami fáj, minden eszközzel igyekszünk enyhíteni az állapoton és megszabadulni a fájdalomtól. De nem mindig lehet elérni a kívánt hatást, és ennek oka a szükséges ismeretek hiánya. Ahhoz, hogy az ember ne vesszen el ilyen helyzetekben, nem csak azonosítani kell tudni lehetséges ok betegséget, hanem azt is tudni, hogy milyen intézkedéseket kell tenni.
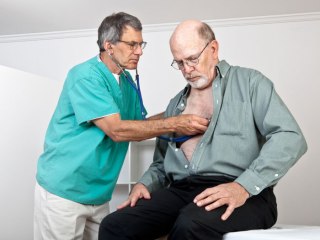
Leggyakrabban az embereket aggasztja a középső szegycsont mögötti fájdalom, amely lehet a szokásos emésztési zavarok eredménye, vagy egy veszélyes betegség kialakulásának jele. A leggyakoribb betegségek tüneteinek tanulmányozása után pontosan tudni fogja, mit kell tennie: végezzen vizsgálatot a klinikán, oldja meg a problémát saját maga, vagy hívjon mentőt otthon.
Leggyakrabban a szegycsont mögötti fájdalom a szív- és érrendszeri problémákkal jár. És a legtöbb esetben az ilyen feltételezések teljes mértékben beigazolódnak a felmérés során. Az ischaemiás betegségek és az aorta aneurizma egyes formáit a legsúlyosabb patológiák között különböztetjük meg.
A szív ischaemia

Az IHD (ischaemiás szívbetegség) a rokkantság és a halálozás egyik leggyakoribb oka. Fejlődése oxigénhiányt okoz a szívizomban a koszorúerek szűkülete miatt. Az orvostudomány minden előrelépése ellenére még nem találtak olyan eszközöket, amelyek teljesen gyógyítanák a koszorúér-betegséget. Minden ismert kezelési módszer csak a betegség ellenőrzésére és a fejlődési folyamat lelassítására képes. Az oxigénhiány mértékétől és időtartamától függően a szív ischaemia több formája létezik.
| A betegség formája | Jellegzetes megnyilvánulások |
|---|---|
| A betegségnek nincsenek nyilvánvaló jelei, az artériák szűkülete és az atherosclerotikus plakkok jelenléte csak megfelelő vizsgálattal mutatható ki |
| Krónikus típusú koszorúér-betegség, amely retrosternalis fájdalomban nyilvánul meg erős érzelmekés a fizikai stressz. Gyakran légszomj kíséri |
| Az izom állapotának romlása. Minden új támadás erősebb, mint az előző, további tünetek jelentkezhetnek. Általában a betegség ezen formája megelőzi a szívrohamot. |
| Az akut állapot gyakran krónikussá válik. A fő megnyilvánulások a szívritmuszavarok |
| Akut állapot, amelyet a szívizom bizonyos részének halála jellemez. Az artéria teljes elzáródása okozza, amelyet az érfalról leszakadt trombus vagy plakk okoz |
A koszorúér-betegség formái eltérő időtartamúak, fejlődési intenzitásúak, gyakran kombinálódnak egymással. A szervezet egyedi jellemzőitől függően a betegség akut vagy krónikus lefolyású.
A betegség tünetei:
- tompa, nyomó vagy éles égő fájdalom a szegycsont mögött, amely a karba, a lapocka alatt, a nyakba sugárzik;
- légszomj járás, lépcsőzés, egyéb fizikai erőfeszítés során;
- gyakori szívverés, szabálytalan szívverés;
- nyomásnövekedés;
- fejfájás;
- az ödéma megjelenése;
- a bőr sápadtsága.
Ha először érez fájdalmat, azonnal hagyja abba a mozgást, üljön le, és még jobb, ha feküdjön le, és próbáljon megnyugodni, kiegyenlíteni a légzését. Ha hideg a szoba, le kell takarnia magát egy takaróval, mivel a hipotermia szívinfarktust is okozhat. A fájdalom általában egy percen belül magától elmúlik.

Ismételt rohamok esetén ajánlatos nitroglicerint kéznél tartani. Amint a fájdalom megjelenik, hanyatt kell fektetni, ki kell egyenesíteni, egy tablettát kell tenni a nyelv alá, és tartania kell, amíg teljesen fel nem szívódik. Ha eltelt 5 perc, és a fájdalom nem szűnt meg, vegyen be egy másik tablettát. Egyszerre legfeljebb 5 tabletta nitroglicerint vehet be ötperces időközönként. Ha ezután sem javul, sürgősen mentőt kell hívni.
Általában a koszorúér-betegség krónikus formájának fájdalommegnyilvánulásait gyorsan eltávolítják tablettákkal vagy cseppekkel. Az aeroszolok kissé lassabban hatnak, de hosszabb ideig tartó hatást adnak.
Itt nagyon fontos, hogy időben észrevegyük a betegség előrehaladásának pillanatát: gyakoribbá válnak a rohamok, gyorsabban jelentkezik a légszomj járás közben, a fájdalom megszüntetésére nem 1, hanem 2-3 tabletta szükséges. Ha ilyen jeleket talált, a lehető leghamarabb meg kell vizsgálnia egy kardiológust.
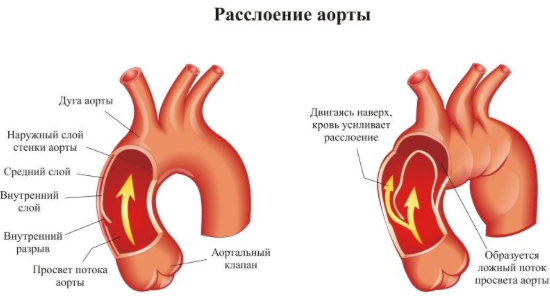
Az aorta aneurizma veszélyes betegség. Az aorta egyes szakaszainak kitágulása az érfalak elvékonyodása miatt. Ennek eredményeként megnövekszik az aorta falára nehezedő nyomás, a rostos szövetek megnyúlnak, megrepednek, vérzés lép fel. Általános szabály, hogy szakképzett segítségnyújtás nélkül egy személy meghal.
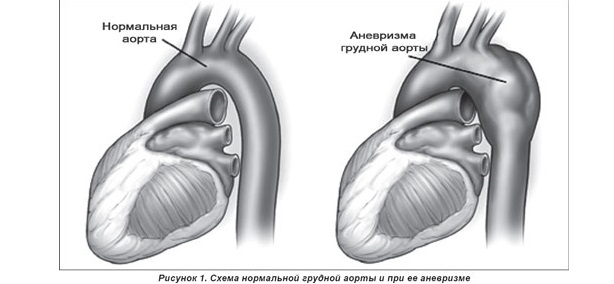
Az aneurizmák szinte mindig tünetmentesen alakulnak ki, és ez a folyamat évekig is eltarthat. Csak késői szakaszban, amikor a véredény jelentősen megnő, és megnyomja a szomszédos szerveket, a pácienst a test különböző részein jelentkező fájdalom támadásai kezdik megzavarni. Lehetőség van az aneurizma kimutatására röntgen és ultrahang segítségével, megvizsgálva a pácienst más betegségekre. Az időben észlelt patológiát sürgősen kezelni kell, mivel szakadás bármikor előfordulhat.
Tünetek:
- nagyon éles, mély fájdalom a szegycsont mögött, lüktető jellegű;
- hátfájás a gerinc mentén;
- légszomj és köhögés;
- sápadt bőr;
- a nyomás éles csökkenése;
- impulzus aszimmetria;
- sötétedés a szemekben;
- szédülés és gyengeség.

Éles fájdalom, sápadtság és az aneurizma egyéb tünetei
Mit kell tenni ilyen helyzetben? Mindenekelőtt sürgősségi segítséget kell hívnia. Az orvos érkezése előtt a betegnek le kell feküdnie úgy, hogy a test felső része felemelkedjen. Lehetetlen mozogni, valamint bármilyen gyógyszert bevenni - ez növelheti a vérzést. Minden további intézkedést az orvos hajt végre, a beteget kórházba helyezik, és elvégzik a műtétet.

Szívfájdalmak esetén csökkentenie kell a terhelést, lehetőleg kerülje a stresszes helyzeteket, hagyjon fel a kávéval és a rossz szokásokkal. Javasoljuk, hogy mindig legyen nálad gyógyszer, mert nem tudni, mikor következik be a roham. Ha hirtelen nem volt kéznél nitroglicerin, elrághat 1 aszpirint. Nem tud felkelni, erőlködni, járni, amíg a fájdalom teljesen el nem tűnik. És még utána is jobb egy kicsit nyugodtan feküdni.

Ha nincs a közelben senki, és nincsenek gyógyszerek sem, és a roham tünetei már jelentkeznek, használjon egy nagyon hatékony és egyszerű módszert. Mély levegőt kell vennie, és erősen köhögnie kell, mintha megszabadulna a köpettől. Ismét egy erős lélegzet és köhögés, és így 2 másodpercenként több percig egymás után.

Mit csinál: belégzéskor a vér oxigénnel telítődik, a köhögés pedig felgyorsítja a keringését, ami szívösszehúzódást okoz. Nagyon gyakran ez a technika lehetővé teszi a szívritmus normalizálását még a mentőautó megérkezése előtt.
Az autonóm rendellenességek leggyakrabban gyermekeknél és serdülőknél figyelhetők meg, és előfordulásuk okai között szerepelnek pszicho-érzelmi tényezők, perinatális elváltozások idegrendszer, örökletes hajlam. Általában a betegség enyhe, és járóbeteg-alapon kezelik. Ritka esetekben a VVD súlyos fokú, amelyben a beteg munkaképessége élesen csökken vagy teljesen elveszik. Az ilyen betegeket csak tartósan kezelik.
Tünetek:
- kompressziós vagy nyomó jellegű retrosternalis fájdalom hirtelen rohamai;
- cardiopalmus;
- fulladás;
- pánik érzése;
- nyomáslökések;
- alacsony hőmérséklet;
- hányinger és hányás;
- székletzavarok nyilvánvaló ok nélkül;
- súlyos szédülés;
- alvászavarok;
- növekvő letargia;
- gyakori depresszió.

Fulladás, pánik, depresszió és egyéb tünetek
Ezen túlmenően sok beteg panaszkodik állandó hideg lábakra és ujjakra, túlzott izzadásra és hasi fájdalomra. A vizsgálat során a legtöbb fizikai paraméter a normál tartományon belül van. A támadások néhány perctől több napig tarthatnak, és fájdalom vagy növeli, vagy csökkenti. Általában a roham kezdetét erős izgalom vagy hirtelen fizikai megerőltetés előzi meg.

Ha roham közeledtét érzi, be kell vennie bármilyen nyugtató gyógyszert - validolt, anyafű tinktúrát, macskagyökeret, és keresnie kell egy csendes, nyugodt helyet, ahol le tud feküdni vagy legalább kényelmesen ül.
Validol (Validol) - tabletták
Próbáljon egyenletesen és mélyen lélegezni, szakadjon el minden problémától és külső irritáló tényezőtől. A fej néhány perces önmasszírozása segít enyhíteni a feszültséget. Amikor a támadás intenzitása csökkenni kezd, mennie kell Friss levegőés egy kis séta - ez javítja a közérzetet, csökkenti a fájdalmat és a feszültséget. A lehető leghamarabb neurológus vizsgálatára van szükség.
Fájdalom a gyomor-bél traktus patológiáiban
A gyomor, a belek és a sérvek bizonyos típusainak fájdalmai természetükben eltérnek a szívétől, bár a mellkas területén lokalizálódnak. A szívgyógyszerek szedése ebben az esetben nincs hatással, sőt súlyosbíthatja a helyzetet. A fájdalom támadásainak enyhítéséhez tudnia kell, hogy pontosan mi okozza azt.
Rekeszizom sérv
Az ilyen típusú sérveket a peritoneális szervek elmozdulása jellemzi a rekeszizom nyílásain keresztül a mellkas üregébe. Leggyakrabban ez a nyelőcső és a gyomor szívizom része, de a bélhurkok is elmozdulhatnak. A patológia oka a rekeszizom veleszületett vagy szerzett hibái, szöveti gyengeség, rendszeres túlevés, kemény munka.
Tünetek:
- gyomorégés és gyakori böfögés;
- mérsékelt mellkasi fájdalom;
- gyors telítettség;
- hányás;
- dörmögve és gurgulázva a mellkasban.

Gyomorégés, hányás, fájdalom a szegycsont mögött - a rekeszizomsérv tünetei
Ha a sérv megsérül, hirtelen fájdalmat érez a szegycsont bal oldalán és a hasban, súlyos hányás jelentkezik, székletzavarok léphetnek fel. Ez az állapot kórházi kezelést és műtétet igényel. Csúszó sérv esetén nincs szükség műtétre, a betegnek egyszerűen egy speciális étrendet ír elő frakcionált táplálkozással, a savasság csökkentésére és a gyomornedv termelésének csökkentésére. Ezenkívül ki kell zárni a fizikai aktivitást, szoros kötszereket vagy öveket, amelyek összenyomják a gyomrot és növelik a nyomást a hasüregben.

Az állapot enyhítésére érdemes kis adagokban étkezni, félig ülő helyzetben aludni, 2-3 párnát a fejed alá tenni, kerülni az éles törzshajlításokat.

Csak az orvos által felírt gyógyszereket vegye be.

A gyomorhurutot és a gyomorfekélyt szinte minden korcsoportban diagnosztizálják. Időben történő felismeréssel ezek a betegségek sikeresen gyógyíthatók. Az egyik gyakori tünetek Mindkét patológia mellkasi fájdalom, amelynek támadásai néha nagyon fájdalmasak. A fájdalmat más kíséri tünetek:
- dyspepsia;
- böfögés;
- súlyos gyomorégés;
- teltség és égő érzés a gyomorban;
- ingerlékenység;
- tachycardia.

Akut roham esetén a legjobb orvost hívni, egyéb esetekben egyedül is enyhíthet a közérzetén. A leghatékonyabb fájdalomcsillapítók az antacidok, savsemlegesítő szerek. Ezek közé tartozik a Gastal, Rennie, Maalox, Almagel, Megalac és mások.


 No-shpa
No-shpa
Segítsen csökkenteni a fájdalmat és a görcsoldókat, például a No-shpa és a Papaverine (legfeljebb 2 tabletta). Ha nincs kéznél gyógyszer, és a fájdalom elég erős, használhatja népi gyógymódok. Fekély esetén egy pohár meleg tej vagy kis mennyiségű búzadara, elecampane főzet, kamilla, celandin és cickafark infúziója gyorsan segít.


Gasztritisz esetén a nyers burgonyalé nagyon hatásos: 2 gumót alaposan megmosunk, húsdarálóban felaprítjuk és a levét kinyomjuk. Igya éhgyomorra, egy órával étkezés előtt, a kezelés időtartama 1 hónap.

Már az első adagok után a fájdalom intenzitása csökken. Ha a támadás erős, meg kell tisztítani a gyomrot: ehhez 2-3 pohár meleg vizet isznak, és hányást idéznek elő. További pihenés, 2 napos terápiás koplalás és sok folyadék fogyasztása javasolt.
Osteochondrosis
A mellkasi fájdalom is a tünetek közé tartozik. A csigolyák közötti porckorongok károsodása és a gerinc mellkasi régiójában az ideggyökerek becsípődése a szívfájdalomhoz hasonló fájdalmat okoz. Ez gyakran téves diagnózishoz vezet, és megnehezíti a kezelést.
Az osteochondrosist bizonyos esetekben meg lehet különböztetni más betegségektől sajátos jellemzők, melyek között:
- a hátizmok zsibbadása és feszülése;
- fokozott fájdalom a törzs hajlítása és elfordítása során, karok felemelése, hipotermia és éjszaka is;
- fájdalom lép fel, amikor mély lélegzetet vesz;
- bizsergés és "libabőr" érzése a test bizonyos részein;
- szorító érzés a mellkasban;
- fájdalom a bordák között járás közben;
- hideg vagy égő érzés a lábakban.

A nitroglicerin vagy más szívgyógyszer szedése nem ad semmilyen hatást, ami szintén a fájdalom neuralgikus eredetére utal. A test helyzetének megváltoztatása segít az állapot enyhítésében - a fájdalom nem szűnik meg teljesen, de intenzitása csökken. A kezeléshez gyógyszereket, akupunktúrát, vontatást, terápiás masszázst és speciális gimnasztikát használnak.
Az osteochondrosis gyógyításához türelmesnek kell lennie. A megfelelő táplálkozás sokat jelent, különös tekintettel a magnéziumot, kalciumot és vitaminokat tartalmazó élelmiszerekre.

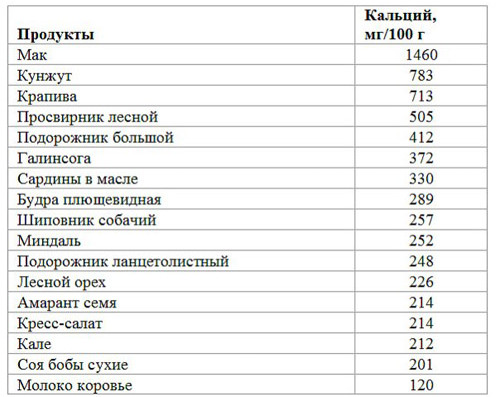
Ezek a tenger gyümölcsei, diófélék, hüvelyesek, spenót és káposzta, friss tej, korpás kenyér. Az ilyen táplálkozás egyidejűleg segít elveszíteni túlsúly, ami további terhelést jelent a csigolyákra. A rendszeres mérsékelt testmozgás nem kevésbé fontos: a napi gyakorlatok erősítik a hátat és csökkentik a gerinc szövődményeinek kockázatát.
Videó - Fájdalom a szegycsont mögött középen: mit kell tenni
Ha a mellkas közepén jelentkező fájdalom zavaró, ez a test egyszerű túlterhelésére vagy fáradtságára, valamint súlyos betegségek jelenlétére utalhat. Mindenesetre meg kell találni megjelenésük okát, és időben orvoshoz kell fordulni.
A mellkasi fájdalom okai és megnyilvánulásai
A mellkas közepén fellépő fájdalomérzetek az emberiség túlnyomó többsége számára ismerősek. Ennek okai nagyon sokfélék lehetnek. Jó, ha az egyszerű fizikai túlerőltetés oka, de még rosszabb, ha a mellkasi fájdalom súlyos betegség jelenlétét jelzi.
A mellkasi fájdalmat okozhatja közvetlenül a mellkasban lévő szervek betegsége, vagy jelezheti a hasüregben elhelyezkedő szervek betegségeit. Emellett a rekeszizom, a nyelőcső, a tüdő vagy a szív betegségei is okozhatnak fájdalmat a mellkas közepén.
De nem számít, hogy hívják, így vagy úgy, a középső mellkasi fájdalom mindig okot ad az egészsége miatti aggódásra. Először is meg kell találni az ilyen fájdalom okait, és ki kell zárni azokat a betegségeket, amelyek ezt okozhatják. Ilyen munkát csak az orvostudomány területén képzett szakemberek végezhetnek.
Az orvoshoz fordulva ismernie kell a mellkas közepén kísérő fájdalom természetét. Attól függően, hogy a fájdalom a következő érzésekben nyilvánul meg:
sajgó fájdalom a mellkas közepén;
tompa mellkasi fájdalom;
éles fájdalom;
égő fájdalom a mellkasban;
nyomó fájdalom a mellkas közepén.
Ha a fenti fájdalmak bármelyikét észleli a mellkasban, azonnal forduljon orvoshoz.
A mellkasi fájdalmat kisebb és veszélyes okok is okozhatják.
Veszélyes betegségek, amelyek fájdalmat okozhatnak a mellkas közepén
Mert a mellkasi fájdalom az eltérő karakter, az alábbi veszélyes és súlyos betegségek valamelyike okozhatja.
aorta disszekció;
a szerv ischaemiás betegsége - a szív;
bármilyen szívroham;
a tüdőrendszer thromboembológiája;
a légzőszervek, a szív, a gerinc onkológiai betegségei;
nyombél- vagy gyomorfekély szakadása;
akut hasnyálmirigy
A mellkas közepén fellépő kellemetlen érzések első megjelenésekor nem szabad késleltetnie az orvos látogatását. A gyors látogatás lehetővé teszi a súlyos betegségek korai szakaszában történő azonosítását és megszüntetését. Ha a mellkasi fájdalom nyomó vagy égető, orvost kell hívni, mivel ezek anginás roham megnyilvánulásai lehetnek.

A mellkasi fájdalom ok az orvoshoz való látogatásra
A mellkasi fájdalom jól meghatározott időtartama mellett gyakran szívroham jelentkezik. Nem szabad megtagadnia a kórházi kezelést, még akkor sem, ha az orvosok megérkezésekor a fájdalom eltűnt, és az elektrokardiogram negatív eredményt mutatott.
Gyakran a pszichogén jellegű betegségek fájdalmat okoznak a mellkas közepén. Az ilyen betegségek tünetei lehetnek éles, szúró, nyomó és tompa fájdalom. Az ilyen betegségek fájdalma általában a bal felső mellkasban nyilvánul meg, de néha a mellkas közepén is érezhető.
A következő tünetek alapján lehet megkülönböztetni a mellkasi fájdalmat kiváltó pszichés betegséget:
A fájdalom jellege, lokalizációja és intenzitása gyakran változik.
A fájdalom elég hosszú, nyugtatók bevétele után alábbhagy.
Ha a mellkasi fájdalom tartós
Ha a mellkasi fájdalmat folyamatosan érezzük, ez arra utalhat, hogy a hirtelen jelentkező fájdalomhoz képest kevésbé veszélyes betegségek okozzák. Az ilyen fájdalom jelezheti a gerinc sérüléseit és betegségeit vagy neurológiai betegségeket.
Ezenkívül a mellkas közepén az állandó fájdalom érzését, amely nem csökken, olyan betegségek okozhatják, mint például:
a hasnyálmirigy rendellenességei;
gyomorbetegségek;
az emésztőrendszer betegségei.
Ha az állandó fájdalom a mellkas közepén idővel fokozódik, ez azt jelzi, hogy az ezeket okozó betegség előrehalad és fejlődik.
A mellkas közepén jelentkező fájdalom, még a legjelentéktelenebb sem, nem maradhat észrevétlen. Amikor megjelennek, elengedhetetlen az orvos látogatása. Ha a betegség, még ha nem is túl súlyos, még csak most kezdődik, egy időben történő szakember látogatás lehetővé teszi, hogy korai stádiumban megszabaduljon tőle, és nem engedi, hogy a betegség súlyosabb és veszélyesebb formákká fejlődjön.
A mellek közötti fájdalom fő okai:
- a mozgásszervi rendszer betegségei: bordagyulladás, bordatörés;
- szív- és érrendszeri betegségek: a szíverek érelmeszesedése által okozott szív ischaemia; instabil / stabil angina; szívkoszorúér érgörcs (angina pectoris) által okozott szív ischaemia; mitrális billentyű prolapsus szindróma; szívritmus zavar; szívburokgyulladás.
- gyomor-bélrendszeri betegségek: gastrooesophagealis reflux, nyelőcsőgörcs, gyomor- és nyombélfekély, epehólyag-betegség;
- szorongásos állapotok: homályos szorongás vagy "stressz", pánikbetegség;
- tüdőbetegségek: pleurodynia (pleuralgia), akut bronchitis, tüdőgyulladás;
- neurológiai betegségek;
- nem jellemző meghatározott vagy atipikus fájdalom a mellek között.
A mellek közötti fájdalom nem korlátozódik egy bizonyos korcsoportra, hanem gyakoribb felnőtteknél, mint gyermekeknél. A legmagasabb százalékot a 65 év feletti felnőttek körében figyelték meg, a második helyen pedig a 45 és 65 év közötti férfi betegek állnak.
A diagnózis gyakorisága kor és nem szerint
|
Korcsoport (évek) |
A leggyakoribb diagnózisok |
|
|
1. Gastrooesophagealis reflux |
||
|
2. A mellkasfal izomfájdalma |
||
|
3. Costa chondritis |
||
|
2. A mellkasfal izomfájdalma |
||
|
65 és több |
||
|
2. "Atipikus" fájdalom a mellek között vagy koszorúér-betegség |
||
|
1. Costa chondritis |
||
|
2. Szorongás/stressz |
||
|
1. A mellkasfal izomfájdalma |
||
|
2. Costa chondritis |
||
|
3. "Atipikus" fájdalom a mellek között |
||
|
4. Gastrooesophagealis reflux |
||
|
1. Angina, instabil angina, szívinfarktus |
||
|
2. "Atipikus" fájdalom a mellek között |
||
|
3. A mellkasfal izomfájdalma |
||
|
65 és több |
1. Angina, instabil angina, szívinfarktus |
|
|
2. A mellkasfal izomfájdalma |
||
|
3. "Atipikus" fájdalom a mellek között vagy bordagyulladás |
Nem kevésbé nehéz az orvos helyzete a fájdalom kezdeti értelmezésében, amikor megpróbálja összekapcsolni egy vagy másik szerv patológiájával. A múlt századi klinikusok megfigyelése segített abban, hogy feltételezéseket fogalmazzanak meg a fájdalom patogenezisével kapcsolatban - ha a fájdalom támadása ok nélkül jelentkezik, és magától megszűnik, akkor a fájdalom valószínűleg funkcionális. Művek szentelt részletes elemzés fájdalom a mellek között, nem sok; a fájdalmak bennük javasolt csoportosításai messze nem tökéletesek. Ezek a hiányosságok a páciens érzéseinek elemzésének objektív nehézségeiből fakadnak.
A mellkasi fájdalom értelmezésének bonyolultsága annak a ténynek is köszönhető, hogy a mellkas egyik vagy másik szervének vagy mozgásszervi formációjának észlelt patológiája nem jelenti azt, hogy ez a fájdalom forrása; más szóval, a betegség azonosítása nem jelenti azt, hogy a fájdalom okát pontosan meghatározták.
Az emlők közötti fájdalomban szenvedő betegek értékelése során a klinikusnak mérlegelnie kell a fájdalom lehetséges okaira vonatkozó összes releváns lehetőséget, meg kell határoznia, mikor van szükség beavatkozásra, és gyakorlatilag korlátlan számú diagnosztikai és terápiás stratégiából kell választania. Mindezt úgy kell megtenni, hogy az életveszélyes betegség miatt aggódó betegek szorongására reagáljanak. A diagnózis nehézségét tovább bonyolítja az a tény, hogy a mellek közötti fájdalom gyakran pszichológiai, kóros és pszichoszociális tényezők összetett kölcsönhatása. Emiatt ez a leggyakoribb probléma az alapellátásban.
A mellek közötti fájdalom mérlegelésekor a következő öt elemet kell figyelembe venni (minimum): hajlamosító tényezők; a fájdalom rohamának leírása; a fájdalmas epizódok időtartama; a tényleges fájdalom jellemzése; fájdalomcsillapító tényezők.
A mellkasi fájdalmat okozó okok sokfélesége miatt a fájdalom szindrómák csoportosíthatók.
A csoportosítási megközelítések eltérőek lehetnek, de alapvetően nosológiai vagy orgonaelv szerint épülnek fel.
Hagyományosan az emlők közötti fájdalom okainak 6 következő csoportját lehet megkülönböztetni:
- Szívbetegség okozta fájdalom (úgynevezett szívfájdalom). Ezek a fájdalmak a koszorúerek károsodásának vagy diszfunkciójának következményei lehetnek – koszorúér-fájdalom. A "koszorúér komponens" nem vesz részt a nem koszorúér fájdalom eredetében. A jövőben a „szívfájdalom szindróma”, „szívfájdalom” kifejezéseket fogjuk használni, megértve azok összefüggését a szív egy adott patológiájával.
- A nagy erek (aorta, pulmonalis artéria és ágai) patológiája által okozott fájdalom.
- A bronchopulmonalis apparátus és a mellhártya patológiája által okozott fájdalom.
- A gerinc, az elülső mellkasfal és a vállöv izomzatának patológiájával kapcsolatos fájdalom.
- A mediastinalis szervek patológiája által okozott fájdalom.
- A hasi szervek betegségeivel és a rekeszizom patológiájával kapcsolatos fájdalom.
A mellkasi fájdalom akut és hosszú távú, nyilvánvaló okkal és nyilvánvaló ok nélkül, "nem veszélyes" és életveszélyes állapotok megnyilvánulása. Természetesen mindenekelőtt meg kell állapítani, hogy a fájdalom veszélyes-e vagy sem. A „veszélyes” fájdalmak közé tartozik az anginás (koszorúér) fájdalmak minden fajtája, a tüdőembólia (PE) fájdalma, az aorta aneurizma, a spontán pneumothorax. A "nem veszélyes" - fájdalom a bordaközi izmok, az idegek, a mellkas csont- és porcképződményeinek patológiájában. A „veszélyes” fájdalmakat hirtelen kialakult súlyos állapot vagy súlyos szív- vagy légzési zavarok kísérik, ami azonnal lehetővé teszi a lehetséges betegségek körének szűkítését (akut miokardiális infarktus, tüdőembólia, aorta aneurizma, spontán pneumothorax).
A mellek közötti akut fájdalom fő okai, amelyek életveszélyesek:
- kardiológiai: akut vagy instabil angina pectoris, myocardialis infarktus, disszekáló aorta aneurizma;
- tüdő: tüdőembólia; feszültség pneumothorax.
Meg kell jegyezni, hogy a mellek közötti fájdalom helyes értelmezése teljesen lehetséges a páciens szokásos fizikális vizsgálatával, minimális számú műszeres módszerrel (hagyományos elektrokardiográfiás és röntgenvizsgálat). A fájdalom forrásának hibás kezdeti elképzelése, amellett, hogy meghosszabbítja a beteg vizsgálati idejét, gyakran súlyos következményekkel jár.
A történelem és a fizikális vizsgálat leletei a mellek közötti fájdalom okainak meghatározására
|
Történeti adatok |
|||
|
Szív |
Gasztrointesztinális |
Mozgásszervi |
|
|
Hajlamosító tényezők |
Férfi nem. Dohányzó. Fokozott vérnyomás. Hiperlipidémia. Szívinfarktus a családban |
Dohányzó. Alkohol fogyasztás |
A fizikai aktivitás. Új típusú tevékenység. Visszaélés. Ismétlődő akciók |
|
A fájdalom rohamának jellemzői |
Magas szintű stressz vagy érzelmi stressz esetén |
Étkezés után és/vagy éhgyomorra |
Tevékenység közben vagy után |
|
A fájdalom időtartama |
Néhány perctől több óráig |
Óráktól napokig |
|
|
A fájdalom jellemzői |
Nyomás vagy "égés" |
Nyomás vagy unalmas fájdalom |
Akut, lokalizált, mozgások okozta |
|
Fájdalomcsillapító tényezők |
Nitroppreparációk a nyelv alatt |
Élelmiszer vétel. Antacidok. Antihisztaminok |
Pihenés. Fájdalomcsillapítók. Nem szteroid gyulladáscsökkentő szerek |
|
Támogató adatok |
Anginás rohamok esetén ritmuszavarok vagy zajok lehetségesek |
Fájdalom az epigasztrikus régióban |
Fájdalom tapintásra a paravertebralis pontokban, a bordaközi idegek kijáratánál, a periosteum fájdalma |
Cardialgia (nem anginás fájdalom). A szív bizonyos betegségei által okozott cardialgia nagyon gyakori. Ez a fájdalomcsoport eredete, jelentősége és a populáció előfordulási szerkezetében elfoglalt helye alapján rendkívül heterogén. Az ilyen fájdalom okai és patogenezise nagyon változatos. Azok a betegségek vagy állapotok, amelyekben cardialgia figyelhető meg, a következők:
- Elsődleges vagy másodlagos kardiovaszkuláris funkcionális rendellenességek - az úgynevezett neurotikus típusú kardiovaszkuláris szindróma vagy neurocirkulációs dystonia.
- A szívburok betegségei.
- A szívizom gyulladásos betegségei.
- A szívizom disztrófiája (vérszegénység, progresszív izomdisztrófia, alkoholizmus, beriberi vagy éhezés, pajzsmirigy-túlműködés, pajzsmirigy alulműködés, katekolamin hatások).
A nem anginás fájdalmak általában jóindulatúak, mivel nem járnak együtt koszorúér-elégtelenséggel, és nem vezetnek ischaemia vagy szívizom nekrózis kialakulásához. A biológiailag aktív anyagok (katekolaminok) szintjének (általában rövid távú) növekedéséhez vezető funkcionális rendellenességekben szenvedő betegeknél azonban továbbra is fennáll az ischaemia valószínűsége.
Neurotikus eredetű mellek közötti fájdalom. A szív régiójában jelentkező fájdalomról beszélünk, mint a neurózis vagy a neurocirkulációs dystonia (vegetatív-érrendszeri dystonia) egyik megnyilvánulása. Általában ezek a fájdalmas vagy szúró jellegű, változó intenzitású fájdalmak, néha hosszan tartóak (órák, napok), vagy fordítva, nagyon rövid távúak, azonnaliak, áthatóak. Ezeknek a fájdalmaknak a lokalizációja nagyon eltérő, nem mindig állandó, szinte soha nem retrosternális. A fájdalom fokozódhat fizikai erőfeszítéssel, de általában pszicho-érzelmi stressz, fáradtság, a nitroglicerin használatának egyértelmű hatása nélkül nem csökken nyugalomban, és néha éppen ellenkezőleg, a betegek jobban érzik magukat mozgás közben. A diagnózis figyelembe veszi a neurotikus állapot, az autonóm diszfunkció (izzadás, dermografizmus, subfebrilis állapot, pulzus- és vérnyomásingadozás) jeleinek meglétét, valamint a fiatal ill. átlagos életkor betegek, főleg nők. Ezeknél a betegeknél fokozott fáradtság, csökkent terhelési tolerancia, szorongás, depresszió, fóbiák, pulzus-, vérnyomás-ingadozások jelentkeznek. Ellentétben a szubjektív rendellenességek súlyosságával, az objektív vizsgálat, beleértve a különféle további módszereket is, nem tár fel konkrét patológiát.
Néha ezen neurotikus eredetű tünetek között feltárul az úgynevezett hiperventilációs szindróma. Ez a szindróma a légzési mozgások önkényes vagy akaratlan fokozódásában és elmélyülésében, a tachycardiában nyilvánul meg, amely kedvezőtlen pszicho-emocionális hatásokkal összefüggésben jelentkezik. Ez fájdalmat okozhat a mellek között, valamint paresztéziát és izomrángást a végtagokban az ebből eredő légúti alkalózis miatt. Vannak megfigyelések (nem teljesen megerősítve), amelyek arra utalnak, hogy a hiperventiláció a szívizom oxigénfogyasztásának csökkenéséhez vezethet, és koszorúér-görcsöt okozhat fájdalommal és EKG-változásokkal. Lehetséges, hogy vegetatív-vaszkuláris dystóniában szenvedő egyéneknél a terheléses vizsgálat során a hiperventiláció okozhat fájdalmat a szív területén.
A szindróma diagnosztizálására provokatív tesztet végeznek indukált hiperventillációval. A pácienst arra kérik, hogy lélegezzen mélyebben - percenként 30-40-szer 3-5 percig, vagy amíg a páciens szokásos tünetei meg nem jelennek (mellközi fájdalom, fejfájás, szédülés, légszomj, néha ájulás). Ezeknek a tüneteknek a megjelenése a vizsgálat során vagy annak befejezése után 3-8 perccel, a fájdalom egyéb okainak kizárásával, határozott diagnosztikus értékű.
Egyes betegeknél a hiperventillációt aerofágia kísérheti, fájdalom vagy nehézkesség megjelenésével az epigasztrikus régió felső részén a gyomor feszülése miatt. Ezek a fájdalmak felfelé, a szegycsont mögé, a nyakba és a bal lapocka területére terjedhetnek, szimulálva az angina pectorist. Az ilyen fájdalmakat az epigasztrikus régióra gyakorolt nyomás súlyosbítja, hanyatt fekvő helyzetben, mély légzéssel, levegővel való böfögéssel csökkennek. Ütőhangszerek esetén a Traube térzóna kitágulása található, beleértve a timpanitist a szív abszolút tompasága felett, fluoroszkópiával - megnagyobbodott gyomorhólyag. Hasonló fájdalmak léphetnek fel a vastagbél bal sarkának gázainak nyújtásakor. Ebben az esetben a fájdalom gyakran székrekedéssel jár, és székletürítés után enyhül. Az alapos anamnézis általában lehetővé teszi a fájdalom valódi természetének meghatározását.
A szívfájdalom patogenezise neurocirculatory dystonia esetén nem tisztázott, mivel nem lehetséges kísérleti szaporodásuk és klinikai és kísérleti megerősítésük, ellentétben az anginás fájdalommal. Talán ezzel a körülménnyel kapcsolatban számos kutató általában megkérdőjelezi a szívfájdalom jelenlétét a neurocirkulációs dystonia miatt. Hasonló tendenciák a legjellemzőbbek az orvostudomány pszichoszomatikus irányzatának képviselői körében. Véleményük szerint beszélgetünk a pszicho-érzelmi zavarok fájdalommá való átalakulásáról.
A szívfájdalom eredetét neurotikus állapotokban a cortico-visceralis elmélet felől is magyarázza, amely szerint a szív vegetatív eszközeinek stimulálásakor a központi idegrendszerben kóros domináns jelenik meg, melynek során a szívizom-rendszerben kóros domináns alakul ki. egy ördögi kör. Okkal feltételezhető, hogy a szív fájdalma a neurocirkulációs dystóniával a szívizom metabolizmusának megsértése miatt következik be, a túlzott mellékvese-stimuláció hátterében. Ugyanakkor az intracelluláris káliumtartalom csökkenése, a dehidrogénezési folyamatok aktiválása, a tejsavszint növekedése és a szívizom oxigénigényének növekedése figyelhető meg. A hyperlactataemia jól bizonyított tény a neurocirculatory dystonia esetében.
A szívtáji fájdalom és az érzelmi hatások közötti szoros kapcsolatra utaló klinikai megfigyelések megerősítik a katekolaminok fájdalomkiváltó szerepét. Ezt az álláspontot támasztja alá az a tény, hogy az izadrin intravénás beadása neurocirkulációs dystóniában szenvedő betegeknek fájdalmat okoz a szív régiójában, például cardialgiában. Nyilvánvalóan a katekolamin stimuláció magyarázhatja a cardialgia hiperventillációs teszttel történő provokációját, valamint a neurocirkulációs dystóniával járó légzőszervi megbetegedések magaslatán történő előfordulását. Ez a mechanizmus is megerősíthető pozitív eredményeket cardialgia kezelése légzőgyakorlatokkal, amelyek célja a hiperventiláció megszüntetése. A szívszindróma fájdalmának kialakulásában és fenntartásában neurocirkulációs dystonia esetén bizonyos szerepet játszik az elülső mellkasfal izmainak hiperalgéziás zónáiból érkező kóros impulzusok áramlása a gerincvelő megfelelő szegmenseibe, ahol a az "átjáró" elmélet, az összegzési jelenség lép fel. Ebben az esetben az impulzusok fordított áramlása figyelhető meg, ami a mellkasi szimpatikus ganglionok irritációját okozza. Természetesen a fájdalomérzékenység alacsony küszöbe vegetatív-vaszkuláris dystonia esetén is számít.
A fájdalom előfordulásában olyan, még nem kellően vizsgált tényezők játszhatnak szerepet, mint a károsodott mikrokeringés, a vér reológiai tulajdonságainak megváltozása, a kinincallikrein rendszer aktivitásának növekedése. Lehetséges, hogy a súlyos vegetatív-vaszkuláris dystonia hosszú távú fennállása esetén lehetséges az átmenet a koszorúér-betegségbe változatlan koszorúerekkel, amelyben a fájdalmat a koszorúerek görcse okozza. Egy igazolt, változatlan koszorúér-betegségben szenvedő betegek egy csoportján végzett célzott vizsgálat során kiderült, hogy mindegyikük súlyos neurocirkulációs dystóniában szenvedett a múltban.
A vegetatív-vaszkuláris dystonia mellett cardialgia más betegségekben is megfigyelhető, de a fájdalom kevésbé kifejezett, és általában soha nem kerül előtérbe a betegség klinikai képében.
A perikardiális elváltozások fájdalmának eredete teljesen érthető, mivel a szívburokban érzékeny idegvégződések találhatók. Ezenkívül kimutatták, hogy a szívburok bizonyos területeinek irritációja a fájdalom eltérő lokalizációját adja. Például a jobb oldali szívburok irritációja fájdalmat okoz a jobb középső kulcscsontvonal mentén, és a szívburok irritációja a bal kamra régiójában a bal váll belső felületén terjedő fájdalommal jár.
A különböző eredetű szívizomgyulladás fájdalma nagyon gyakori tünet. Intenzitásuk általában alacsony, de az esetek 20%-ában meg kell különböztetni őket a koszorúér-betegség okozta fájdalomtól. A szívizomgyulladásban fellépő fájdalom valószínűleg az epicardiumban található idegvégződések irritációjával, valamint gyulladásos szívizom-ödémával (a betegség akut fázisában) társul.
Még bizonytalanabb a fájdalom eredete a különböző eredetű szívizom disztrófiákban. Valószínűleg a fájdalom szindróma a szívizom metabolizmusának megsértése, a helyi szöveti hormonok koncepciója miatt, amelyet meggyőzően mutatott be N.R. Paleev et al. (1982) a fájdalom okaira is rávilágíthat. Egyes szívizom disztrófiákban (vérszegénység vagy krónikus szén-monoxid-mérgezés miatt) a fájdalom vegyes eredetű lehet, különösen az ischaemiás (koszorúér) komponens nélkülözhetetlen.
A szívizom-hipertrófiában (pulmonális vagy szisztémás hipertónia, szívbillentyű-betegség miatt), valamint primer kardiomiopátiákban (hipertrófiás és kitágult) szenvedő betegek fájdalom okainak elemzésével foglalkozni kell. Formálisan ezeket a betegségeket az anginás fájdalom második rovatában említik, amelyet a szívizom oxigénigényének növekedése okoz változatlan koszorúerek mellett (az ún. nem koszorúér formák). Azonban ezekben a kóros állapotokban bizonyos esetekben kedvezőtlen hemodinamikai tényezők lépnek fel, amelyek relatív szívizom iszkémiát okoznak. Úgy gondolják, hogy az aorta-elégtelenségben megfigyelt angina típusú fájdalom elsősorban az alacsony diasztolés nyomástól és ennek következtében az alacsony koszorúér-perfúziótól függ (a koszorúér-véráramlás a diasztolé alatt valósul meg).
Aorta szűkület vagy idiopátiás myocardialis hypertrophia esetén a fájdalom megjelenése az intramyocardialis nyomás jelentős növekedése miatt a koszorúér-keringés károsodásával jár a szubendokardiális régiókban. Ezeknél a betegségeknél az összes fájdalomérzet metabolikus vagy hemodinamikai eredetű anginás fájdalomnak nevezhető. Annak ellenére, hogy formálisan nem utalnak IHD-re, szem előtt kell tartani a kis fokális nekrózis kialakulásának lehetőségét. Ezeknek a fájdalmaknak a jellemzői azonban gyakran nem felelnek meg a klasszikus angina pectorisnak, bár tipikus rohamok is lehetségesek. Ez utóbbi esetben a CAD differenciáldiagnózisa különösen nehéz.
Az emlők közötti fájdalom eredetének nem koszorúér okainak felderítésekor minden esetben figyelembe kell venni, hogy jelenlétük egyáltalán nem mond ellent az IHD egyidejű fennállásának, és ennek megfelelően szükséges a beteg vizsgálata annak érdekében, hogy zárja ki vagy erősítse meg.
A mellek közötti fájdalom a bronchopulmonalis apparátus és a mellhártya patológiája miatt. A fájdalom gyakran kíséri a különböző tüdőpatológiákat, amelyek mind akut, mind infúzióban előfordulnak krónikus betegségek. Ez azonban általában nem vezető klinikai szindróma, és meglehetősen könnyen megkülönböztethető.
A fájdalom forrása a parietális mellhártya. A mellhártya mellhártyájában elhelyezkedő fájdalomreceptorokból az afferens rostok az interkostális idegek részeként kerülnek, így a fájdalom egyértelműen a mellkas érintett felén lokalizálódik. A fájdalom másik forrása a nagy hörgők nyálkahártyája (amit a bronchoszkópia jól igazol) - a nagy hörgőkből és a légcsőből származó afferens rostok a vagus ideg részét képezik. A kishörgők és a tüdőparenchyma nyálkahártyája valószínűleg nem tartalmaz fájdalomreceptorokat, így ezeknek a formációknak az elsődleges elváltozásában csak akkor jelentkezik a fájdalom, ha a kóros folyamat (tüdőgyulladás vagy daganat) eléri a mellhártya mellhártyáját, vagy átterjed a nagy hörgőkre. A legsúlyosabb fájdalmak a tüdőszövet pusztulása során jelentkeznek, néha nagy intenzitásúak.
A fájdalomérzet természete bizonyos mértékig eredetüktől függ. A mellhártya parietális fájdalma általában szúró, egyértelműen köhögéssel és mély légzéssel társul. A tompa fájdalom a mediastinalis pleura tágulásával jár. Súlyos állandó fájdalom, amelyet a légzés, a karok és a vállöv mozgatása súlyosbít, jelezheti a daganat növekedését a mellkasban.
A legtöbb gyakori okok tüdő-pleurális fájdalmak tüdőgyulladás, tüdőtályog, hörgők és mellhártya daganatok, mellhártyagyulladás. Tüdőgyulladáshoz, száraz vagy váladékos mellhártyagyulladáshoz társuló fájdalom esetén az auskultáció során a tüdőben zihálás, pleurális súrlódási zaj mutatható ki.
A súlyos tüdőgyulladás felnőtteknél a következő klinikai tünetekkel rendelkezik:
- közepes vagy súlyos légzésdepresszió;
- hőmérséklet 39,5 °C vagy magasabb;
- zavar;
- légzésszám - 30 percenként vagy több;
- pulzusa 120 ütés percenként vagy több;
- szisztolés vérnyomás 90 Hgmm alatt. Művészet.;
- diasztolés vérnyomás 60 Hgmm alatt. Művészet.;
- cianózis;
- 60 év felett - jellemzői: összefolyó tüdőgyulladás, súlyosabb egyidejű súlyos betegségekkel (cukorbetegség, szívelégtelenség, epilepszia).
Megjegyzés! Minden súlyos tüdőgyulladás tüneteit mutató beteget azonnal kórházba kell küldeni! Beutaló kórházba:
- a tüdőgyulladás súlyos formája;
- a társadalmi-gazdaságilag hátrányos helyzetű tüdőgyulladásban szenvedő betegek, vagy akik valószínűleg nem követik otthon az orvos utasításait; akik nagyon távol élnek egy egészségügyi intézménytől;
- tüdőgyulladás más betegségekkel kombinálva;
- atípusos tüdőgyulladás gyanúja;
- olyan betegek, akik nem reagálnak megfelelően a kezelésre.
A gyermekek tüdőgyulladását a következőképpen írják le:
- a mellkas bordaközi tereinek visszahúzódása, cianózis és kisgyermekek (2 hónapos kortól 5 éves korig) ivásképtelensége szintén súlyos tüdőgyulladás jele, amely sürgős kórházi beutalót igényel;
- a tüdőgyulladást meg kell különböztetni a hörghuruttól: tüdőgyulladás esetén a legértékesebb tünet a tachypnea.
A mellhártya károsodása esetén jelentkező fájdalom szinte nem különbözik az akut intercostalis myositis vagy a bordaközi izmok traumájának fájdalmától. Spontán pneumothorax esetén akut, elviselhetetlen fájdalom jelentkezik a mellek között, amely a bronchopulmonalis apparátus károsodásához kapcsolódik.
Az emlők közötti fájdalom homályossága és elszigeteltsége miatt nehezen értelmezhető kezdeti szakaszaiban bronchogén tüdőrák. A legkínzóbb fájdalom a tüdőrák apikális lokalizációjára jellemző, amikor a CVII és ThI idegek közös törzsének és a plexus brachialis károsodása szinte elkerülhetetlenül és gyorsan fejlődik. A fájdalom elsősorban a brachialis plexusban lokalizálódik, és a kar külső felülete mentén sugárzik. Az elváltozás oldalán gyakran Horner-szindróma (pupilla szűkület, ptosis, enophthalmus) alakul ki.
Fájdalomszindrómák jelentkeznek a rák mediastinalis lokalizációjával is, amikor az idegtörzsek és plexusok összenyomódása akut neuralgikus fájdalmat okoz a vállövben, a felső végtagban és a mellkasban. Ez a fájdalom az angina pectoris, a szívinfarktus, a neuralgia, a plexitis téves diagnózisát eredményezi.
A mellhártya és a bronchopulmonalis apparátus károsodása, valamint a koszorúér-betegség okozta fájdalom differenciáldiagnózisának szükségessége olyan esetekben merül fel, amikor az alapbetegség képe homályos és a fájdalom előtérbe kerül. Ezenkívül az ilyen differenciálást (különösen akut elviselhetetlen fájdalom esetén) a nagy erekben lévő kóros folyamatok által okozott betegségekkel - tüdőembólia, az aorta különböző részeinek aneurizmája - el kell végezni. A pneumothorax az akut fájdalom okaként való azonosításának nehézségei abból adódnak, hogy sok esetben az akut helyzet klinikai képe törlődik.
A mediastinalis szervek patológiájával összefüggő emlőfájdalmat a nyelőcső betegségei (görcs, reflux oesophagitis, diverticula), mediastinalis daganatok és mediastinitis okozzák.
A nyelőcső betegségeinek fájdalma általában égő jellegű, a mellkasban lokalizálódik, étkezés után jelentkezik, és vízszintes helyzetben súlyosbodik. Az olyan szokásos tünetek, mint a gyomorégés, a böfögés és a nyelési zavarok hiányozhatnak vagy enyhén kifejezettek, és előtérbe kerül az edzés során gyakran fellépő, a nitroglicerin hatásánál gyengébb retrosternalis fájdalom. Ezeknek a fájdalmaknak az angina pectorishoz való hasonlóságát kiegészíti az a tény, hogy kisugározhatnak a mellkas bal felébe, a vállakba, a karokba. Részletesebb kérdezősködéssel viszont kiderül, hogy a fájdalmak gyakrabban a táplálékkal, különösen a bőséges étkezéssel, nem pedig a fizikai aktivitással járnak, általában fekvő helyzetben jelentkeznek, és ülő vagy álló helyzetbe mozdulva megszűnnek vagy enyhülnek, gyalogláskor, savlekötők, például szóda bevétele után, ami nem jellemző a koszorúér-betegségre. Gyakran az epigasztrikus régió tapintása fokozza ezeket a fájdalmakat.
A retrosternalis fájdalom a gastrooesophagealis reflux és a nyelőcsőgyulladás esetén is gyanús. amelyek jelenlétének megerősítésére 3 típusú vizsgálat fontos: endoszkópia és biopszia; 0,1% -os sósavoldat intraoesophagealis infúziója; az intraoesophagealis pH monitorozása. Az endoszkópia fontos a reflux, oesophagitis kimutatására és más patológiák kizárására. A nyelőcső báriummal végzett röntgenvizsgálata anatómiai elváltozásokat tár fel, de diagnosztikus értéke viszonylag alacsonynak tekinthető a reflux álpozitív jeleinek nagy gyakorisága miatt. Sósav perfúzióval (120 csepp percenként szondán keresztül) számít a szokásos fájdalmak megjelenése a páciens számára. A teszt nagyon érzékeny (80%), de nem elég specifikus, ami elmosódott eredmények esetén ismételt vizsgálatot igényel.
Ha az endoszkópia és a sósav perfúzió eredményei nem egyértelműek, az intraoesophagealis pH-érték monitorozása a nyelőcső alsó részébe helyezett rádiótelemetriás kapszulával végezhető 24-72 órán keresztül. valóban kritériuma a fájdalom nyelőcső eredetű eredetének.
Az angina pectorishoz hasonló emlők közötti fájdalom a nyelőcső motoros funkciójának fokozódásának is a következménye lehet a szívszakasz achalasia (görcs) vagy diffúz görcse. Klinikailag ilyen esetekben általában dysphagia jelei mutatkoznak (főleg szilárd táplálék, hideg folyadék fogyasztása esetén), amely a szerves szűkülettel ellentétben instabil. Néha a különböző időtartamú retrosternalis fájdalmak kerülnek előtérbe. A differenciáldiagnózis nehézségei abból adódnak is, hogy a betegek ezen kategóriáját néha a nitroglicerin segíti, amely enyhíti a görcsöt és a fájdalmat.
Radiográfiailag a nyelőcső achalasia esetén az alsó részének tágulását és a báriumtömeg késését észlelik. A nyelőcső röntgenvizsgálata fájdalom jelenlétében azonban kevés információval, vagy inkább kevés bizonyítékkal szolgál: az esetek 75% -ában hamis pozitív eredményeket észleltek. A nyelőcső manometria három lumen szondával hatékonyabb. A fájdalom megjelenési idejének egybeesése és a megnövekedett intraoesophagealis nyomás magas diagnosztikai értékkel bír. Ilyen esetekben pozitív hatást fejthetnek ki a nitroglicerin és a kalcium antagonisták, amelyek csökkentik a simaizmok tónusát és az intraoesophagealis nyomást. Ezért ezek a gyógyszerek alkalmazhatók az ilyen betegek kezelésére, különösen antikolinerg szerekkel kombinálva.
A klinikai tapasztalatok azt mutatják, hogy a koszorúér-betegséget valóban gyakran rosszul diagnosztizálják a nyelőcső patológiájában. A helyes diagnózis felállítása érdekében az orvosnak meg kell keresnie a nyelőcső rendellenességeinek egyéb tüneteit a páciensben, és össze kell hasonlítania a klinikai megnyilvánulásokat és a különböző diagnosztikai vizsgálatok eredményeit.
Az anginális és a nyelőcsőfájdalom megkülönböztetését segítő műszeres vizsgálati sorozat kidolgozására tett kísérletek sikertelenek voltak, mivel ezt a patológiát gyakran kombinálják angina pectorisszal, amit kerékpár-ergometria is megerősít. Így a különféle műszeres módszerek alkalmazása ellenére a fájdalomérzetek differenciálása még mindig nagyon nehéz.
A mediastinitis és a mediastinum daganatai ritkán okozzák a mellek közötti fájdalmat. Általában a koszorúér-betegség differenciáldiagnózisának szükségessége a tumorfejlődés kifejezett szakaszaiban merül fel, amikor azonban még mindig nincsenek kifejezett kompressziós tünetek. A betegség egyéb jeleinek megjelenése nagyban megkönnyíti a diagnózist.
A mellek közötti fájdalom a gerinc betegségeinél. A mellkasi fájdalom a gerinc degeneratív elváltozásaihoz is társulhat. A gerinc leggyakoribb betegsége a nyaki és a mellkasi régió osteochondrosisa (spondylosis), melyben fájdalom jelentkezik, néha az angina pectorishoz hasonló. Ez a patológia széles körben elterjedt, mivel a gerinc változásait gyakran 40 év után figyelik meg. A nyaki és (vagy) felső mellkasi gerinc károsodásával gyakran megfigyelhető egy másodlagos radikuláris szindróma kialakulása a fájdalom terjedésével a mellkas területén. Ezek a fájdalmak a szenzoros idegek oszteofiták és megvastagodott csigolyaközi lemezek általi irritációjával járnak. Általában a kétoldali fájdalmak a megfelelő bordaközi terekben jelentkeznek, de a betegek gyakran figyelmüket retrosternalis vagy pericardialis lokalizációjukra összpontosítják, a szív felé irányítva őket. Az ilyen fájdalmak a következő módokon hasonlíthatnak az angina pectorishoz: nyomás, nehézség érzésként érzékelik, néha a bal vállba és a karba, a nyakba sugároznak, fizikai aktivitás provokálhatja, légszomjjal kísérve a mély légzés lehetetlensége miatt. Az ilyen esetekben a betegek előrehaladott életkorát figyelembe véve a koszorúér-betegség diagnózisa gyakran az összes ebből következő következménnyel jár.
Ugyanakkor a kétségtelenül koszorúér-betegségben szenvedő betegeknél a gerinc degeneratív elváltozásai és az általuk okozott fájdalmak is megfigyelhetők, ami szintén megköveteli a fájdalom szindróma egyértelmű megkülönböztetését. Talán bizonyos esetekben az angina pectoris a koszorúerek atherosclerosisának hátterében a gerinc elváltozásokban szenvedő betegeknél reflexszerűen fordul elő. Egy ilyen lehetőség feltétlen felismerése pedig a "súlypontot" a gerinc patológiájára helyezi, csökkentve a koszorúerek független károsodásának jelentőségét.
Hogyan lehet elkerülni a diagnosztikai hibákat és felállítani a helyes diagnózist? Természetesen fontos a gerincröntgen elkészítése, de az ebben az esetben észlelt változások teljességgel nem elegendőek a diagnózishoz, mivel ezek a változások csak az IHD-t kísérhetik és (vagy) klinikailag nem nyilvánulhatnak meg. Ezért nagyon fontos, hogy megtudja a fájdalom összes jellemzőjét. A fájdalom általában nem annyira a fizikai aktivitástól, mint a testhelyzet változásától függ. A fájdalmat gyakran köhögés, mély légzés fokozza, a beteg valamely kényelmes testhelyzetében, fájdalomcsillapító szedése után csökkenhet. Ezek a fájdalmak abban különböznek az angina pectoristól, hogy fokozatosan jelentkeznek, hosszabb ideig tartanak, nyugalomban és nitroglicerin alkalmazása után sem múlnak el. A fájdalom besugárzása bal kéz a hátfelületen, az I. és II. ujjban, míg angina pectoris esetén - a bal kéz IV és V. ujjában fordul elő. Bizonyos jelentőséggel bír a helyi fájdalom észlelése a megfelelő csigolyák (trigger zóna) gerincnyúlványaiban, ha paravertebrálisan megnyomják vagy koppintják, és a bordaközi tér mentén. A fájdalmat bizonyos technikák is okozhatják: erős nyomás a fejre a fej hátulja felé, vagy az egyik kar nyújtása, miközben a fejet a másik oldalra fordítják. Kerékpárergometriával fájdalom jelentkezhet a szív régiójában, de jellegzetes EKG-változások nélkül.
Így a radikuláris fájdalom diagnosztizálásához szükség van az osteochondrosis radiológiai jeleinek és az emlők közötti, a koszorúér-betegségnek nem megfelelő fájdalom jellegzetes jellemzőinek kombinációjára.
Az izom-fasciális (izom-disztóniás, izom-dystrophiás) szindrómák gyakorisága felnőtteknél 7-35%, egyes szakmacsoportokban eléri a 40-90%-ot. Néhányukban a szívbetegséget gyakran rosszul diagnosztizálják, mivel ebben a patológiában a fájdalom szindróma hasonlóságot mutat a szívpatológiában fellépő fájdalommal.
Az izom-fasciális szindrómák betegségének két szakasza van (Zaslavsky E.S., 1976): funkcionális (reverzibilis) és szerves (izom-dystrophiás). Az izom-fascialis szindrómák kialakulásában számos etiopatogenetikai tényező van:
- Lágy szövetek sérülései vérzések és szerofibrinális extravazátumok képződésével. Ennek eredményeként az izmok vagy az egyes izomkötegek, szalagok tömörödése, rövidülése, a fascia rugalmasságának csökkenése alakul ki. Az aszeptikus gyulladásos folyamat megnyilvánulásaként gyakran feleslegben képződik kötőszövet.
- A lágyrészek mikrotraumatizálása bizonyos típusú szakmai tevékenységekben. A mikrotraumák megzavarják a szöveti keringést, izom-tónusos működési zavarokat okoznak, majd morfológiai és funkcionális változásokkal. Ezt az etiológiai tényezőt általában másokkal kombinálják.
- Patológiás impulzus zsigeri elváltozásokban. Ez az impulzus, amely a belső szervek károsodásakor lép fel, az oka a különböző szenzoros, motoros és trofikus jelenségek kialakulásának az integumentáris szövetekben, amelyek beidegzési kapcsolatban állnak a megváltozott belső szervvel. A kóros interoceptív impulzusok a gerinc szegmenseken keresztül a megfelelő érintett belső szervhez - a kötőszövet- és izomszegmensekhez - mennek. A kardiovaszkuláris patológiával összefüggő izom-fascialis szindrómák kialakulása annyira megváltoztathatja a fájdalom szindrómát, hogy diagnosztikai nehézségek merülnek fel.
- Vertebrogén tényezők. Az érintett motoros szegmens receptorainak irritációja esetén (a csigolyaközi porckorong rostos gyűrűjének receptorai, a hátsó longitudinális szalag, az ízületi kapszulák, a gerinc autochton izmai) nemcsak lokális fájdalom és izomtónus zavarok lépnek fel, hanem különféle reflexválaszok is. távolról - az integumentáris szövetek területén, beidegzési kapcsolatban az érintett csigolyaszegmensekkel. De korántsem minden esetben van párhuzamosság a gerinc radiográfiai változásainak súlyossága és a klinikai tünetek között. Ezért az osteochondrosis radiográfiás jelei még nem szolgálhatnak magyarázatul az izom-fascialis szindrómák kialakulására kizárólag vertebrogén tényezők hatására.
Számos etiológiai tényező hatására izomtónusos reakciók alakulnak ki az érintett izom vagy izomcsoport hipertóniája formájában, amit elektromiográfia igazol. Az izomgörcs a fájdalom egyik forrása. Ezenkívül az izom mikrokeringésének károsodása helyi szöveti ischaemiához, szöveti ödémához, kininek, hisztamin és heparin felhalmozódásához vezet. Mindezek a tényezők fájdalmat is okoznak. Ha hosszú ideig izom-fasciális szindrómákat figyelnek meg, akkor az izomszövet rostos degenerációja következik be.
Az izom-fascialis szindrómák és a szív eredetű fájdalmak differenciáldiagnózisában a legnagyobb nehézségeket a következő szindrómák okozzák: váll-lapocka periarthritis, lapocka-borda szindróma, mellkasfal elülső szindróma, lapocka közötti fájdalom szindróma, pectoralis minor szindróma, anterior scalene szindróma . Az elülső mellkasfal szindrómát szívinfarktus utáni betegeknél, valamint nem koszorúér-elváltozásoknál figyelik meg. Feltételezhető, hogy a szívinfarktus után a kóros impulzusok áramlása a szívből a vegetatív lánc szegmensein keresztül terjed, és degeneratív változásokhoz vezet a megfelelő képződményekben. Ez a szindróma ismerten egészséges szívű személyeknél traumás myositis következménye lehet.
Ritkább szindrómák, amelyeket a mellkas elülső falának fájdalma kísér, a következők: Tietze-szindróma, xifoidia, manubrosternalis szindróma, scalenus szindróma.
A Tietze-szindrómát erős fájdalom jellemzi a szegycsont és a II-IV. borda porcainak találkozásánál, a borda-porcos ízületek duzzanata. Főleg középkorúaknál figyelhető meg. Az etiológia és a patogenezis nem tisztázott. Van egy feltételezés a bordaporcok aszeptikus gyulladásáról.
A Xifoidia a mellek közötti éles fájdalomban nyilvánul meg, amelyet súlyosbít a xiphoid folyamatra gyakorolt nyomás, néha hányingerrel. A fájdalom oka nem tisztázott, talán összefüggés van az epehólyag, a nyombél, a gyomor patológiájával.
Manubrosternalis szindróma esetén akut fájdalom figyelhető meg a szegycsont felső része felett vagy kissé oldalirányban. A szindróma rheumatoid arthritisben figyelhető meg, de elszigetelten fordul elő, majd szükségessé válik az angina pectoristól való megkülönböztetése.
Scalenus szindróma - a felső végtag neurovaszkuláris kötegének összenyomódása az elülső és középső scalene izom, valamint a normál I vagy kiegészítő borda között. A mellkas elülső falának fájdalmát a nyak, a vállöv, a vállízületek fájdalmai kombinálják, néha széles besugárzási terület van. Ugyanakkor vegetatív rendellenességek figyelhetők meg hidegrázás, a bőr sápadtsága formájában. Légzési nehézség, Raynaud-szindróma.
Összegezve a fentieket, meg kell jegyezni, hogy az ilyen eredetű fájdalmak valódi gyakorisága nem ismert, ezért nem lehet meghatározni fajsúlyukat az angina pectoris differenciáldiagnózisában.
Különbséget kell tenni a betegség kezdeti szakaszában (amikor először gondolnak az anginára), vagy ha a felsorolt szindrómák okozta fájdalom nem párosul más jelekkel, amelyek lehetővé teszik számukra, hogy helyesen felismerjék eredetüket. Ugyanakkor az ilyen eredetű fájdalmak kombinálhatók valódi koszorúér-betegséggel, és akkor az orvosnak meg kell értenie ennek az összetett fájdalomszindrómának a felépítését is. Ennek szükségessége nyilvánvaló, mivel a helyes értelmezés befolyásolja mind a kezelést, mind a prognózist.
A mellek közötti fájdalom a hasi szervek betegségei és a rekeszizom patológiája miatt. A hasi szervek betegségeit gyakran fájdalom kíséri a szív régiójában, tipikus angina pectoris vagy cardialgia szindróma formájában. Fájdalom gyomor- és nyombélfekélyben, krónikus epehólyag-gyulladás esetenként a mellkas bal felébe is kisugározhat, ami diagnosztikai nehézségeket okoz, különösen, ha az alapbetegség diagnózisa még nem került megállapításra. A fájdalom ilyen jellegű besugárzása meglehetősen ritka, de ennek lehetőségét figyelembe kell venni a szív régiójában és a szegycsont mögötti fájdalom értelmezésekor. E fájdalmak előfordulását a szívre gyakorolt reflexhatások magyarázzák a belső szervek elváltozásai során, amelyek az alábbiak szerint fordulnak elő. Ban ben belső szervek szervközi kapcsolatokat találtak, amelyeken keresztül az axonreflexek végbemennek, és végül az erekben és a simaizomzatban polivalens receptorokat azonosítottak. Ezen túlmenően ismert, hogy a fő határos szimpatikus törzsek mellett vannak paravertebrális plexusok is, amelyek mindkét határvonalat összekötik, valamint a szimpatikus kollaterálisok, amelyek párhuzamosan és a fő szimpatikus törzs oldalán helyezkednek el. Ilyen körülmények között a reflexív mentén bármely szervből kiinduló afferens gerjesztés átválthat a centripetális pályáról a centrifugális pályára, és így átkerülhet a különböző szervekbe és rendszerekbe. Ugyanakkor a zsigeri-zsigeri reflexeket nemcsak a központi idegrendszer különböző szintjein záródó reflexívek hajtják végre, hanem a periférián lévő autonóm idegcsomók is.
Ami a szív régiójában fellépő reflexfájdalmak okait illeti, feltételezhető, hogy a hosszan tartó fájdalmas fókusz megzavarja a szervek elsődleges afferens impulzusát a bennük található receptorok reaktivitásának megváltozása miatt, és így válik patológiás afferentáció forrása. A kórosan megváltozott impulzus domináns irritációs gócok kialakulásához vezet a kéregben és a szubkortikális régióban, különösen a hipotalamusz régióban és a retikuláris képződésben. Így ezeknek az irritációknak a besugárzása központi mechanizmusok segítségével történik. Innen a kóros impulzusok efferens utakon továbbítják a központi idegrendszer mögöttes részein, majd a szimpatikus rostokon keresztül eljutnak a szív vazomotoros receptoraihoz.
A rekeszizom sérvek is okozhatják a retrosternalis fájdalmat. A rekeszizom gazdagon beidegzett szerv, elsősorban a phrenicus miatt. Az elülső belső él mentén fut végig m. scalenus anticus. A mediastinumban együtt halad a vena cava felső részével, majd a mediastinalis pleurát megkerülve eléri a rekeszizomba, ahol elágazik. A rekeszizom nyelőcsőnyílásának leggyakoribb sérve. A rekeszizomsérv tünetei változatosak: általában dysphagia és fájdalom a mellkas alsó részén, böfögés és teltségérzet az epigastriumban. Amikor a sérv ideiglenesen bekerül a mellüregbe, éles fájdalom jelentkezik, amely a mellkas bal alsó felére vetülhet, és kiterjed a lapockaközi régióra. A rekeszizom egyidejű görcse a phrenicus ideg irritációja következtében visszatükröződő fájdalmat okozhat a bal lapocka régióban és a bal vállban, ami „szív” fájdalomra utal. Tekintettel a fájdalom paroxizmális jellegére, középkorú és idős emberekben (főleg férfiaknál) való megjelenésére, angina pectoris rohamával differenciáldiagnózist kell végezni.
A fájdalmat okozhatja a rekeszizom mellhártyagyulladás és sokkal ritkábban a subfréniás tályog is.
Emellett a mellkas vizsgálatakor övsömör is kimutatható, tapintással bordatörés (lokális érzékenység, crepitus) is kimutatható.
Így az emlők közötti fájdalom okának feltárása és a helyes diagnózis felállítása érdekében a háziorvosnak alapos vizsgálatot és kikérdezést kell végeznie a betegen, és figyelembe kell vennie a fenti állapotok mindegyikének fennállásának lehetőségét.
Korunkban nagyon gyakran szembesülnek az emberek olyan problémával, mint a mellkasi fájdalom a közepén. Az okok, amelyek ezt okozzák, nagyon különbözőek lehetnek, kezdve az egyszerű túlterheltségtől a súlyos szív- vagy tüdőbetegségekig, a nyelőcső megzavarásáig vagy a rekeszizom betegségéig. Természetesen a súlyos mellkasi fájdalom aggodalomra ad okot. Ezért nem szabad késleltetnie az orvos látogatását, mivel az orvos fő feladata a fájdalom kiváltó okának feltárása, a diagnózis felállítása és a probléma lehetőség szerinti megszüntetése.
A mellkas közepén jelentkező fájdalom a következők miatt fordulhat elő:
- szívbetegség;
- tüdő;
- problémák az emésztőrendszerrel;
- mellkasi zúzódások.
szívbetegség
A mellkasi fájdalom egyik oka lehet a szív. Ez a fiatalokat kevésbé érinti, de az idősebbek számára nagyon aktuális kérdés. Az angina pectoris - a szívkoszorúér-betegség egyik formája - a bal mellkas mögötti tompa fájdalomban nyilvánul meg. Ennek a betegségnek a fő jele a fájdalom a szív régiójában, amely a bal vállba vagy a lapockákba sugározhat. Ez a probléma fizikai erőfeszítés során érezhető, néha csak szünetet kell tartania.
A szívinfarktus azonnali kórházi kezelést igényel. Az érzések hasonlíthatnak a szívkoszorúér-betegségre, de különböznek abban, hogy a fájdalom időtartama hosszabb.
Nyugodt állapotban pedig a mellkas közepén jelentkező éles fájdalom nem múlik el. De vannak ritka esetek, amikor ez a betegség nem fájdalommal, hanem szorongással, kényelmetlenséggel és légszomjjal nyilvánul meg. A szívinfarktus következménye lehet aritmia, más szóval szívelégtelenség. Néha szélsőséges megnyilvánulása a szívmegállás.
tüdő betegség
A mellkas közepén jelentkező fájdalom tüdőproblémára is utalhat, gyakoribb, mint a szív- és érrendszeri betegségek, itt előfordulhatnak hörghurut, tüdőgyulladás stb. Ilyenkor erős köhögés után jelentkezik a fájdalom, erős sóhajokkal a fájás is fokozódik, mert a gyulladás átterjed a rekeszizomba és a bordaközi izmokra, ami hozzájárul a fájdalom megjelenéséhez. Ezek a betegségek mindig komoly és hosszú távú kezelést igényelnek. Itt nem segít népi receptek Ezért, ha ezek a tünetek megjelennek, feltétlenül forduljon orvoshoz.
ütéseket
Becsapódáskor a mellkas közepén összehúzódás is előfordul. Mellkasi sérülés után fennáll a szakadás lehetősége véredényés az izmok, ennek eredményeként fájdalom jelenik meg a mellkasban. Sokáig eltartják. A fájdalom általában nyugodt állapotban megszűnik, de bármilyen mozdulattal (köhögés, sóhaj, billenés) visszatér. Ha a zúzódás erős volt, akkor a mellkas közepén és érintéskor fáj. Ilyen esetekben törés vagy repedés lehetséges.
Más okok
A nyelőcsővel kapcsolatos problémák esetén a szegycsont közepén fájdalom is előfordulhat. Néha kellemetlen érzés jelentkezik a gyomor falainak izomgörcseivel, mind éhes, mind étkezés után. Előfordulhat hányinger, hányás, gyomorégés. A görcsoldók segítenek enyhíteni a fájdalmat. Egy másik ok, amikor fájdalom van a mellkasban a közepén epehólyag. Ebben az esetben a fájdalom általában a szegycsont bal oldalán lokalizálódik. Hasnyálmirigy-gyulladás esetén is előfordulhatnak szívfájdalmakra emlékeztető fájdalomérzetek, gyakran ez az állapot összetéveszthető szívinfarktussal.
Számos egyéb ok is okozhat fájdalmat a mellkas közepén: ezek pajzsmirigy betegségek, mellkasi osteochondrosis, bordaközi neuralgia is lehet az oka.
Fontos megjegyezni, hogy csak szakképzett orvos tud helyes diagnózist felállítani, ezért ne öngyógyuljon, hanem feltétlenül forduljon orvoshoz. Egészségesnek lenni!
Fájdalom a mellkas közepén sok betegség okozhatja légzőszervek, gyomor-bél traktus, szív- és érrendszer. Ezért a diagnózis során az orvosok többféle módszert alkalmaznak a beteg vizsgálatára és a betegség azonosítására.
A kellemetlen érzéshez és a fájdalmas fájdalomhoz további tünetek is társulnak: égő érzés, tachycardia, köhögés stb. A tompa fájdalom leggyakrabban a légzőrendszer, a gyomor és a belek problémáinak, a szív- és érrendszeri betegségeknek és a pajzsmirigy betegségeinek a jele. Az ilyen kellemetlen tünetek időszakosan megismétlődhetnek, vagy folyamatosan jelen lehetnek.
Nem szabad öngyógyítást végeznie anélkül, hogy tudná, mi okozta a fájdalmat, teljes vizsgálaton kell átesnie a mellkasi fájdalom okainak meghatározásához.
Okoz
A mellkas közepén jelentkező húzó vagy égető fájdalom oka lehet szív-, érrendszeri, légzőrendszeri betegségek, traumákés sok más tényező.
Szív patológiák
Angina pectoris és szívinfarktus
A betegség leírása
Az angina pectorist súlyos, rövid ideig tartó mellkasi fájdalom jellemzi. A patológia oka az artériák elzáródása, amelyben a szívizom kevesebb vért kap.
Az érelmeszesedés, a szervezet működési zavarai, állandó magas vérnyomás, dohányzás, emelt szint koleszterin a vérben.
A szívizominfarktus a szívizom olyan patológiája, amelyben az érelmeszesedés miatt a vérellátása megzavarodik. A szív nem kapja meg a szükséges mennyiségű oxigént, ennek eredménye a szív egy részének halála. Ez a jelenség az artéria teljes elzáródását vagy vérrögképződést okozhat. A halálos kimenetel valószínűsége a támadást követő első 2 órában nagyon magas.
A fájdalom természete
Az angina pectoris olyan patológia, amelyet rövid, tompa fájdalom jellemez, amely rövid epizódokban ismétlődik. Leggyakrabban akkor nyilvánul meg, amikor a beteg mozog, terhel. A kellemetlen érzés eltűnik, miután a személy pihent.
Ha szívroham következik be éles paroxizmális fájdalom hasonló az angina pectorishoz, de az érzések intenzívebbek és elhúzódóbbak. A beteg akkor is rohamot kap, ha nyugalomban fekszik. A beteget erős megmagyarázhatatlan félelemérzet zavarja. A beteg légzése felgyorsul, végtagjai lüktetnek, eszméletvesztés lehetséges.
A bőr elsápad, hányinger lép fel, az ember izzad, beteg. A beszéd megszakadt.
Lokalizáció
Angina pectoris és szívroham esetén a fájdalom összeszorítja a mellkast, és a szegycsont bal oldalára öblít. Gyakran beadja a lapockáját és a karját.
Orvosi beavatkozás
A konzultációhoz, diagnózishoz és kezeléshez kardiológus segítsége szükséges.
Diagnosztika
A betegséget a következő módszerekkel diagnosztizálják:
- EKG. Az artériák szűkülésével az ilyen kardiogram eltéréseket mutat a normától.
- A szív ultrahangja.
- Gyakorlat echokardiogram
- radioizotópos szkennelés.
Kezelés
Az angina pectoris gyógyításához csökkenteni kell a rohamok számát. Ehhez az orvos csökkenti a koleszterinszintet a vérben, a betegnek csökkentenie kell a súlyát, fel kell hagynia a rossz szokásokkal és csökkentenie kell a vércukorszintet. A betegnek figyelnie kell a nyomását, és nem kell idegesnek lennie.
Mindezek az intézkedések segítenek csökkenteni a visszaesések számát.
- Gyógyszeres kezelés. Gyógyszerként a páciens béta-blokkolókat, kalciumcsatorna-blokkolókat ír elő. Nem teszik lehetővé az artériák szűkülését, és a nitroglicerint tartalmazó termékek fokozzák a helyi vérkeringést, kiterjesztve az ereket.
- Műtéti beavatkozás. Bonyolult és előrehaladott esetekben az orvosok koszorúér-bypass műtétet ajánlanak. A művelet lehetővé teszi, hogy folytassa a szívbe jutó vér útját az érintett ér mellett. Az orvosok egy másik lehetőséget kínálnak a sebészeti beavatkozásra - angioplasztika. A sebész egy speciális katétert helyez el, amely mechanikusan felfújja, kiterjesztve egy keskeny edényt, megkönnyítve a vér áthaladását rajta.
Akut pericarditis
 A betegség leírása
A betegség leírása
A szívburok zsák gyulladása, amelyet a szegycsont mögötti fájdalom jellemez, amelyet a légzés súlyosbít. Baktériumok okozhatják, gyakran előfordul reuma, vesebetegség, tüdőgyulladás, szívroham és tuberkulózis esetén.
A fájdalom természete
A fájdalomérzet lehet tompa vagy éles, intenzív, belégzéssel, mozgással, hirtelen testtartásváltozással fokozódik. Több napig is eltarthatnak, szívzörejek vannak. A beteg pulzusa és nyomása nem változik, de légszomj jelentkezik.
Lokalizáció
Fájdalom a mellkas bal oldalán, öntözés a lapockák régiójában.
Orvosi beavatkozás
A betegséget terapeuta és kardiológus kezeli.
Diagnosztika
A betegséget az EKG, az aszparagin-aminotranszferáz szintjének vérvizsgálata alapján diagnosztizálhatja. A röntgen segítségével az orvos változásokat észlel a szívburokban.
Bizonyos esetekben a betegség azonosítása érdekében az orvos szúrást végez.
Kezelés
A kezelési módszerek a patológia típusától és természetétől függenek. A pericarditis akut formájában kórházi kezelést kell végezni, és a betegség krónikus lefolyása ambulánsan kezelhető.
- Diéta. Racionális táplálkozás az állati eredetű zsírok korlátozásával. A beteg ne igyon alkoholt, csökkentse az elfogyasztott só és víz mennyiségét.
- Kezelés gyulladáscsökkentő gyógyszerekkel a betegség tüneteinek megszüntetésére. Fájdalomcsillapító terápiát is alkalmaznak.
- Diuretikumok alkalmazása folyadék, antibiotikumok, gombaellenes szerek eltávolítására.
- Az immunitás stimulálása.
- A műtétet akkor alkalmazzák, ha a beteg súlyos következményekkel jár, és a gyulladásos folyamat veszélyezteti a beteg szívét, például gennyes jelenségek, "héjszív".
Pitvarfibrilláció
 A betegség leírása
A betegség leírása
Pitvarfibrilláció zavart szívroham jellemzi, a páciens pitvarainak és egyes izomrostjainak gerjesztési és összehúzódási periódusai. A szívösszehúzódások percenként 600-ra nőnek. Ha a roham több mint 2 napig tart, akkor a beteg koszorúér-betegségben szenved. Thrombus képződés lehetséges. Krónikus lefolyás esetén a szív vérellátásának megsértése van.
A fájdalom természete
Egyes esetekben a patológia tünet nélkül fut, de leggyakrabban mellkasi fájdalmak kezdenek lenni, a szívverés gyakoribbá válik. Lehetséges megszakítások a szív munkájában és leállás.
A beteg legyengül, szédül, fokozódik az izzadás, légszomj lép fel, a beteg fulladozni kezd. Állandó szívbetegség esetén az izom kimerül, torlódás lép fel a belső szervekben, légszomj lép fel a lépcsőn. Éjszaka a betegnek tüdőödémája, asztmás rohamai lehetnek zihálással.
A beteg elveszítheti az eszméletét, a végtagok bénulhatnak, a nyomás meredeken csökken, légzés- és szívleállások léphetnek fel.
Lokalizáció
A fájdalom a szív régiójában lokalizálódik, a kézbe kerül, ritkábban az állkapocsban vagy a peritoneumban.
Orvosi beavatkozás
A kezeléshez kardiológus által előírt kezelés szükséges.
Diagnosztika
Az orvos vizuálisan felismeri a pitvarfibrillációt a beteg vizsgálatával, pulzusszámlálásával, zihálást hallva a beteg tüdejében. A beteg vérnyomása roham alatt élesen leesik.
Ha az orvos nehéznek találja a diagnózist, akkor előírja:
- Holter monitorozás
- A szív ultrahangja dopplerográfiával.
- A szegycsont röntgenfelvétele
- CT vizsgálat
Kezelés
- A gyógyszeres kezelés trombolitikus enzimek, diuretikumok, béta-blokkolók, antikoagulánsok és egyéb gyógyszerek kinevezésével történik. A kezelés folyamata több évig tart.
- Műtéti beavatkozás. A betegeknek légzőgyakorlatok javasoltak a szívritmus kiegyenlítésére.
- Speciálisan kialakított mozgásterápiás komplexum
- Művelet. Ezt a módszert olyan esetekben alkalmazzák, amikor az összes többi módszer hatástalan. A katéteres abláció célja a sérült terület kauterizálása. A pacemakerrel végzett ablációt a szív munkájának mesterséges pacemakerre való átvitele jellemzi. A defibrillátor beültetése az aritmiás roham megszüntetésére szolgál. A labirintus típusú műtét átirányítja az aktuális impulzusokat, hogy normalizálja a szív munkáját.
- Népi receptek. Ezek természetes összetevőkből álló kompozíciók: viburnum, cickafark, kapor magvak, dió, méz stb.
mitrális billentyű prolapsus szindróma
A betegség leírása
 Patológia a szív bal kamrai billentyűjének diszfunkciója jellemzi(billentyűszövetek növekedése, myxomatózus degeneráció). Más szervekben nincsenek megsértések. A bal szelep hátsó vagy elülső csücske részt vesz a folyamatban. Néha a szegycsont csontszövetének deformációja kíséri.
Patológia a szív bal kamrai billentyűjének diszfunkciója jellemzi(billentyűszövetek növekedése, myxomatózus degeneráció). Más szervekben nincsenek megsértések. A bal szelep hátsó vagy elülső csücske részt vesz a folyamatban. Néha a szegycsont csontszövetének deformációja kíséri.
Okozhatja szívkoszorúér-betegség vagy krónikus szívreuma.
A fájdalom természete
A mellkas közepén jelentkező időszakos fájdalom jellemzi. Korai stádiumban gyakran tünetmentes, orvosi vizsgálat során derül ki. A beteg rosszul van, hőmérséklete hosszú ideig 37,5 fokra emelkedik. Az izzadás fokozódik, a migrénes rohamok reggel és este kezdődnek. Éjszaka a beteg megfulladhat, görcsösen mély lélegzetet vesz. A szív régiójában kezdődő fájdalmat a gyógyszerek nem enyhítik, szívritmuszavar kezdődik. Az orvosok észlelik a szívzörej jelenlétét.
Lokalizáció
A fájdalom a szív régiójában nyilvánul meg, a mellkas közepéig terjed.
Orvosi beavatkozás
A kezelés felírásához kardiológussal és terapeutával való konzultációra van szükség.
Diagnosztika
A diagnózishoz ultrahangot, echokardiográfiát, elektrokardiográfiát használnak.
Kezelés
- Normalizálni kell a napi rutint, aludni legalább 8 órát, ne terhelje túl a testet fizikai aktivitással
- Jól segít a pszichoterápia, az autotréning, az akupunktúra, az elektroforézis tanfolyam.
- A gerinc masszázsa
- Az orvosok béta-blokkolókat, kardiotróf szereket, nyugtatókat írnak fel
- Esetleg egy antibiotikum kúra
A nagy erek patológiái
Aorta disszekció
A betegség leírása
Az aorta boncolása veszélyes patológia ami a beteg halálát okozhatja. Az aorta falainak károsodása jellemzi, extra csatornát hoz létre.
Komplikáció lehet az edények falának kidudorodása olyan helyeken, ahol kevésbé tartósak.
A fájdalom természete
A fájdalom éles, heves, hirtelen jelentkezik, a beteg lába elzsibbadhat (általában a bal). A fájdalmat a betegek könnyezésként írják le. Ha angina pectoris esetén a fájdalom enyhül, akkor ezek kényelmetlenség folytassa mind nyugalomban, mind pozícióváltáskor.
A beteg vérnyomása meredeken emelkedik, majd a nyomás csökken, a verejtékezés erősebbé válik. A pulzus aszimmetrikus, a személy fáradtnak és gyengének érzi magát. A bőr kékes és sápadt lesz. Légszomj jelentkezik, a személy zihál és zajosan lélegzik. Néha a köteg eszméletvesztéshez és kómához vezet.
Lokalizáció
Fájni kezd a szegycsont előtt (proximális köteg), a mellkas mögötti vagy a lapocka mögötti fájdalom leggyakrabban a patológia disztális természetével nyilvánul meg.
Ahogy az aorta feldarabolódik, a fájdalom a nyakban, az állkapocsban, a lapockák között kezdődik, a hátban és az ágyékban öblít.
Orvosi beavatkozás
Sürgős érsebész kezelésre van szükség, a patológiát elsősorban csak műtéttel korrigálják.
Diagnosztika
A betegség diagnosztizálására az orvosok a következő módszereket alkalmazzák:
- A szegycsont röntgenfelvétele
- Transoesophagealis echokardiográfia
- CT angiográfia
- mágneses rezonancia angiográfia
- Vérvétel
Kezelés
Az aorta disszekció fő kezelése az sürgős kórházi kezelés intenzív osztályon és műtéten. Az orvosok fájdalomcsillapítókkal vagy kábítószerekkel megszüntetik a fájdalmat, és kihozzák a sokkos állapotból.
A beteg állapota stabilizálódik. Ritka, nem szövődményes esetekben orvosi kezelés lehetséges. Ha más kezelési módok nem hatékonyak, akkor aortabillentyű plasztikai műtéttel, protézissel, koszorúér-átültetéssel operálják a beteget.
Tüdőembólia
 A betegség leírása
A betegség leírása
A tüdő artériáinak trombus általi elzáródása gyakran a szülési tevékenység eredménye, műtétek, tüdősérülések stb. után kezdődik. A szív- és érrendszeri betegségek és az onkológia után a patológia a második helyen áll a halálozások tekintetében. A betegséget nehéz diagnosztizálni, ami ilyen magas halálozási aránnyal jár. A betegek holttestének boncolásakor a statisztikák azt mutatják, hogy a betegek felénél nem diagnosztizálták a betegséget.
A betegség időben történő kezelésével a halálozások száma 10% -ra csökken.
A fájdalom természete
Ennek a patológiának a tünetei nagyon változatosak, ami megnehezíti a diagnózist. Mindez a tüdő negatív folyamatainak fejlődési ütemétől, a betegség stádiumától és a tüdőembóliát okozó előfeltételektől függ.
A fájdalomérzet a trombus helyétől függ, például ha egy nagy artériában van, akkor a beteg csak légszomjat tapasztalhat, és semmi több, és amikor a kis erek átfedik egymást, a fájdalom éles, égő, intenzív.
Egy személynél légszomj alakul ki. Erős szívverés kezdődik, a beteg bőre elsápad, szürkül, a belek működése zavart okoz, a hasi régióban feszültség lép fel. Az aorta pulzál, szívzörej kezdődik, a nyomás csökken.
A nyak és a hasi régió vénái megtelnek vérrel, duzzadni kezdenek.
Lokalizáció
A fájdalom a mellkas közepén lokalizálódik, és a mellhártyagyulladás jeleire emlékeztet.
Orvosi beavatkozás
A kezelés érsebész beavatkozását igényli.
Diagnosztika
A diagnózishoz a következő módszereket használják:
- röntgen
- CT vizsgálat
- echokardiográfia
- A vénák ultrahang vizsgálata
- Szcintigráfia
Kezelés
- Gyógyszeres kezelés: intravénás fraxiparin, nátrium-heparin; orális warfarin;
- Vérrögök oldására szolgáló gyógyszerek, pl. sztreptokináz, urokináz, altepláz.
- Az orvosok a következő intézkedéseket alkalmazhatják: indirekt szívmasszázs, oxigénterápia, tüdő mesterséges lélegeztetése, sóoldatok bevezetése csepegtetővel.
- Művelet. Ez lehet az embólia vagy az artéria falának plakk segítségével történő eltávolítása. Gyakran szívplasztikai műtétre van szükség a jobb kamra nyújtása miatt.
- Cava szűrő felszerelése, amely lehetővé teszi a betegség megelőzését.
Légzőszervi megbetegedések
Laryngotracheitis, bronchitis
 A betegség leírása
A betegség leírása
Ez gyulladásos betegségek fertőzés következtében alakul ki, köhögéssel, hidegrázással, légúti szövődményekkel kísérve.
A fájdalom természete
A fájdalom lehet éles vagy tompa, de köhögéssel minden bizonnyal fokozódik. A beteg torokfájásra panaszkodik, a szegycsont mögött fáj, gyötrő köhögés van, melyben fájdalmat érez.
A nyak nyirokcsomói megnövekedhetnek.
Lokalizáció
A fájdalom köhögéskor a mellkas mögött kezdődik.
Orvosi beavatkozás
Ezt a betegséget gyermekorvos, pulpológus, otolaryngológus kezeli.
Diagnosztika
Az orvos a beteg vizuális vizsgálata alapján, a beteg panaszaival, hallgatás közben észleli a betegséget. Szükség esetén röntgen, számítógépes tomográfia, MRI történik.
Vérvizsgálatot, köpetkenetet végeznek. Néha biopsziát készítenek a gége nyálkahártyájáról.
Kezelés
- Gyengéd üzemmód a hangszálak számára
- Diéta savanyúság, hideg vagy meleg ételek, csípős fűszerek nélkül. Bőséges lúgos itallal kiegészítve.
- Gyógyszeres kezelés vírusellenes gyógyszerekkel (ciklofen, Ingavirin); antibiotikumok (Flemoklav, Azithromycin); antihisztaminok (Zirtek, Suprastin); gyulladáscsökkentő gyógyszerek (Paracetamol).
- Ügyeljen arra, hogy köhögés elleni gyógyszereket (Sinekod, Codelac) és köptetőt, mulokilitikit (Mukaltin, Dr. Mom) használjon.
- Homeopátiás szerek használata.
Mellhártyagyulladás
A betegség leírása
A mellhártya (a tüdőt védő membrán) gyulladása baktériumok (streptococcusok, gombák, pneumococcusok stb.), trauma, tuberkulózis, allergiás reakciók miatt.
A fájdalom természete
A fájdalom gyakran összetéveszthető a szívvel, az orvosok kizárják a szívroham EKG lehetőségét. Ha egy személy az érintett területen fekszik, a kellemetlen érzés csökken. A fájdalom jellege intenzív, a beteg lázas, nehezen lélegzik, köhögés is jelentkezik fájdalommal.
A beteg pulzusa gyakorivá válik.
Lokalizáció
A fájdalmak általában a szegycsont mögött lokalizálódnak, belégzéskor-kilégzéskor erősödnek. Atipikus formák esetén a hasba öntözés lehetséges, így néha a mellhártyagyulladás összetéveszthető a vakbélgyulladás rohamával.
Orvosi beavatkozás
A betegséget pulpológus kezeli.
Diagnosztika
- A betegség diagnosztizálásához röntgenfelvételre van szükség az áramszünet, a folyadék felhalmozódásának kimutatására.
- Folyadék szúrása a mellhártyában
- A vér biokémiája
- Pleura biopszia
- Beteg vizsgálata
- A tüdő hallgatása
- A mellkas tapintása
Kezelés
- A betegnek be kell tartania az ágynyugalmat, meleg vízzel átitatott nedves ruhával törölve.
- Gyulladás eltávolítása hormonális, antibakteriális, dekongesztáns gyógyszerek segítségével.
- Tüneti kezelés: lázcsillapítókkal a hőmérséklet csökkentése, fájdalomcsillapítókkal fájdalomcsillapítás, immunstimulánsokkal a szervezet védekezőképességének növelése.
- Fizioterápia a szegycsont melegítésével
- A mellhártya tartalmának kiszivattyúzása, ami nem szünteti meg a belső szervek összenyomódását
- Helyi kezelés: dörzsölés, borogatás, kötszer alkalmazása.
- Gyógyulás mozgásterápia, jóga, vitaminok és ásványi anyagok szedésével, helyes táplálkozással.
Rák (tüdő, hörgők, mellhártya, nyirokcsomó áttétek)
 A betegség leírása
A betegség leírása
A tüdő rosszindulatú daganata rákkeltő anyagok belélegzése, dohányzás, káros termelés okozta.
A fájdalom természete
A korai szakaszban a betegség tünetmentes, csak úgy néz ki, mint a hörghurut a krónikus stádiumban vagy az ARVI-betegség. Ezért a rákot gyakran a betegség előrehaladott stádiumában diagnosztizálják. Az onkológia központi formájával a légzési rendellenességek miatt a patológia gyorsabban nyilvánul meg.
Először is, tompa fájdalom jelentkezik a mellkasban, amely időszakosan jelentkezik; ekkor a fájdalom olyan erőssé válik, hogy az illető nem tud aludni, csak a kábítószerek enyhítik az állapotot. A köhögést gyakran véres köpet kíséri, amely vizuálisan hasonlít a rózsaszín vagy vörös zseléhez. Légszomj kezdődik.
A beteg szédül, a hőmérséklet emelkedik, fogyás következik be.
Lokalizáció
A fájdalom a mellkasban lokalizálódik a betegség fókuszának helyén, de amikor a daganat nő, a bordák területén, a közeli belső szervek régiójában kezdődhet.
Orvosi beavatkozás
A betegséget onkológus kezeli.
Diagnosztika
A rákot a következő módszerekkel diagnosztizálják:
- Röntgen két vetületben
- Fluorográfia
- Bronchoszkópia
- Mediascopy
- Nyirokcsomók, belső szervek biopsziája
Kezelés
- Műtéti beavatkozás
- A kemoterápia célja a tumorsejtek növekedésének elnyomása. Vincristine, Carboplatin, Irinotecan, Etoposide segítségével történik.
- sugárterápia tanfolyam. Alapvető módszerek: technológia (IGRT) (besugározza az érintett sejteket, korrigálja, átviszi a terhelést a szövet másik részére); brachyterápia (az olyan eszközök sejtjeinek áthelyezése, amelyek fokozzák hatásukat); "okos kés" (a kiberkés pontos hatása az érintett sejtekre).
- Hormonális korrekció
- Immun terápia
A gyomor-bél traktus betegségei
Gastrooesophagealis reflux betegség (GERD)
 A betegség leírása
A betegség leírása
A gyomor-bél traktus krónikus patológiája, amely előfordul a táplálék nyelőcsőbe történő időszakos visszafolyása miatt, a nyálkahártya későbbi károsodásával, közeli szervek (hörgő, garat, légcső).
A fájdalom természete
A beteg gyomorégésre, savanyú böfögésre panaszkodik. Gyakran fájdalom, égető érzés jelentkezik lenyeléskor és étkezés után, ritka esetekben hányás, majd csuklás következik be. A páciens szívrohamra vagy angina pectorisra emlékeztető mellkasi fájdalomra panaszkodhat.
Éjszaka a nyelőcsőbe dobás miatt a beteg köhögni kezd, csiklandozni kezd a torka, rekedtség lép fel, hörghurut vagy asztma alakulhat ki.
A tüneteket súlyosbítja a fizikai erőfeszítés, étkezés után.
Lokalizáció
Égő fájdalom, amelyet gyomorégés kísér, az epigasztrikus régióban lokalizálódik, a nyaki régióban, a vállakban öntözik. Evés után 1-2 órával kezdődik. Erősödhet szóda fogyasztása után, mozgás közben.
Orvosi beavatkozás
A diagnózishoz és a kezeléshez általános orvosi és gasztroenterológus konzultációra van szükség.
Diagnosztika
- Protonpumpa inhibitor teszt.
- Élelmiszeren belüli pH monitorozás
- Fibroesophagogastroduodenoscopia
- A nyelőcső kromoendoszkópiája.
- A belső szervek ultrahangja
- röntgen.
- Vér- és székletvizsgálatok
Kezelés
- Sebészeti beavatkozás csak szélsőséges esetekben szükséges.
- Az étrend és a speciális ajánlások betartása. A meleg ételeket kizárják az étrendből, nem lehet sok ételt enni vacsorára, enni citrusféléket, csokoládét és zsírt. Étkezés után nem lehet éles hajlításokat tenni, nem ajánlott szűk ruhát és fűzőt viselni, hogy ne emelje meg az intraabdominális nyomást.
- Elhízás esetén fogyás javasolt.
- Nem ihat görcsoldókat, prosztaglandinokat.
- Gyógyszerkúra: savkötők (Almagel), prokinetikumok (Motilium).
Nyelőcsőgyulladás
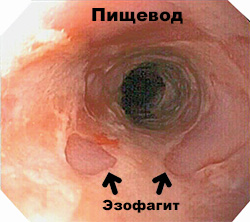 A betegség leírása
A betegség leírása
Ez egy patológia, amelyet a nyálkahártyák gyulladása jellemez. Ha a betegséget nem kezelik, akkor a szövődmények peptikus fekély, a nyelőcső perforációja lesz. Különböző típusú patológiák vannak: a betegség akut és krónikus. A nyálkahártya felületes rétegeit vagy mélyét érinti.
A nyelőcső elváltozása teljes lehet, esetenként csak a felső vagy az alsó szakaszra terjed ki a gyulladás.
A fájdalom természete
A fájdalom megnyilvánulása a gyulladásos folyamattól függ. Például hurutos formában a nyelőcső csak a hideg és meleg ételekre érzékeny. Súlyos formákban heves égő fájdalmak jelennek meg. A lenyelés is fájdalmat okoz. A beteg panaszkodik a fokozott nyálfolyásról, gyomorégésről, vérrel való hányásról. Ezután a tünetek megszűnnek, de 3 hónapon belül hegek jelennek meg a nyelőcső falán.
Lokalizáció
Fájdalom érezhető a szegycsont mögött, öntözni lehet a nyaki régióban és hátul.
Orvosi beavatkozás
A betegség kezeléséhez sebészhez és gasztroenterológushoz kell fordulni.
Diagnosztika
- röntgen
- oesophagoscopia,
- endoszkópos nyálkahártya biopszia
- Szövettani vizsgálat
- Esophagomanometria
Kezelés
- Gyógyszerek: antacidok és a famotidin csoportba tartozó gyógyszerek.
- Diéta az alkoholtartalmú italok kivételével, olyan ételek, amelyek fokozzák a gyomornedv elválasztását
- Antibiotikum kúra
- Nyugtatók és nyugtatók elutasítása
- Fizioterápia (elektroforézis, iszapterápia).
- Művelet. Rendkívül súlyos esetekben, a nyelőcső szöveteinek hegesedésével történik.
A nyelőcső idegen testei
![]() A betegség leírása
A betegség leírása
Idegen testek a nyelőcsőben ne forduljon elő olyan gyakran, de az érmék, csontok, protézisek, élelmiszerek, játékok apró alkatrészeinek bejuttatása gyors segítséget igényel. A tárgyak a nyelőcső lumenéhez képest nagy térfogata miatt elakadhatnak benne, daganatok stb.
A fájdalom természete
Ha a játékoknak nincs éles széle, akkor a szülők gyakran nem gyanítják, hogy az elveszett tárgy a nyelőcsőben ragadt. Amikor egy éles szélű test belép a nyelőcsőbe, erős nyálelválasztás figyelhető meg. Az ilyen gyerekek megtagadják az ételt, nem akarják még egyszer elfordítani a fejüket. A sima felületű testek ütése esetén a beteg köhöghet, ihat, de nem ehet sűrű ételt.
Légzési zavarok figyelhetők meg.
A beteg szomjas, vízhiány miatt fogy. Amikor egy tárgy a nyelőcső felső részében van, a gége előremozdul és szélesedik. Ha a tapintást a gége előtt végzik, akkor fájó fájdalom jelentkezik, amely azonnal eltűnik, amint az orvos eltávolítja az ujjakat. A beteg reszket, hőmérséklete lehet
Lokalizáció
A fájdalom az idegen test helye alatt alakul ki
Orvosi beavatkozás
A konzultációhoz és a diagnózishoz sebész és terapeuta segítségére lehet szükség.
Diagnosztika
- A beteg vizuális vizsgálata
- Esophagoscopy
- röntgen
- Fistulográfia
Kezelés
Az orvos fő intézkedése a tárgy eltávolítása. Ez kíméletes módon, burkolóanyagok, speciális diéta, furacillinnel történő mosás segítségével történhet.
Ha az idegen testet nem távolítják el, akkor általános vagy helyi érzéstelenítésben végzett kivonásos endoszkópiát kell végezni.
Gyomorfekély
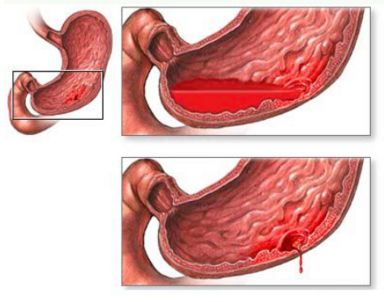 A betegség leírása
A betegség leírása
Ez egy krónikus betegség gyakori visszaesésekkel. Ezzel hibák képződnek a gyomorban a nyálkahártya alatti behatolással. A betegség során a remisszió és az exacerbáció időszakai váltják egymást.
A fájdalom természete
A patológia klinikai képe eltérő lehet, függ a beteg fájdalomküszöbétől, a betegség stádiumától, a fókusz helyétől és a személy egyéni jellemzőitől. A fájdalom jellege állandó és időszakos (éjszaka, étkezés után). A betegnél megfigyelt fájdalom húzós, tompa, heveny, stb. Erőssége is változó: a súlyostól az enyhén észrevehető fájdalomig.
A beteg evés utáni elnehezülésre, böfögésre, gyomorégésre, csökkent étvágyra és késleltetett székletürítésre panaszkodik.
Lokalizáció
Fájdalom figyelhető meg a mellkas bal oldalán, a karba vagy a háti régióba, bordákba, a hát alsó részébe, a kismedencei régióba sugárzik.
Orvosi beavatkozás
A kezeléshez sebészhez és gasztroenterológushoz kell fordulni.
Diagnosztika
A betegség azonosítása vérvizsgálat, fibroesophagogastroduodenoscopy, röntgen, pH-metria és a gyomornedv pH-értékének napi ellenőrzése segítségével történik.
Kezelés
- Antibiotikum kúra (amoxicillin, tetraciklin).
- Kezelés antiszekréciós gyógyszerekkel, amelyek semlegesítik sósav(Maalox).
- Ranitidin, Omeprazol, Sucralfate, De-nol stb.
- Antidepresszánsok és nyugtatók szedése javasolt.
- A fájdalom enyhítésére görcsoldókat használnak, például no-shpa-t.
- Írjon fel probiotikumokkal, például Lineks-kezeléssel.
Feltétlenül nézze meg a következő videót
Milyen esetben azonnal forduljon orvoshoz?
- Éles fájdalomroham esetén, különösen, ha a beteg megfullad, legyengül, szeme elsötétül.
- Ha a nitroglicerin tabletta nem csillapítja a fájdalmat
- Eszméletvesztéssel.
Elsősegély
Az elsősegélynyújtás a betegségtől függ:
- Angina pectoris esetén nitroglicerin tablettát adnak, ha nem segít, mentőt hívnak.
- Szívinfarktus esetén maximális oxigénáramlást biztosítanak a betegnek, és mentőt hívnak.
- Az osteochondrosis görcsének enyhítésére elegendő egy olyan tablettát bevenni, amely enyhíti a fájdalmat vagy a gyulladást, és helyi dörzsölést végez nem szteroid kenőccsel.
- Fekély esetén sürgősen orvosi ellátásra van szükség.
- Súlyos gyomorégés okozta fájdalom esetén a Peptobismolt kell bevenni.
- Sérülés esetén a beteget az érintett oldalra helyezik, a mellkast rögzítik. A beteg sürgős szállítása a traumatológushoz szükséges.
- A neuralgiát meleg vagy hideg borogatás enyhíti.
- Eszméletvesztéssel járó éles fájdalomroham esetén ellenőrizni kell, hogy lélegzik-e, dobog-e a szíve, szív-tüdő újraélesztést kell végezni. Úgy kell lefektetni, hogy a lábak magasabbak legyenek, mint a fej. A beteget meg kell próbálni magához hozni és orvost hívni.
A fentiekből levonva a következtetéseket, érthető, hogy a középső szegycsont fájdalma nem csak úgy jelenik meg - gyakrabban súlyos betegség tünete.
Ezért nem kell hagynia mindent a maga útján, önkezeléssel. Szükséges orvoshoz fordulni a betegség időben történő diagnosztizálásához és kezeléséhez. Ez a helyes út megelőzi az angina pectoris rohamát, szívrohamot, megszabadulni a gyomorfekélytől és más súlyos patológiáktól, amelyek mérgezik a létezést.
Kapcsolatban áll