In der Hals-Nasen-Ohrenheilkunde gelten Halserkrankungen als die am häufigsten diagnostizierten Pathologien. Dies gilt für Kinder und erwachsene Patienten. Die meisten Fälle akuter Erkrankungen werden in der Wintersaison registriert, in einigen Fällen verläuft der Prozess jedoch chronisch und die Symptome bleiben daher nahezu konstant.
Von einer chronischen Mandelentzündung spricht man, wenn es zu einem entzündlichen Prozess in den Mandeln kommt und von Zeit zu Zeit Symptome auftreten. Unter dem Einfluss einiger provozierender Faktoren kommt es zu einer Verschlimmerung der Pathologie, die mit einer Zunahme der Intensität der Symptome einhergeht.
Die Gaumenmandeln und andere Mandeln erfüllen eine Schutzfunktion, da sie lymphatische Strukturen und Teil des Immunsystems sind. Häufige Angriffe pathogener Mikroorganismen vor dem Hintergrund einer geschwächten Immunität führen zur Entwicklung einer akuten Mandelentzündung mit anschließendem Übergang in eine chronische Form.
Das Risiko, einen chronischen Krankheitsverlauf zu entwickeln, steigt mit abnehmender Widerstandskraft des Körpers nach Infektionskrankheiten (Masern, Grippe, Scharlach), bei Unterkühlung oder Verschlimmerung chronischer Erkrankungen.
Besonders häufig wird die chronische Form registriert, wenn sich die Infektion von Herden im Nasopharynx (Sinusitis) oder in der Mundhöhle (Karies) ausbreitet.
Darüber hinaus wird Chronizität bei unsachgemäßer Behandlung eines akuten Prozesses beobachtet, wenn eine unzureichende Antibiotikatherapie verordnet wird.
Die Verschreibung von Antibiotika sollte ausschließlich durch einen Arzt auf Grundlage der Ergebnisse eines Antibiogramms erfolgen.
Zu den prädisponierenden Faktoren gehören:
- Verletzung der Nasenatmung mit Polyposis, Adenoiden, Anomalien der Struktur und Krümmung des Septums;
- unzureichende Mundhygiene;
- falsch ausgewählte Halterungssysteme.
HNO-Erkrankungen des Rachens mit Läsionen der Mandeln werden eingeteilt in:
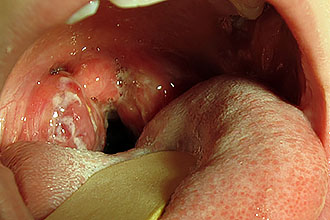
Symptomatisch chronische Erkrankungen äußern sich nicht durch ausgeprägte Anzeichen. Eine Person kann durch Schwitzen, Kratzen im Hals, das Vorhandensein eines Klumpens im Mund-Rachen-Raum, Trockenheit und einen unangenehmen Geruch gestört werden. Nach jeder Verschlimmerung der Mandelentzündung erfolgt die Besserung des Zustands äußerst langsam, begleitet von der Erhaltung des subfebrilen Zustands und des Unwohlseins.
Exazerbationen mit einfacher Form werden bis zu dreimal im Jahr und bei toxisch-allergischen Erkrankungen viel häufiger registriert und begünstigen die Bildung eines paratonsillären Abszesses und die Ausbreitung der Entzündung auf benachbarte gesunde Gewebe (Laryngitis). Der Patient klagt über subfebrile Hyperthermie und ständige Schwäche.
Bei einer chronischen Erkrankung des Rachens werden die Mandeln zum Infektionsherd, von dem aus sich Mikroben im ganzen Körper ausbreiten. Folglich:
- verminderte Immunabwehr;
- Kollagenosen werden festgestellt (Dermatomyositis, Periarteritis, Lupus, Sklerodermie);
- es entwickeln sich Hautkrankheiten (Ekzeme, Dermatitis, Psoriasis);
- Nervenenden sind betroffen (Ischias);
- es entwickeln sich Autoimmunprozesse (Vaskulitis, thrombozytopenische Purpura);
Die Diagnose einer Halskrankheit umfasst die Erhebung anamnestischer Informationen (), eine Untersuchung durch einen HNO-Arzt und zusätzliche Untersuchungen.
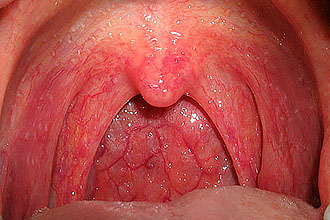
Bei der Pharyngoskopie, bei der der Rachen untersucht wird, äußert sich die Krankheit in einer Rötung der Schleimhaut, einer Verdickung und einer Schwellung der Bögen. Bei Kindern kommt es häufig zu einer Gewebelockerung der Mandeln. In den Lücken sammelt sich eitriger Ausfluss mit unangenehmem Geruch. Die Palpation der regionalen Lymphknoten zeigt eine Lymphadenitis (Vergrößerung, Schwellung, Schmerzen der Lymphknoten).
Unter den Erkrankungen der oberen Atemwege gilt die Pharyngitis als die häufigste. Zuvor endete der akute Prozess mit einer Genesung und führte nicht zu Komplikationen. Heutzutage wenden sich Patienten mit chronischen Erkrankungen zunehmend an den HNO-Arzt. In diesem Fall ist der Kehlkopf einer längeren Exposition gegenüber einem Infektionserreger ausgesetzt, was die Aufrechterhaltung einer Entzündung prädisponiert.
Bei Verdacht auf eine Halserkrankung kann das chronische Stadium verschiedene Formen annehmen:
- katarrhalisch, das durch ein unausgesprochenes Krankheitsbild gekennzeichnet ist;
- hypertrophisch, was durch das Wachstum der Schleimhaut und der Leisten gekennzeichnet ist;
- atrophisch, wenn eine Atrophie der Schleimhaut der Rachenhinterwand auftritt, die deren Funktion erheblich beeinträchtigt.
Manchmal liegt eine Mischform vor, bei der einige Teile des Kehlkopfes hypertrophiert sind, während andere eine Atrophie erlitten haben, die sich in verschwommenen Symptomen äußert.
Zu den Ursachen, die die Chronizität des pathologischen Prozesses hervorrufen, gehören virale Krankheitserreger (Parainfluenza, Adenoviren, Rhinoviren), die lange Zeit in der Schleimhaut verbleiben. Bei häufigen infektiösen Läsionen ist die Immunabwehr so geschwächt, dass sie einer Infektion mit Streptokokken oder Staphylokokken nicht widerstehen kann.
Dadurch kann bereits die geringste Unterkühlung oder kalte Getränke eine Verschlimmerung der Krankheit hervorrufen. Die Krankheit wird chronisch vor dem Hintergrund von:
Es ist erwähnenswert, dass bei der gastroösophagealen Refluxkrankheit eine chronische Entzündung möglich ist, wenn Nahrung weggeworfen wird und die Schleimhaut reizt.
Es gibt eine konsistente Veränderung der Schleimhaut, die von katarrhalischen Symptomen bis hin zu Atrophie reicht.
Die katarrhalische Form wird häufig bei Rauchern sowie bei negativer Wirkung beruflicher Faktoren beobachtet. Bei der Vermehrung von Mikroben und der Freisetzung giftiger Substanzen kommt es zu Schwellungen und Rötungen des Gewebes. Auf der Oberfläche kann sich ein Plaque aus abgestorbenen Zellen und pathogenen Mikroorganismen bilden.
In Zukunft kommt es zu großen Schleimansammlungen auf der Schleimhaut, die nur schwer abgehustet werden können. Das Granulosa-Stadium gilt hinsichtlich der Ausbreitung der Infektion als das gefährlichste.
| Stufen | Symptome | Bild mit Pharyngoskopie |
|---|---|---|
| katarrhalisch | Unwohlsein, Trockenheit, Kitzeln, Juckreiz im Oropharynx, Schmerzen beim Schlucken, Klumpengefühl | Nicht ausgeprägte Hyperämie der Rachenhinterwand, leichte Verdickung, Schwellung der Schleimhaut, Vorhandensein von dickem Schleim, der bei Exazerbation flüssiger wird. In manchen Fällen kommt es zu einer Ödembildung und Hyperämie der Zunge und des Zungenbogens. |
| Granulosa | Erbrechen, Brennen, starker Husten. | An den Wänden sind rote Knötchen (Körner) sichtbar, in den Mandeln treten Pfropfen auf, der Trigeminusnerv wird durch körnige Ansammlungen gereizt und auch die Follikel nehmen zu. |
| Hypertrophisch | Unwohlsein, Kloßgefühl, Schluckbeschwerden, aus dem Nasopharynx tropfender Schleim, häufiger trockener Husten, unangenehmer Geruch. | An den ödematösen, hyperämischen Wänden befindet sich eitriger Schleim, die Wände des Kehlkopfes, die Seitenkämme des Bogens sind verdichtet. Eitrige Sekrete können Krusten bilden, und die Körnchen nehmen allmählich zu, was einen Übergang in das atrophische Stadium provoziert. |
| atrophisch | Trockenheit, Schweißbildung im Oropharynx, Klumpengefühl, Krustenbildung, Husten, Schmerzen beim Schlucken. | Sklerotische Veränderungen der Schleimhaut und Submukosa der Rachenwand und der lymphatischen Strukturen. Es sammelt sich dicker Schleim mit eitrigem Anteil an und bildet dichte Krusten. Die Wände werden dünner, blasser, lackiert, wodurch zerbrechliche Gefäße sichtbar werden. |
Im hypertrophen Stadium wird eine Gewebeverdickung beobachtet. Bei einer Atrophie der Schleimhaut bilden sich Krusten, die beim Husten freigesetzt werden können. Auch die Lymphknoten sind vergrößert und schmerzen beim Abtasten.
Die Krankheit bei Kindern verläuft in katarrhalischer Form, ohne dass es zu klinischen Symptomen kommt, ohne dass es zu einer Verschlimmerung kommt.
Bei Erwachsenen äußert sich die Krankheit:
- unausgesprochener Schweiß;
- viskose Sekrete von geringem Volumen;
- das Vorhandensein eines Knotens im Oropharynx;
- Übelkeit, Erbrechen beim Husten;
- Trockenheit, Reizung der Schleimhaut beim Einatmen kalter Luft;
- seltener Husten;
- regionale Lymphadenitis;
- verstärkte Manifestationen am Morgen.
Komplikationen stellen die Ausbreitung der Entzündung auf die umliegenden Organe mit der Entwicklung einer Tracheitis, Bronchitis oder Mittelohrentzündung dar. Bei Erwachsenen besteht die Gefahr eines Übergangs der katarrhalischen Form in eine hypertrophe und atrophische Form, wodurch die Funktion des Rachens gestört wird. Eine gleichzeitige Schädigung der Eustachischen Röhre führt zu einer Verschlechterung der Hörfunktion.
Die Diagnose erfolgt durch Analyse anamnestischer Informationen, Pharyngoskopie, Laryngoskopie und Laboruntersuchungen (Bluttest, Abstriche).
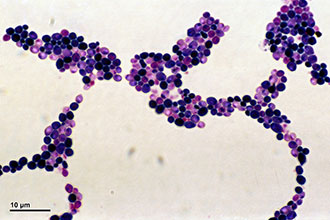 Die durch eine Pilzinfektion verursachte Bildung eines Entzündungsherdes wird als Pharyngomykose bezeichnet. IN In letzter Zeit HNO-Ärzte stellen das Wachstum einer Pilzinfektion des Oropharynx fest. In den meisten Fällen geht die Pharyngomykose mit Stomatitis, Gingivitis oder Cheilitis einher.
Die durch eine Pilzinfektion verursachte Bildung eines Entzündungsherdes wird als Pharyngomykose bezeichnet. IN In letzter Zeit HNO-Ärzte stellen das Wachstum einer Pilzinfektion des Oropharynx fest. In den meisten Fällen geht die Pharyngomykose mit Stomatitis, Gingivitis oder Cheilitis einher.
Es ist zu beachten, dass eine Pilzinfektion viel schwerwiegender ist als eine bakterielle Entzündung und weniger therapiefähig ist. Die Ursache für die Entstehung der Krankheit kann sein:
- Hefepilze Candida, die Soor, Candidiasis der Haut und der Genitalien verursachen;
- Schimmelpilze (5 %).
Die Aktivierung und Reproduktion einer Pilzinfektion wird vor dem Hintergrund einer Immunschwäche bei HIV, häufigen Erkältungen, Tuberkulose oder einer schweren Begleiterkrankung (Hypothyreose, Diabetes) festgestellt. Darüber hinaus sollte ein falscher Verlauf einer Antibiotikatherapie, der über die empfohlenen Dosierungen und Dauer hinausgeht, auf prädisponierende Faktoren zurückgeführt werden. Auch die Pharyngomykose wird durch den längeren Einsatz von Hormonen, Chemotherapeutika und herausnehmbarem Zahnersatz gefördert.
Es gibt verschiedene Formen der Krankheit:
- pseudomembranös, mit einem weißen Belag auf der Oberfläche des Oropharynx;
- erythematös, gekennzeichnet durch hyperämische Bereiche mit glatter, lackierter Schleimhautoberfläche;
- hyperplastisch – manifestiert sich durch die Bildung weißlicher Plaques, die sich nur schwer von der Schleimhaut trennen lassen und eine blutende Wunde hinterlassen;
- erosiv-ulzerativ, wenn die Ulzeration nur die Oberflächenschichten betrifft.
Sympathisch äußert sich die Krankheit durch unangenehme Empfindungen in Form von Schweiß, Brennen, Trockenheit und Kitzeln im Oropharynx. Der Schmerz ist nicht sehr ausgeprägt und nimmt mit der Nahrungsaufnahme, insbesondere von Gurken und Gewürzen, zu.
Schmerzen können in den Ohr- und Nackenbereich ausstrahlen. Außerdem werden Lymphadenitis und eine Verschlechterung des Allgemeinzustandes (Fieber, starkes Unwohlsein, Kopfschmerz, Schwindel) beobachtet.
Der chronische Verlauf der Pharyngomykose ist durch Exazerbationen mehr als zehnmal im Jahr gekennzeichnet. Die Chronisierung trägt zur unsachgemäßen Behandlung des akuten Stadiums bei. Darüber hinaus besteht die Gefahr eines Rachen-, Paratonsillarabszesses und einer Pilzsepsis, die zur Entstehung von Infektionsherden in den inneren Organen führt.
Bei der Diagnose ist es wichtig, die anamnestischen Daten (vorherige Behandlung mit antibakteriellen, hormonellen, immunsuppressiven Medikamenten) im Detail zu studieren.
Bei der Pharyngoskopie werden Ödeme und Filme auf der Schleimhaut sichtbar. Pilzinfektionen sind an den Mandeln und der hinteren Rachenwand lokalisiert und können sich möglicherweise auf die Zunge, den Kehlkopf und die Speiseröhre ausbreiten. Bei Befall mit Candida-Pilzen haben die Plaques einen weißlichen Farbton, einen geronnenen Charakter und lassen sich leicht von der Oberfläche entfernen. Schleimige und gleichzeitig hyperämische Bereiche mit Ulzerationen.
Wurden Schimmelpilze zur Ursache einer Pharyngomykose, lassen sich gelbliche Beläge nur schwer entfernen und hinterlassen eine blutende Oberfläche. Differenzialdiagnostisch ist die Pathologie von der Diphtherie abzugrenzen. Außerdem zeigt die Pharyngoskopie eine ungleichmäßige Rötung der Schleimhaut, eine Verdickung der Leisten vor dem Hintergrund atrophischer Veränderungen und es werden Gefäße sichtbar gemacht.
Als entscheidend für die Diagnose gilt die Laboranalyse (Mikroskopie und Kulturmethode). Die Untersuchung von Abstrichen ermöglicht es, den Pilzursprung der Krankheit zu bestätigen und die Empfindlichkeit pathogener Mikroorganismen gegenüber Arzneimitteln festzustellen.
Unter den gutartigen Neubildungen mit Lokalisation im Rachen sind Adenome, Fibrome, Papillome, zystische Formationen, Lipome und Teratome hervorzuheben. Prädisponierende Faktoren sind Rauchen, Alkoholmissbrauch, Staubinhalation, mangelnde Hygiene sowie chronische infektiöse und entzündliche Erkrankungen des Oropharynx und Nasopharynx.
Von den klinischen Symptomen ist zu beachten:
Die Diagnose wird anhand der klinischen Symptome und der Untersuchung des Oropharynx während der Pharyngoskopie gestellt. Zur Beurteilung der Prävalenz des Onkoprozesses werden Rhinoskopie, Otoskopie, Radiographie, Computer- und Magnetresonanztomographie verschrieben. Um die Zellzusammensetzung des Tumors zu bestimmen, wird eine Biopsie durchgeführt.
Die Differenzialdiagnose erfolgt zwischen bösartigen Tumoren, Sklerom und Morbus Hodgkin.
Kehlkopfkrebs
Je nach zellulärer Zusammensetzung werden bösartige Tumoren in Karzinome, Lymphoepitheliome, Zytoblastome und Retikuzytome unterschieden. Tumoren zeichnen sich durch schnelles Wachstum und Metastasierung aus, wenn sich in entfernten Organen bösartige Herde bilden.
Die Schwierigkeiten bei der Früherkennung pathologischer Neubildungen im Rachenbereich sind auf das Fehlen klinischer Anzeichen im Anfangsstadium zurückzuführen.
Mit fortschreitender Erkrankung äußert sich die Erkrankung durch ein Fremdkörpergefühl im Oropharynx, Würgen, Schluckbeschwerden und Schmerzen. Auch Taubheitsgefühle in einigen Teilen des Rachenraums sind möglich.
Zusätzlich zu den lokalen Symptomen werden allgemeine Manifestationen beobachtet. Dazu gehören Kopfschmerz, starkes Unwohlsein, verminderter Appetit, Gewichtsverlust, Müdigkeit und blasse Haut. Wenn sich der bösartige Prozess ausbreitet Blutgefäße Blutungen sind möglich. Auch das Hörvermögen kann nachlassen – mit einer Schädigung der Eustachischen Röhre, die zur Entstehung einer chronischen Mittelohrentzündung führt.
Die Niederlage des Nasopharynx prädisponiert für das Auftreten eines entzündlichen Prozesses in den Nasennebenhöhlen (Sinusitis). Wenn der Tumor durch feste Nahrung verletzt wird oder in den Stadien 3 und 4 zerfällt, steigt die Gefahr einer Geruchsbelästigung und Blut im Speichel.
Die Diagnose umfasst die Analyse anamnestischer Daten, körperliche Untersuchung, Pharyngoskopie und histologische Analyse. Zur Erkennung von Metastasen werden Röntgen-, Endoskopie- und Ultraschalltechniken sowie Computer- und Magnetresonanztomographie verschrieben.
Welche Erkrankungen des Rachens es gibt, haben wir analysiert. Abschließend ist zu beachten, dass die richtige Behandlung eines akuten pathologischen Prozesses die Entwicklung eines chronischen Krankheitsverlaufs verhindert.
Wir wissen also, dass eine Krankheit ein besonderer vorübergehender Zustand des Organismus ist, in dem der Organismus von einem stabilen (gesunden) Funktionszustand in einen anderen (krankhaften) Zustand übergeht, der für ihn nicht charakteristisch ist. Der durch die Krankheit aus dem „Gleichgewicht“ geratene Organismus investiert Anstrengungen (und damit Vitalität, Energie), um in seinen ursprünglichen (gesunden) Zustand zurückzukehren. Wenn die Lebenskraft nicht ausreicht, um die Körperarbeit vollständig in ihren früheren (gesunden) stabilen Zustand zurückzuführen, stabilisiert der Körper seine Arbeit in einem Zwischenzustand zwischen Krankheit und Gesundheit. Dieser „mittlere“ Zustand wird als „träge“ oder „chronische“ Krankheit bezeichnet.
Eine chronische Krankheit zeichnet sich dadurch aus, dass das im Körper verbleibende Krankheitserregerprinzip danach strebt, sich in ihm zu festigen und zu entwickeln, und der Körper wiederum danach strebt, in seinen ursprünglichen, gesunden Zustand zurückzukehren. Sowohl im ersten als auch im zweiten Fall muss der Organismus seine Lebenskraft aufwenden und sich an die „Welt am Rande des Krieges“ anpassen. Dies führt dazu, dass einige Kompensationsmechanismen aktiviert werden und der Körper eines chronisch kranken Menschen in einem mehr oder weniger erträglichen Zustand verbleibt, solange genügend Lebensenergie vorhanden ist, um sie aufrechtzuerhalten. Sobald der Körper die Kompensationsmechanismen, die die Krankheit eindämmen, nicht aufrechterhält, kommt es zu einer erneuten Verschlimmerung der Krankheit und er „gewinnt“ sich „zusätzlichen Lebensraum“. Der Organismus wiederum kämpft mit der Bildung neuer Kompensationsmechanismen und wendet einen noch größeren Teil seiner Vitalität auf deren Aufrechterhaltung auf.
Durch die Umverteilung der Lebenskraft „schaltet“ der Körper eine Reihe sekundärer biologischer Funktionen aus, um das Überleben des Organismus zu gewährleisten. Zunächst wird die energetisch verschwenderischste Funktion, die sexuelle, ausgeschaltet: Der allgemeine Tonus des Körpers nimmt ab, es entwickeln sich frühe Alters- und damit verbundene Krankheiten und die Lebenserwartung sinkt stark.
Auf der Grundlage des Vorstehenden wird die Heilungsarbeit zur Wiederherstellung des Körpers schrittweise erfolgen. Durch energiesparende Mittel und Techniken beginnt sich zunächst das Vitalitätsniveau zu erholen, wodurch der Körper von einem Ausgleichsniveau auf ein anderes übergeht, bis zum letzten – wirklich gesund. Der Übergang von einer Kompensationsstufe zur anderen wird durch akute Zustände gekennzeichnet sein – Verschlimmerungen der entsprechenden chronischen Erkrankungen, die schließlich verschwinden. Jeder Mensch kann jede chronische Krankheit nur dann vollständig loswerden, wenn er eine Reihe von Verschlimmerungen dieser Krankheiten durchmacht.
Nach jeder solchen Exazerbation verfügen Sie über eine zuvor verlorene Funktion. Zuerst kommt die Vitalität, dann verschwinden die Zeichen vorzeitiger Alterung und dann wird die sexuelle Funktion wiederhergestellt.
Lassen Sie uns nun darüber sprechen, wie uns Hunger im Kampf gegen chronische Krankheiten hilft.
Jeder chronisch kranke Mensch leidet an einer Kombination chronischer Krankheiten unterschiedlichen Profils. Die Anwendung einer Methode des Heilfastens ermöglicht eine stabile Heilung des gesamten Komplexes chronischer Krankheiten. Dies liegt daran, dass das Fasten in erster Linie qualitativ und quantitativ die Funktion des wichtigsten menschlichen Systems – des immunogenetischen Apparats – wiederherstellt, die Barrieren von Zellen, Organen und Systemen stärkt, das Blutdepot (Mikrozirkulationsbett) wiederbelebt und, was nicht weniger wichtig ist, für eine lange Lebensdauer sorgt. Langzeitbehandlung und Prophylaxe. Auswirkungen auf den Körper. Der Mann werde einer „großen Überholung“ unterzogen. Wenn die „Tiefe“ der Wirkung des Fastens die „Wurzeln“ von Krankheiten in der Feldform eines Menschen zerstört, dann verlassen einige Krankheiten den menschlichen Körper früher und für immer. Wenn es klein ist, können Krankheiten aufgrund eines bösartigen Lebensstils irgendwann wieder auftreten. Es hängt alles vom Ablauf des Prozesses ab und in mehr von der Beharrlichkeit des Patienten selbst, eine stabile therapeutische Wirkung zu erzielen. Voraussetzung für eine solche Beharrlichkeit ist die jährliche Wiederholung prophylaktischer Fastenkuren und gegebenenfalls eine Fastenserie (fraktioniert) über mehrere Jahre hintereinander, um eine endgültige Heilung zu erreichen. Es gibt viele anschauliche Beispiele dafür, wie scheinbar dem Untergang geweihte Patienten, die beharrlich lange Fastenkuren wiederholten, nach einigen Jahren zu praktisch gesunden Menschen wurden.
Chronische Erkrankungen verringern vor allem die Aufnahme von Kohlendioxid durch die Zellen. Die konventionelle Behandlung führt nicht zu einer Normalisierung dieses Hauptindikators. Am Ende sind die kompensatorisch-adaptiven Mechanismen eines Menschen erschöpft, sowohl mit als auch ohne konventionelle Heilmethoden.
Die Symptome oder eine Reihe von Symptomen (Syndrome) chronischer Krankheiten allein stellen mehr oder weniger eine relative Kompensation für den Krankheitsprozess dar. Beispielsweise aktiviert die Temperaturreaktion des Körpers das Immunsystem (Abwehrreaktion des Körpers) gegen pathogene Mikroben, Viren. Das Schmerzsyndrom verstärkt die analgetische Wirkung im Körper, indem es die sogenannten Opiatrezeptoren aktiviert, die innere Betäubungsmittel freisetzen, und so weiter.
Die rechtzeitige Anwendung des Fastens kann die Wiederherstellung der Prozesse der Kohlendioxidaufnahme durch die Zellen sicherstellen.
Am meisten wichtiges Merkmal Fasten bei chronischen Krankheiten ist die schnelle Beseitigung von Abfallstoffen, die schnelle Befreiung des Körpers von angesammelten Giftstoffen – den Ursachen von Krankheiten – und die weitere richtige Lebensführung trägt zur Wiederherstellung von Energie und Gesundheit bei.
Es ist ein Fehler anzunehmen, dass ein Fasten, selbst ein langes Fasten, den Körper vollständig von angesammelten Giftstoffen reinigen kann. Im Körper sammeln sich Giftstoffe an lange Jahre, können mehrere Tage oder Wochen lang nicht sofort gelöscht werden. Bei Krankheiten wie Arthritis, großen Entzündungen und Tumoren sind drei oder mehr Fastenzyklen erforderlich, um jeweils individuell eine messbare Verbesserung zu erzielen.
Bei Entzündungen der Atemwege, des Verdauungstrakts und der Urogenitalkanäle sowie aller anderen Organe mit Schleimhaut reicht ein 20-30-tägiges Fasten für eine vollständige Heilung. Also Ohrenentzündungen, Bindehautentzündung, Gastritis, Kolitis, Darmvolvulus – all dies wird durch langes Fasten geheilt. Nur in relativ wenigen Fällen sind zwei Kurse erforderlich. Auch Heuschnupfen und Asthma werden durch Fasten geheilt.
Beobachtungen der Ergebnisse des Fastens in vielen tausend Fällen und seit mehr als 130 Jahren haben gezeigt, dass, wenn während des Fastens die Hauptlast der „Arbeit“ von den Verdauungsorganen entfernt wird, die gesamte freigesetzte Lebensenergie des Körpers in die Reinigung des Körpers gelenkt wird Körper von angesammelten Giftstoffen. Mit Hilfe seiner eigenen Lebenskraft kann der Körper nach der Beseitigung der toxischen Belastung Kraft, Gesundheit und Energie wiederherstellen.
Die perniziöse Anämie verschwindet während einer zweiwöchigen Fastenzeit schnell. In dieser Zeit erhöht sich die Zahl der Blutkügelchen um etwa das Fünfhunderttausendfache. In all diesen Fällen kommt es zu einer Autointoxikation aus dem Dickdarm, die das Blut verunreinigt und die Funktion der blutbildenden Organe beeinträchtigt. Eine ähnliche septische Kontamination scheint bei Krebserkrankungen aufzutreten und führt ebenfalls zu Anämie.
Insbesondere bei Übergewicht können Diabetiker sicher und erfolgreich fasten. Wenn ihnen jedoch über einen längeren Zeitraum Insulin gespritzt wurde, sollten sie unter Aufsicht eines Spezialisten fasten. Kann bei chronischer Nephritis mit großem Nutzen verhungern. Wichtiger als das Fasten ist in diesen und ähnlichen Krankheitsfällen die Korrektur der allgemeinen Lebensführung. Wir müssen diesen kranken Menschen beibringen, wie und was sie essen sollen, und sie dazu bringen, an ihren bösartigen Geschmacksgewohnheiten zu arbeiten. Sie können ihre Gesundheit wiedererlangen und sich allmählich verbessern, wenn alle Gewohnheiten, die sie schwächen, aufgegeben werden und die Person die Gesetze der richtigen Ernährung befolgt.
Bei der Genesung und anschließenden Ernährung chronisch kranker Patienten ist Folgendes zu beachten. Die empfohlene „ausgewogene Ernährung“, einschließlich der gleichzeitigen Einnahme von Milch- und Fleischprodukten, die am stärksten mit Allergenproteinen gesättigt sind, verschlimmert insbesondere den Proteinantagonismus. Verdauungssystem Bei einer solchen Ernährung sind sie nicht in der Lage, vollständig auf die von menschlichen Zellen aufgenommenen ursprünglichen Aminosäuren zu reagieren und alle Proteinstrukturen abzubauen. Mit der Radioimmunmethode wurde nachgewiesen, dass bei einer solchen Ernährung Proteinmoleküle über den Magen-Darm-Trakt in die Blutbahn gelangen, die erst dann vom Gewebe aufgenommen werden, wenn eine allergische Antigen-Antikörper-Reaktion auftritt.
Diese Reaktion entzieht dem Körper viel Energie. Es wird auch für die Begleichung der Folgen dieser Reaktion aufgewendet. Sogar für gesunde Menschen Solche Lebensmittel sind belastend. Und bei chronischen Patienten verschlimmern sich allergische Reaktionen, gefolgt von einer stärkeren schädigenden Wirkung auf die Wände der Blutgefäße. Daher müssen sie eine separate Diät einhalten, bei der natürliche und frische Lebensmittel vorherrschen. Dieses Lebensmittel wurde bereits zuvor beschrieben.
Die homöopathische Lehre über Krankheiten unterscheidet sich deutlich von der klassischen. Für jeden homöopathischen Arzt ist es von entscheidender Bedeutung, Veränderungen im Zustand des Patienten während der Therapie zu beheben.
Klassifizierung von Krankheiten
Krankheiten können bedingt in akute und chronische unterteilt werden. Tatsächlich unterscheiden sie sich in ihrer Entstehung, Prognose und Behandlungsmethode. Außerdem werden sowohl akute als auch chronische Krankheiten in feste (gleiche Symptome und Dynamik) und nicht behobene (individuelle Symptome) unterteilt, wodurch sie sich hinsichtlich der Behandlung unterscheiden. chronische Krankheit können vom Körper nicht überwunden werden, sie verstärken sich nur im Laufe des menschlichen Lebens. Hahnemann unterteilte sie in drei chronische Hauptkrankheiten, drei Miasmen: Psora (juckendes Miasma), Sykose (Gonorrhoe) und Syphilis (Magengeschwür).
Akute Erkrankungen
Hahnemann beschreibt eine akute Krankheit als einen schnellen Prozess, der entweder in relativ kurzer Zeit geheilt werden muss oder zum Tod führt.
Akute Erkrankungen sind Infektionen mit bestimmten Erregern, die entweder eine lebenslange Immunität hervorrufen (z. B. Röteln) oder wiederkehren können (z. B. Scharlach). Dazu gehören Epidemien, Infektionen (beobachtet bei niedrigem Lebensstandard aufgrund mangelnder Ernährung), Traumata und akute psychische Reaktionen auf Stress.
Akute Erkrankungen können in der Homöopathie nicht chronisch werden, wie in der allopathischen Medizin allgemein angenommen wird. Wenn die Krankheit chronisch wird oder erneut auftritt, bedeutet dies, dass die Krankheit von Anfang an chronisch war. Und akute Kinderkrankheiten können Aufschluss darüber geben, an welchen chronischen Erkrankungen der Patient gerade aktiv ist.
- Akute Erkrankungen behoben
Fixierte akute Erkrankungen sind epidemische Erkrankungen mit ähnlichen Symptomen und Verlauf. Zunächst wurden die für solche Krankheiten charakteristischen Symptome gesammelt und analysiert, wodurch die in ihrer Wirkung am ähnlichsten wirkenden Medikamente ausgewählt wurden. Unter diesen Medikamenten wird im Einzelfall eines ausgewählt, das je nach individueller Ausprägung für einen bestimmten Patienten mit einer solchen Erkrankung geeignet ist. Zu den festen akuten Erkrankungen gehören: Röteln, Scharlach, Windpocken, Masern, virale oder bakterielle Infektionskrankheiten.
Es ist erwähnenswert, dass bei akuten chirurgischen Erkrankungen und Verletzungen die homöopathische Therapie zweitrangig ist. In erster Linie ist es notwendig, die Blutung zu stoppen, die Wunde zu verbinden usw.
- Nicht erfasste akute Erkrankungen
Unheilbare akute Erkrankungen zeichnen sich durch individuelle Symptome aus. In solchen Fällen ist es notwendig zu verstehen, ob ein Eingriff wirklich notwendig ist oder der Körper alleine damit zurechtkommt. Die Wahl eines homöopathischen Mittels wird durch eine Kombination charakteristischer akuter Symptome sowie der Krankheitsursache bestimmt. Die Wahl eines homöopathischen Mittels wird durch eine Kombination charakteristischer akuter Symptome oder einer Ursache bestimmt. Wenn eine chronische Erkrankung mit einem homöopathischen Mittel behandelt wurde, bevor akute Symptome auftraten, muss mit dem Eingreifen etwas gewartet werden, da es sich hierbei um eine Verschlimmerung oder Manifestation eines alten Symptoms handeln kann.
- Diagnose und Therapie akuter Erkrankungen
Zu den akuten Erkrankungen zählen beispielsweise Zustände wie ein deutlicher Temperaturanstieg, Kinderkrankheiten, Epidemien, Gastroenteritis. Bei einem einfachen Krankheitsverlauf ist bei akuten Erkrankungen in der Regel kein Eingriff erforderlich, bei einem komplizierten Krankheitsverlauf ist jedoch der Einsatz des Arzneimittels so schnell wie möglich erforderlich. Meistens ist eine Einzeldosis eines homöopathischen Mittels erforderlich. Gleichzeitig muss gleich zu Beginn direkt nach der Einnahme des Mittels eine leichte Verschlechterung abgewartet werden. Im Falle einer offensichtlichen Besserung, jedoch ohne endgültige Genesung, muss der Patient eine zweite Dosis des Arzneimittels einnehmen. Bei einer Symptomveränderung unterliegen die manifesten Symptome einer Analyse und neuen Repertorisierung. Das neu verschriebene Medikament wird den Heilungsprozess weiter vorantreiben. Wenn sich der Zustand erheblich verschlechtert, sollte man nicht warten, sondern eine Repertorisierung durchführen und ein neues Mittel auswählen. Außerdem kann es nach der Einnahme eines Arzneimittels, das für den akuten Zustand des Patienten charakteristisch ist, erforderlich sein, ein Konstitutionsmittel einzunehmen, um die Restsymptome der akuten Erkrankung zu lindern.
In der klassischen Medizin bezeichnet der Begriff der chronischen Erkrankung eine Erkrankung, die länger als drei Monate andauert oder mehr als drei- bis viermal wiederkehrt. So kann eine akute Erkrankung chronisch werden. In der Homöopathie ist dies jedoch unmöglich, da jede Krankheit zunächst entweder akut oder chronisch verläuft. Das Maximum, das passieren kann, ist, wenn der homöopathische Arzt die Krankheit als akut behandelt, sie aber im Wesentlichen chronisch ist.
Ein Zeichen einer chronischen Krankheit ist in der Homöopathie die Unfähigkeit des Körpers, sich selbst zu heilen, und daher schreitet die Krankheit allmählich voran und führt zum Tod. Chronische Erkrankungen äußern sich durch anhaltende Symptome oder einen schubartigen Verlauf, der äußerlich einer akuten Erkrankung ähnelt. Chronische Krankheiten sind oft erblich bedingt und zeigen sich von Geburt an oder ein Leben lang mit Symptomen. Auch chronische Krankheiten können erworben werden. Erworbene chronische Krankheiten unterscheiden sich von angeborenen durch die charakteristischen Stadien ihres Verlaufs. Bei angeborenen chronischen Erkrankungen gibt es keine Stadien im Verlauf.
Hahnemann beschrieb drei chronische Krankheiten – Psora (juckendes Miasma), Sykose (Gonorrhoe-Miasma) und Syphilis (Schanker-Miasma). Allen J. fügte dieser Liste eine weitere chronisch erworbene Krankheit hinzu, die Pseudopsora (Tuberkulin-Miasma) genannt wird. Laborde und Rich fügten der Liste auch das Krebs-Miasma hinzu.
Bei einer chronischen Erkrankung ist eine ausführliche Anamnese äußerst wichtig, um diese Erkrankung von den sichtbaren Manifestationen einer akuten Erkrankung abzugrenzen, die Ursache zu verstehen und den Erreger zu erkennen. Außerdem, sehr wichtig haben in diesem Fall die Konstitution des Patienten, seine Biographie und Familiengeschichte.
Chronische Krankheiten behoben
Bei chronischen Erkrankungen gab Hahnemann ähnliche Empfehlungen wie bei fixierten akuten Erkrankungen.
Nicht behobene chronische Krankheiten
Chronische Krankheiten, die chronisch geworden sind, werden nach dem Schlagrecht genauso behandelt wie nicht behobene akute Krankheiten.
Überlegen Sie, was akute, chronische und tödliche Krankheiten sind. akute Krankheit
Unter einer akuten Erkrankung versteht man eine plötzliche Veränderung des Wohlbefindens oder Gesundheitszustandes, wie sie beispielsweise bei einem Herzinfarkt, einer Nierenkolik oder nach einer Katastrophe auftritt. Der Mensch hat Schmerzen, Verwirrung durch Fremde gewöhnliches Leben Krankenhausalltag und Angst vor den möglichen Folgen von Krankheit oder Tod.
Schwere akute Erkrankungen lösen in stärkerem Maße Angst aus als länger andauernde Erkrankungen. Auf eine solche Krankheit reagieren Menschen zunächst wie auf Naturkatastrophen. Sie verlieren die Beherrschung, können nicht verstehen, was mit ihnen passiert, bleiben manchmal fassungslos, wie es bei einem Schock der Fall ist, und weigern sich stunden- oder sogar tagelang, an ihre Krankheit zu denken. Es ist sehr wichtig, in dieser Zeit Verständnis und Unterstützung von Verwandten und Freunden zu zeigen.
Wenn ein Mensch beginnt, vollständig zu verstehen, dass er krank ist, nimmt seine Angst ab, er wird Depressionen und Gefühle der Unsicherheit los. Dies sollte als positives Zeichen gewertet werden, gefolgt von einer Verbesserung. Je sichtbarer die Fortschritte sind, desto mehr Vertrauen hat der Patient zum Arzt, was wiederum die Genesung beschleunigt.
Nicht jede Krankheit, die als akut gilt, endet mit einer Genesung. Einige von ihnen werden chronisch oder die ersten Anzeichen der Krankheit, die als akut bezeichnet werden, können Monate, Jahre oder sogar ein Leben lang anhalten.
chronische Krankheit
Die Kategorie chronisch umfasst alle Leiden, die anhaltende negative Folgen haben. Sie sind möglicherweise behandelbar, werden aber in der Regel nicht geheilt. Einige chronische Erkrankungen, darunter Arteriosklerose, Arthritis, Asthma und Multiple Sklerose, können normalerweise nicht geheilt werden.
Bei vielen chronischen Krankheiten kommt es über Monate oder Jahre zu keinem Krankheitsschub. Patienten sollten sich des Fortschreitens ihrer Krankheit bewusst sein und auf ihre finanzielle Sicherheit achten. Einige von ihnen leiden unter einem Verlust der Selbstachtung und der Erkenntnis, dass ihre Lebenserwartung aufgrund einer Krankheit wahrscheinlich verkürzt wird.
Der langwierige Verlauf einer chronischen Erkrankung trägt dazu bei, dass sich Patienten an ihre Erkrankung gewöhnen. Manche Menschen sind trotz aller Einschränkungen, die eine chronische Krankheit in ihr Leben mit sich bringt, gut angepasst. Chronische Erkrankungen mit immer stärker werdenden Schmerzen und Schwierigkeiten bei der Bewältigung einfachster Aufgaben können jedoch dazu führen, dass Sie sich hoffnungslos fühlen. Dass die Krankheit trotz aller Bemühungen nicht vollständig bekämpft werden kann, führt zu Gereiztheit und aggressivem Verhalten gegenüber Ärzten, Lebenspartnern, Kindern oder Arbeitskollegen. Manche verlieren plötzlich das Vertrauen zu Ärzten oder beginnen an „Wunderheilungen“ zu glauben. Auch Familienmitglieder und Angehörige, die über die Krankheit informiert sind, können die Energie des Patienten manchmal in die falsche Richtung lenken.
Kurzfristige, aber wiederkehrende depressive Zustände kommen bei chronischen Erkrankungen häufig vor, insbesondere wenn die Patienten unter Hilflosigkeitsgefühlen leiden und zunehmend auf Unterstützung von außen angewiesen sind. Depressive Störungen infolge somatischer Erkrankungen erfordern eine Therapie, die psychologische Beratung, Psychotherapie, medikamentöse Therapie oder eine Kombination der oben genannten Behandlungen kombiniert.
Tödliche Krankheiten
Manche Krankheiten führen in mehr oder weniger ferner Zukunft unweigerlich zum Tod. Ziel der Behandlung ist in solchen Fällen nicht die Heilung, sondern die Lebensverlängerung oder die Linderung des Leidens.
Solche Patienten erinnern an chronisch Kranke, die aufgrund der schweren Schwere der Erkrankung gezwungen sind, die kurze Restlebensdauer kritisch zu bewerten. In diesem Fall reagiert jeder auf seine Weise. Einige lehnen beispielsweise eine medizinische Behandlung vollständig ab und argumentieren, dass sie aufgrund der Unmöglichkeit einer Heilung keinen Grund hätten, sich einer Behandlung zu unterziehen; andere sind mit jeder Therapie einverstanden.
In den verbleibenden Lebensmonaten oder -wochen konzentrieren sich viele Menschen im Endstadium der Krankheit darauf, ihre Angelegenheiten zu regeln und möglichst viele nahe Verwandte zurückzulassen. weniger Probleme. Manche widmen den Rest ihres Lebens der Hilfe für andere mit ähnlichen Krankheiten.
Stress an innere Organe während der Schwangerschaft nimmt es um ein Vielfaches zu. Deshalb verschlimmern sich in diesem Lebensabschnitt alte Krankheiten und es treten sogar neue Krankheiten auf.
Chronische oder extragenitale Pathologie – das sind die Krankheiten, an denen eine Frau vor der Schwangerschaft seit ihrer Kindheit oder Jugend, also über einen längeren Zeitraum, litt. Jede chronische Krankheit beeinflusst auf die eine oder andere Weise den Verlauf der Schwangerschaft, und eine Schwangerschaft wiederum beeinflusst die Krankheit. Wenn eine Frau mit einer chronischen Krankheit daher ein gesundes Baby ertragen und zur Welt bringen möchte, ist es notwendig, eine Schwangerschaft zu planen im Voraus.
Die Aufgabe des die Schwangerschaft beobachtenden Arztes besteht darin, eine Verschlimmerung der Erkrankung bei der werdenden Mutter zu verhindern, deren negative Auswirkungen auf den Fötus und den Schwangerschaftsverlauf zu minimieren und möglichen Komplikationen vorzubeugen.
Chronische Gastritis
Chronische Gastritis ist eine Erkrankung, die durch entzündliche Veränderungen der Magenschleimhaut und eine beeinträchtigte Produktion von Magensäure verursacht wird Salzsäure. Eine chronische Gastritis während der Schwangerschaft weist keine spezifischen Symptome auf, das Krankheitsbild der Erkrankung ist sehr vielfältig. In den meisten Fällen sind die Symptome der Krankheit Schmerzen im Oberbauch, Übelkeit, Erbrechen, Aufstoßen und Stuhlverstimmung. Prädisponierende Faktoren einer chronischen Gastritis sind: Stress, Mangelernährung („Snacks“, Nahrung „Trockenfutter“), Aufnahme minderwertiger Nahrungsmittel, Getränke, Rauchen.
Bei 75 % der Frauen, die an einer chronischen Gastritis leiden, verschlimmert sich die Erkrankung während der Schwangerschaft. Oftmals entwickelt sich eine frühe Toxikose, die sich in Übelkeit und Erbrechen äußert, die oft bis zu 14–17 Wochen anhält und schwierig sein kann. Eine chronische Gastritis ist keine Kontraindikation für eine Schwangerschaft. Trotz der Tatsache, dass eine Frau während der Verschlimmerung der Krankheit Beschwerden und eine erhebliche Verschlechterung des Wohlbefindens verspürt, hat die chronische Gastritis keinen Einfluss auf den Zeitpunkt und die Art der Entbindung sowie auf die Entwicklung des Fötus.
Zu den Maßnahmen zur Vorbeugung einer chronischen Gastritis in der Schwangerschaft sollte in erster Linie die Ernährung gehören. Die Ernährung bei Gastritis sollte fraktioniert erfolgen – 5-6 mal täglich. Empfohlene Milch-, Schleim- oder Milchsuppen aus Getreide, weichgekochte Eier, Fleisch- oder Fischfrikadellen, Quenelles, Butter, Hüttenkäse, Kefir, Gemüseeintopf, frisches Obst und Gemüse. Wenn sich der Zustand verbessert, wird die Ernährung erweitert, aber auch nach der Umstellung auf eine normale Ernährung sollten Patienten von der Ernährung mit geräuchertem Fleisch und scharfen Gewürzen ausgeschlossen werden.
Begrenzen Sie Salz und Kohlenhydrate. Es ist notwendig, den Lebensstil zu normalisieren, was die Beseitigung von Stressfaktoren (negative Emotionen, nervöse Überlastung, körperliche Überlastung usw.) beinhaltet. Ausreichende Ruhe und ausreichend Schlaf sind unerlässlich.
Bei einer Verschlimmerung der Erkrankung wird Bettruhe verordnet. Die medikamentöse Behandlung von Gastritis während der Schwangerschaft hat ihre eigenen Besonderheiten. Frauen mit normalem oder erhöhtem Säuregehalt des Magensaftes wird die Verwendung von Bikarbonat-Mineralwässern empfohlen: Borjomi, Smirnovskaya. Bei chronischer Gastritis mit niedrigem Säuregehalt ist es vorzuziehen, das Wasser aus salzalkalischen Quellen zu verwenden – Essentuki Nr. 4 und Nr. 17. Um den Mangel an Salzsäure und dem Verdauungsenzym Pepsin auszugleichen, werden Magensaft, Pepsidil, Panzinorm in der vom Arzt verordneten Dosierung eingenommen. Zur Schmerzlinderung werden krampflösende Medikamente (PAPAVERIN, NO-SHPA) eingesetzt. Es wird empfohlen, B-Vitamine (B1, B6, B12) einzunehmen – sie sind Bestandteil von Multivitaminkomplexen für Schwangere.
Die medikamentöse Behandlung von Gastritis während der Schwangerschaft hat ihre eigenen Besonderheiten. Die Beseitigung einer bakteriellen Infektion, die während der Schwangerschaft eine Gastritis verursacht, wird nicht durchgeführt, da die wichtigsten zu diesem Zweck verwendeten Medikamente (DE-NOL, TETRACYCLIN) kontraindiziert sind.
Bei Erosionen der Magen- und Zwölffingerdarmschleimhaut werden traditionell Medikamente wie ALMAGEL, PHOSFALUGEL eingesetzt. Ihre Verwendung ist auf die Tatsache zurückzuführen, dass es durch die aggressive Wirkung von Salzsäure und Pepsin auf die Schleimhaut zu einer Erosion der Magen- und Zwölffingerdarmschleimhaut mit einer Schwächung ihrer Schutzmechanismen kommt. Diese Medikamente bedecken die Magenschleimhaut und schützen sie. Während der Schwangerschaft wird jedoch nicht empfohlen, diese Mittel länger als 3 Tage zu verschreiben. Sie enthalten Aluminiumverbindungen, die bei Verzehr großer Mengen für den Fötus giftig sein können. Es ist besser, diese Medikamente durch aluminiumfreie Produkte wie RENNIE, GASTROPHARM zu ersetzen.
Auch bei dem Antiemetikum CERUKAL ist Vorsicht geboten. Bei unkontrollierter Anwendung kann es zu einem vorzeitigen Schwangerschaftsabbruch und Störungen in der Entwicklung der Nebennieren und der Hypophyse des Fötus kommen.
Magengeschwür
Magen- und Zwölffingerdarmgeschwür ist eine chronische, zyklisch auftretende Erkrankung mit Exazerbationsperioden, bei der sich ein Defekt in der Magen- oder Zwölffingerdarmschleimhaut bildet (d. h. die Integrität der Schleimhaut wird verletzt). Die Hauptsymptome einer Magengeschwürerkrankung sind: Schmerzen in der Magengrube, die in die retrosternale Region ausstrahlen und linke Hand, erinnert an das Herz. Gekennzeichnet durch das Auftreten von Schmerzen einige Zeit nach dem Essen: 20–60 Minuten bei Magengeschwüren, 2–3 Stunden bei Zwölffingerdarmgeschwüren, Aufstoßen, Übelkeit, Verstopfung, Blähungen, Gewichtsverlust.
Im menschlichen Magen sind ständig chemisch aktive Substanzen vorhanden: Salzsäure und das Enzym Pepsin. Der Magen wird durch speziellen Schleim vor ihnen geschützt, und wenn dieser nicht ausreicht, wird die Schleimhaut geschädigt. Eine der Ursachen für Schleimhautschäden ist das Vorhandensein des Bakteriums Helicobacter pylori.
Eine Schwangerschaft wirkt sich in der Regel günstig auf den Verlauf einer Magengeschwürerkrankung aus. Dies wird durch Veränderungen der sekretorischen (Abnahme des Säuregehalts, erhöhte Schleimbildung) und motorischen Funktionen des Magens sowie eine erhöhte Blutversorgung erleichtert. Wichtig ist auch der hohe Spiegel an Sexualhormonen, da diese die Intensität der Regenerationsprozesse im Gewebe der Verdauungsorgane erhöhen und deren Blutversorgung verbessern. Komplikationen eines Magengeschwürs (Blutung, Perforation des Geschwürs) während der Schwangerschaft sind selten. Sie können vor der Geburt, während der Geburt und in der frühen Zeit nach der Geburt auftreten. Daher müssen Frauen, die an Magengeschwüren leiden, 2-3 Wochen vor der Geburt und unmittelbar nach der Geburt vorbeugende Behandlungskurse durchführen.
Das Spektrum der medikamentösen Behandlung während der Schwangerschaft ist begrenzt, eine große Rolle kommt der Behandlung und den diätetischen Maßnahmen zu. Es wird empfohlen, die körperliche Aktivität einzuschränken, Halbbettruhe (gleichzeitig darf eine Frau im Haus herumlaufen, sich selbst bedienen, es ist jedoch wünschenswert, 15 bis 18 Stunden am Tag im Bett zu liegen), fraktionierte 5- 6 Mahlzeiten am Tag. Sie sollten versuchen, Lebensmittel zu meiden, die die Produktion von Salzsäure anregen (Kaffee, Schokolade, Zitrusfrüchte und Säfte daraus, kohlensäurehaltige Getränke, Tomaten, hartgekochte Eier, saure Beeren, frisches Brot, frittierte, scharfe und eingelegte Gerichte, Gewürze). . Es wird empfohlen, auf gekochtes Gemüse, Fleisch, Fisch und Geflügel umzusteigen. Zu den Nahrungsmitteln, die gegen Sodbrennen helfen, gehören Milch, Karottensaft, Weizentoast, Samen, Haferflocken auf Wasserbasis, Bananen und frische Gurken. Mineralwasser zur Neutralisierung der erhöhten Säuremenge muss ohne Gas getrunken werden.
Gelingt es nicht, die Krankheit mit Hilfe einer Diät zu bewältigen, können säureneutralisierende Mittel Linderung bringen. Es ist wichtig zu bedenken, dass viele Medikamente während der Schwangerschaft kontraindiziert sind und nur ein Arzt ein sicheres Medikament verschreiben kann.
Eine Eliminierung einer Helicobacter-pylori-Infektion während der Schwangerschaft wird nicht durchgeführt, da die Verwendung der zu diesem Zweck verwendeten Arzneimittel unerwünscht ist: DE-NOL und TETRACYCLIN. Schwangere sollten auch keine H2-Blocker (RANITIDINE, FAMOTIDINE, CIMETIDINE) einnehmen; Protonenpumpenhemmer (Omeprazol, Rabeprazol). Zu den Arzneimitteln, die zur Anwendung bei Exazerbationen von Magengeschwüren bei schwangeren Frauen empfohlen werden, gehören die sogenannten Antazida, also Arzneimittel, die den Säuregehalt des Mageninhalts reduzieren und die Schleimhaut schützen. Zu dieser Gruppe gehören beispielsweise RENNIE, GASTROPHARM. MAALOX und ALMAGEL sollten mit Vorsicht angewendet werden.
Leber erkrankung
Hepatitis ist eine Leberentzündung, die am häufigsten durch Hepatitisviren (A, B, C, D, E usw.) verursacht wird. Krankheitssymptome können Schweregefühl im rechten Hypochondrium, Übelkeit, Erbrechen, Gelbsucht, Schwäche usw. sein. Normalerweise sind akute Formen der Krankheit die Ursache für schwere Schwangerschaftskomplikationen. Beispielsweise kann eine akute Hepatitis auf dem Höhepunkt der Erkrankung mit schwerer Vergiftung (hohes Fieber, Schüttelfrost, schwerer Allgemeinzustand) bei Schwangeren zu einer Fehl- oder Frühgeburt führen.
Bei den meisten Patienten mit chronischer Hepatitis B oder C hat eine Schwangerschaft keinen Einfluss auf den Krankheitsverlauf und stellt kein Risiko für die Mutter dar. Der Verlauf einer chronischen Virushepatitis bei Schwangeren ist in der Regel durch geringe Aktivität und seltene Exazerbationen gekennzeichnet. Eine Schwangerschaft und die Geburt eines gesunden Kindes sind durchaus möglich, es gibt jedoch eine Reihe von Bedingungen. Hepatitis kann die Ursache für strukturelle Veränderungen in der Plazenta sein, die zu Sauerstoffmangel führen und die Entwicklung des Fötus verlangsamen.
Glücklicherweise hat keines der Hepatitisviren eine fruchtschädigende Wirkung; verursacht keine Missbildungen beim Fötus. Die Übertragung einer Infektion auf den Fötus ist bei durch Blut übertragener Hepatitis (B, C, D und G) üblich. Meistens infizieren sich Kinder während der Geburt, daher wird einer Frau mit Hepatitis häufig ein Kaiserschnitt empfohlen. Eine spezifische antivirale Behandlung von Hepatitis mit INTERFERON und RIBAVIRIN während der Schwangerschaft ist strengstens verboten. Dies ist auf die Tatsache zurückzuführen, dass RIBAVIRIN teratogene Eigenschaften hat und die Wirkung von INTERFERONS auf die Entwicklung des Fötus nicht untersucht wurde. Während der Schwangerschaft werden solchen Frauen sichere Hepatoprotektoren (ESSENTIALE, HOFITOL, CARSIL) verschrieben, die eine schützende Wirkung auf die Leber haben. Besonderes Augenmerk wird auf eine spezielle Diät gelegt, die bei Hepatitis mit Gemüse und Obst angereichert wird, starke Stimulanzien der Magen- und Bauchspeicheldrüsensekretion, frittierte Lebensmittel und cholesterinreiche Lebensmittel sind von der Ernährung ausgeschlossen.
Die Geburt gebärender Frauen mit Virushepatitis wird in spezialisierten Entbindungskliniken oder Fachabteilungen von Entbindungskliniken unter strikter Einhaltung antiepidemiologischer Maßnahmen durchgeführt.
Entzündung der Gallenblase
Cholezystitis ist eine Entzündung der Gallenblase. Bei einer Cholezystitis macht sich eine Frau Sorgen über Schmerzen oder ein Schweregefühl im rechten Hypochondrium. Der Schmerz wird durch eine Verletzung der Diät verschlimmert und kann von einem Gefühl von Bitterkeit im Mund, Übelkeit, Aufstoßen, Sodbrennen und Blähungen begleitet sein.
Während der Schwangerschaft entspannt Progesteron alle glatten Muskelorgane (die Hauptwirkung dieses Hormons ist die Entspannung der Gebärmuttermuskulatur), was zu einer unzureichenden, trägen Entleerung der Gallenblase und einer Stagnation der Galle darin führt.
Wenn Steine drin sind Gallenblase Eine schwangere Frau kann eine Leberkolik (Gallenkolik) entwickeln. Es geht mit starken Schmerzen im rechten Hypochondrium einher, die in die rechte Schulter, das Schulterblatt und den Nacken ausstrahlen. Der Schmerz wird von Übelkeit, Erbrechen, Bitterkeit im Mund, Sodbrennen und Blähungen begleitet. Der Angriff dauert 15-40 Minuten bis 12 Stunden. Normalerweise entwickeln sich Koliken spät abends oder nachts, meist nach Fehlern in der Ernährung, aufgrund von Erfahrungen, wackeligem Fahren.
Eine Schwangerschaft verschlimmert häufig den Verlauf von Cholezystitis und Cholelithiasis. Bei der Hälfte der werdenden Mütter, die an dieser Krankheit leiden, kommt es zu einer Verschlimmerung der Krankheit, die meisten davon im dritten Trimester. Eine chronische Cholezystitis wiederum beeinflusst den Schwangerschaftsverlauf. Oft werden quälende Übelkeit und Toxikose beobachtet, die sich durch Erbrechen äußern, etwas seltener - Speichelfluss. Darüber hinaus verzögert sich die frühe Toxikose bis zur 16.–20. und manchmal bis zur 28.–29. Schwangerschaftswoche.
Grundlage der Behandlung von Erkrankungen der Leber und der Gallenblase ist die Diättherapie.
Die Verwendung von feuerfesten Fetten, groben Lebensmitteln ist begrenzt, Gewürze, Gurken, Marinaden, frittierte Lebensmittel und geräuchertes Fleisch sind ausgeschlossen. Die Nahrungsaufnahme erfolgt in Teilportionen mindestens 5-6 mal täglich. Es ist sinnvoll, Mineralwasser (Essentuki Nr. 4 und Nr. 17, Smirnovskaya, Narzan), Hüttenkäse, Proteinomelett (nur aus Eiweiß hergestellt) und Kabeljau in die Ernährung aufzunehmen.
Bei akuten Schmerzen im rechten Hypochondrium können Sie NO-SHPU, PAPAVERIN einnehmen. Wenn die Schmerzen nicht innerhalb einer Stunde nachlassen, sollte die Frau für intensivere Behandlungsmaßnahmen einen Arzt aufsuchen (Rettungsteam rufen). Im Notfall während der Schwangerschaft kann eine chirurgische Behandlung durchgeführt werden – Cholezystektomie (Entfernung der Gallenblase).
Um die Funktion der Leber und der Gallenwege während der Schwangerschaft zu korrigieren, werden Medikamente eingesetzt, die die Gallenausscheidung beschleunigen. Bevorzugt werden Produkte pflanzlichen oder tierischen Ursprungs (HOLOSAS, URSOFALC, HOLIVER, ICMORTAL EXTRACT, MAISSTREIFEN). Synthetische Drogen (NIKODIN, ZIKVALON, OXYFENAMID) müssen ersetzt werden. Wenn eine Infektion vorliegt, werden Antibiotika verschrieben. Bei der Auswahl sollte die Dauer der Schwangerschaft berücksichtigt werden (im ersten Trimester werden ANTIBIOTIKA DER PENICILLIN-REIHE und im II. und III. Trimester Gruppen von CEPHALOSPORRINen verwendet).
Chronische Pankreatitis
Bei der chronischen Pankreatitis handelt es sich um eine chronische Entzündung der Bauchspeicheldrüse. Symptome einer Pankreatitis sind: Gürtelschmerzen vom linken Hypochondrium bis zur Wirbelsäule, Übelkeit, Durchfall, Gewichtsverlust. Unsystematische, unregelmäßige Ernährung, der Verzehr scharfer und fetthaltiger Speisen, Alkohol, Medikamente, insbesondere in Kombination mit einem Mangel an Proteinen und Vitaminen, sind Faktoren, die zur Entstehung einer chronischen Pankreatitis beitragen. Eine Verschlimmerung der chronischen Pankreatitis tritt bei etwa 1/3 schwangeren Frauen auf und geht oft mit der Entwicklung einer frühen Toxikose einher, und das Erbrechen hält oft bis zur 16.–17. Schwangerschaftswoche an. Eine chronische Pankreatitis hat keinen wesentlichen Einfluss auf den Verlauf der zweiten Schwangerschaftshälfte und deren Ausgang. Eine Schwangerschaft hat keinen Einfluss auf den Verlauf einer chronischen Pankreatitis. Bei einer stabilen Remission der Krankheit ist eine Schwangerschaft mit chronischer Pankreatitis zulässig, sofern keine schwere Pankreasfunktionsstörung und Komplikationen vorliegen. Die Ernährung ist das wichtigste Glied in der komplexen Therapie der chronischen Form der Krankheit.
Im Allgemeinen ähnelt die Ernährung der bei Lebererkrankungen. Die Mahlzeiten sollten 5-6 Mal am Tag in kleinen Portionen fraktioniert eingenommen werden. Ausgenommen sind Alkohol, Marinaden, frittierte, fettige und scharfe Speisen sowie starke Brühen, die eine deutlich stimulierende Wirkung auf die Bauchspeicheldrüse haben. Das Essen sollte warm sein, da kalte Speisen die Schmerzen verstärken. In den ersten 1-3 Tagen der Verschlimmerung der chronischen Pankreatitis wird vollständiges Fasten verordnet. Von den Arzneimitteln sind krampflösende (NO-ShPA, PAPAVERIN), schmerzstillende und antienzymatische Arzneimittel zur Inaktivierung von Pankreasenzymen (APROTININ oder PANTRIPIN) indiziert – sie werden intravenös verabreicht.
Bei schweren Exazerbationen sind Antibiotika indiziert. Während der Remissionsphase der Krankheit werden METIONIN, Präparate mit PANKREAS-ENZYMEN, POLYVITAMINEN, ASCORBINSÄURE und PENTOXIL verschrieben. Die Anwendung von Protonenpumpenblockern (Omeprazol) oder H2-Blockern während der Schwangerschaft ist unerwünscht.
Bei erstmaligem Auftreten einer akuten Pankreatitis nach bis zu 12 Wochen kann aufgrund des ernsten Zustands der werdenden Mutter ein Schwangerschaftsabbruch angezeigt sein. Im chronischen Verlauf erfolgt die Entbindung während einer Voll- oder Frühschwangerschaft durch den natürlichen Geburtskanal unter Einsatz einer Epiduralanästhesie (während die Frau bei Bewusstsein bleibt, erfolgt die Anästhesie durch Einbringen von Substanzen in den Spinalkanal der Wirbelsäule). Aufgrund des hohen Risikos infektiöser Komplikationen wird ein Kaiserschnitt nur in Ausnahmefällen und nach absoluter geburtshilflicher Indikation durchgeführt.
Die Artikel könnten Sie interessieren






