बीमारियों के बारे में होम्योपैथिक शिक्षण शास्त्रीय से काफी अलग है। प्रत्येक होम्योपैथिक चिकित्सक के लिए, चिकित्सा के दौरान रोगी की स्थिति में परिवर्तन को ठीक करना निर्णायक महत्व रखता है।
रोगों का वर्गीकरण
रोगों को सशर्त रूप से तीव्र और जीर्ण में विभाजित किया जा सकता है। वास्तव में, वे अपनी उत्पत्ति, निदान और उपचार की विधि में भिन्न होते हैं। साथ ही, तीव्र और पुरानी दोनों बीमारियों को निश्चित (समान लक्षण और गतिकी) और गैर-निश्चित (व्यक्तिगत लक्षण) में विभाजित किया जाता है, जो उन्हें उपचार के मामले में अलग बनाता है। दीर्घकालीन रोगों को शरीर से दूर नहीं किया जा सकता है, वे केवल व्यक्ति के जीवन के दौरान बढ़ते हैं। हैनिमैन ने उन्हें तीन मुख्य जीर्ण रोगों में विभाजित किया, तीन मियाज्म: सोरा (खुजली वाला मियाज्म), साइकोसिस (सूजाक) और सिफलिस (पेप्टिक अल्सर)।
रूढ़िवादी उपचार
इसके अलावा, चिकित्सा स्थिति वाले लोगों में अवसाद का विकास प्रतिकूल शारीरिक परिणामों और अक्षमता में उल्लेखनीय वृद्धि से जुड़ा हुआ है। सेरेब्रोवास्कुलर अतालता के बाद अवसाद से पीड़ित रोगियों में मृत्यु का खतरा बढ़ गया है और उपायों पर काफी कम प्रभाव पाया गया है रोजमर्रा की जिंदगी. हृदय रोग का क्लिनिकल कोर्स भी अवसाद से प्रभावित होता है, और 10 में से 9 अध्ययनों में अवसादग्रस्त रोगियों में हृदय संबंधी मृत्यु दर में वृद्धि पाई गई।
तीव्र रोग
हैनीमैन एक तीव्र बीमारी का वर्णन एक तीव्र प्रक्रिया के रूप में करते हैं जिसे या तो अपेक्षाकृत कम समय में ठीक किया जाना है या मृत्यु हो जाती है।
तीव्र बीमारियाँ विशिष्ट रोगजनकों के संक्रमण हैं जो या तो जीवन के लिए स्थायी प्रतिरक्षा का कारण बनते हैं (जैसे, रूबेला) या आवर्ती होने में सक्षम होते हैं (जैसे, स्कार्लेट ज्वर)। इनमें महामारी, संक्रमण (पोषण की कमी के कारण निम्न जीवन स्तर के साथ देखा गया), आघात और तनाव के लिए तीव्र मानसिक प्रतिक्रियाएँ शामिल हैं।
पुरानी बीमारी और अवसाद: लक्षण क्या हैं?
यह स्पष्ट नहीं है कि किस हद तक अवसाद का पता लगाने और उपचार से ऐसे मामलों में परिणाम में सुधार हो सकता है। निदान की प्रक्रिया अक्सर जटिल होती है, जैसा कि उपचार है। एंटीडिप्रेसेंट रोगी की स्थिति को बढ़ा सकते हैं, ड्रग इंटरैक्शन की संभावना है, और बिगड़ा हुआ गुर्दे, यकृत, या गैस्ट्रोइंटेस्टाइनल फ़ंक्शन की उपस्थिति दवा चयापचय को बदल सकती है। इस प्रकार, एंटीडिप्रेसेंट चुनते समय जोखिमों और लाभों का सावधानीपूर्वक मूल्यांकन आवश्यक है। हालांकि, एंटीडिप्रेसेंट उन लोगों में प्रभावी होते हैं जो चिकित्सकीय रूप से बीमार हैं, और एंटीडिप्रेसेंट को बिना साइड इफेक्ट के 80% कैंसर रोगियों द्वारा सहन किया जाता है।
होम्योपैथी में तीव्र रोग पुराने नहीं हो सकते, जैसा कि एलोपैथिक चिकित्सा में आमतौर पर माना जाता है। यदि रोग पुराना हो जाता है या बार-बार होता है, तो इसका मतलब है कि रोग शुरू से ही पुराना था। और तीव्र बचपन की बीमारियाँ संकेत कर सकती हैं कि रोगी वर्तमान में कौन सी पुरानी बीमारियाँ सक्रिय है।
पुरानी बीमारी मानसिक बीमारी पर आरोपित
पुरानी स्थितियों वाले रोगियों में अवसाद के इष्टतम प्रबंधन में संज्ञानात्मक और सहायक मनोचिकित्सा के संयोजन का उपयोग भी शामिल है जिसमें दुःख और हानि के बारे में जागरूकता शामिल है जो रोग प्रक्रिया के परिणाम हैं। पहले से मौजूद मानसिक बीमारी वाले मरीजों में पुरानी बीमारी का विकास उनके लक्षणों को बढ़ा सकता है और उनके कामकाज में गिरावट का कारण बन सकता है। पुरानी मानसिक स्थिति वाले रोगियों में रोग निदान में देरी हो सकती है क्योंकि ये रोगी अपने लक्षणों को प्राथमिकता नहीं दे सकते हैं या उनमें अपने लक्षणों की रिपोर्ट करने की क्षमता की कमी हो सकती है।
- निश्चित तीव्र बीमारियाँ
निश्चित तीव्र रोग समान लक्षणों और पाठ्यक्रम के साथ महामारी संबंधी रोग हैं। प्रारंभ में, ऐसी बीमारियों के लक्षण एकत्र किए गए और उनका विश्लेषण किया गया, जिसके परिणामस्वरूप उनके कार्यों में सबसे समान दवाओं का चयन किया गया। इन दवाओं में, प्रत्येक व्यक्तिगत मामले में, एक का चयन किया जाता है जो व्यक्तिगत अभिव्यक्तियों के अनुसार इस तरह की बीमारी वाले किसी विशेष रोगी के लिए उपयुक्त होता है। निश्चित तीव्र रोगों में शामिल हैं: रूबेला, स्कार्लेट ज्वर, चिकन पॉक्स, खसरा, वायरल या बैक्टीरियल संक्रामक रोग।
आंतरिक अंगों के पुराने और जीर्ण रोग
ऐसे रोगियों के उपचार को स्वीकार या अस्वीकार करने की क्षमता पर विचार करते समय नैतिक मुद्दे उत्पन्न हो सकते हैं। मनोचिकित्सक रोगियों को उनके सामने आने वाली चिकित्सा समस्याओं को समझने में मदद करने और सूचित निर्णय लेने की उनकी क्षमता का आकलन करने में महत्वपूर्ण भूमिका निभाते हैं।
शारीरिक परिणाम मानसिक बिमारीअपने अधिकार में ध्यान देने योग्य हैं। प्रमुख अवसाद के एक प्रकरण के बाद, अन्य चिकित्सा कारकों को नियंत्रित करने पर मायोकार्डियल इन्फ्रक्शन का जोखिम 4-5 गुना बढ़ जाता है। महिलाओं में अवसाद हड्डियों के घनत्व में कमी के साथ जुड़ा हुआ है। इस प्रकार, अवसादग्रस्तता प्रकरण विकास में योगदान कर सकते हैं चिकित्सा दशाएंजो जीर्ण हैं।
यह कहने योग्य है कि तीव्र सर्जिकल रोगों और चोटों के मामले में, होम्योपैथिक चिकित्सा द्वितीयक है। मुख्य रूप से रक्तस्राव को रोकना, घाव को पट्टी करना आदि आवश्यक है।
- अघोषित तीव्र बीमारियाँ
अनिर्धारित तीव्र रोगों की विशेषता व्यक्तिगत लक्षणों से होती है। ऐसे मामलों में, यह समझना जरूरी है कि हस्तक्षेप वास्तव में जरूरी है या शरीर स्वयं ही सामना कर सकता है। एक होम्योपैथिक उपाय का विकल्प विशिष्ट तीव्र लक्षणों के संयोजन के साथ-साथ रोग के कारण से निर्धारित होता है। एक होम्योपैथिक उपाय का चुनाव विशिष्ट तीव्र लक्षणों या एक कारण के संयोजन द्वारा निर्धारित किया जाता है। यदि तीव्र लक्षणों की शुरुआत से पहले एक पुरानी बीमारी का होम्योपैथिक उपचार के साथ इलाज किया गया था, तो कार्रवाई करने से पहले थोड़ा इंतजार करना आवश्यक है, क्योंकि यह कुछ पुराने लक्षणों का तेज या प्रकट हो सकता है।
भावनात्मक शिथिलता की अभिव्यक्ति के रूप में शारीरिक लक्षण
पहले से स्थिर रोगी में नए लक्षणों का विकास यह संकेत दे सकता है कि रोगी भावनात्मक रूप से व्यथित है। स्थापित बीमारी का बढ़ना, जैसे कि मिर्गी के रोगी में छद्म महामारी का विकास, समायोजन की कठिनाइयों, अवसाद या मुश्किल का संकेत दे सकता है। सामाजिक समस्याएंया रिश्ते की समस्या। तथाकथित सोमाटोफॉर्म विकारों के प्रमुख लक्षण हैं शारीरिक शिकायतें, शारीरिक बीमारी का अत्यधिक डर, या चिकित्सा या शल्य चिकित्सा उपचार के लिए अत्यधिक और अनुचित इच्छा।
- तीव्र रोगों का निदान और चिकित्सा
तीव्र रोगों में ऐसी स्थितियाँ शामिल हैं, उदाहरण के लिए, तापमान में उल्लेखनीय वृद्धि, बचपन की बीमारियाँ, महामारी, आंत्रशोथ। रोग के एक सरल पाठ्यक्रम के साथ, एक नियम के रूप में, तीव्र स्थितियों में हस्तक्षेप की आवश्यकता नहीं होती है, लेकिन रोग के एक जटिल पाठ्यक्रम के मामले में, जितनी जल्दी हो सके दवा के उपयोग की आवश्यकता होती है। सबसे अधिक बार, होम्योपैथिक उपचार की एक खुराक की आवश्यकता होती है। उसी समय, उपाय करने के तुरंत बाद शुरुआत में ही थोड़ी गिरावट का इंतजार किया जाना चाहिए। एक स्पष्ट सुधार के मामले में, लेकिन अंतिम वसूली के बिना, रोगी को दवा की दूसरी खुराक लेने की आवश्यकता होती है। लक्षणों में बदलाव के साथ, प्रकट लक्षण विश्लेषण और नए प्रदर्शनों के अधीन हैं। नई निर्धारित दवा उपचार प्रक्रिया को और आगे बढ़ाएगी। यदि हालत काफी खराब हो जाती है, तो किसी को इंतजार नहीं करना चाहिए, एक नए उपाय को दोहराना और चुनना आवश्यक है। इसके अलावा, एक दवा लेने के बाद जो रोगी की तीव्र स्थिति की विशेषता है, तीव्र बीमारी के अवशिष्ट लक्षणों को समतल करने के लिए उसे एक संवैधानिक उपाय करने की आवश्यकता हो सकती है।
सामान्य चिकित्सा पद्धति में उनकी आवृत्ति के बावजूद, ये समस्याएं चिकित्सकों के लिए सबसे चुनौतीपूर्ण हो सकती हैं, और चिकित्सक इन विकारों वाले रोगियों को सबसे चुनौतीपूर्ण में से एक बताते हैं। चिकित्सक द्वारा प्रभावी संचार विधियों का उपयोग पुरानी रुग्णता और विकलांगता के जोखिम को कम कर सकता है।
पुरानी बीमारियों वाले मरीज़ चिंता और व्यावसायिकता की अपर्याप्तता की भावनाओं को उत्तेजित कर सकते हैं; वे चिकित्सक के लिए एक भावनात्मक बोझ भी बन सकते हैं, जो रोगियों और उनके परिवारों द्वारा अनुभव की गई संचयी पीड़ा और हानि के अधीन है। इन भावनाओं का मुकाबला करना संतुष्टि हो सकती है जो रोगियों द्वारा व्यक्त की गई निरंतर और अटूट देखभाल और गहरी प्रशंसा प्रदान करने से आती है।
पुराने रोगों
शास्त्रीय चिकित्सा में, पुरानी बीमारी की अवधारणा एक ऐसी बीमारी को संदर्भित करती है जो तीन महीने से अधिक समय तक रहती है या तीन या चार बार से अधिक होती है। इस प्रकार, एक तीव्र बीमारी पुरानी हो सकती है। होम्योपैथी में, हालांकि, यह असंभव है, क्योंकि शुरू में कोई भी बीमारी या तो तीव्र या पुरानी होती है। अधिकतम यह हो सकता है कि यदि होम्योपैथिक चिकित्सक रोग को तीव्र मानता है, लेकिन यह अनिवार्य रूप से पुराना है।
रोगी आशा बनाए रखना
मरीजों और उनके परिवारों के लिए, उम्मीद मुकाबला करने का एक अनिवार्य हिस्सा है। वास्तविक आशा पैदा करने में चिकित्सक महत्वपूर्ण भूमिका निभाता है। हालाँकि, स्वस्थ संयोग "सकारात्मक सोच" की लोकप्रिय धारणा से भिन्न है। इसमें चिंता और भावनाओं को सहन करने और व्यक्त करने की क्षमता शामिल है, न कि केवल चिंता को विलंबित करने की क्षमता। आमतौर पर गंभीर बीमारी के साथ होने वाली चिंताओं, अनिश्चितताओं और भय, हानि और उदासी पर चर्चा करने की क्षमता आम तौर पर सहायक होती है, आमतौर पर रोगी पर परिवार और दोस्तों द्वारा हमेशा "सकारात्मक दृष्टिकोण बनाए रखने" के दबाव के बावजूद। उपस्थिति». « सकारात्मक सोच", संकट से बचने के प्रयास का प्रतिनिधित्व कर सकता है पुराने रोगोंऔर चिकित्सक जो इन रोगियों और उनके परिवारों की देखभाल करते हैं, वे इस तरह के मैथुन के प्रति प्रतिरक्षित नहीं हैं।
होम्योपैथी में एक पुरानी बीमारी का संकेत शरीर की खुद को ठीक करने में असमर्थता है, और इसलिए रोग धीरे-धीरे बढ़ता है, जिससे मृत्यु हो जाती है। जीर्ण रोग लगातार लक्षणों से प्रकट होते हैं, या झटके में प्रगति होती है जो बाहरी रूप से एक तीव्र रोग के समान होती है। पुरानी बीमारियाँ अक्सर वंशानुगत होती हैं, जिनमें जन्म से या जीवन भर लक्षण दिखाई देते हैं। साथ ही पुराने रोग भी लग सकते हैं। अधिग्रहित जीर्ण रोग अपने पाठ्यक्रम के विशिष्ट चरणों में जन्मजात से भिन्न होते हैं। जन्मजात पुरानी बीमारियों में, पाठ्यक्रम के दौरान कोई चरण नहीं होते हैं।
स्तन कैंसर से पीड़ित महिलाओं के एक अध्ययन में पाया गया कि जिन लोगों ने वैकल्पिक चिकित्सा की मांग की उनमें मनोवैज्ञानिक रुग्णता की दर अधिक थी: इस प्रकार इस तरह के उपचार की मांग रोगी की भलाई के बजाय उसके संकट का संकेत हो सकता है।
टर्मिनल चरण में संक्रमण
यह पहचानते हुए कि स्थिति आगे बढ़ चुकी है और यह कि रोगी अपनी बीमारी के अंतिम चरण में आ रहा है, उन कर्मचारियों के लिए निराशाजनक हो सकता है जो रोगी को अच्छी तरह से जानते थे। कुछ मामलों में, रोगी उपचार लक्ष्यों या मृत्यु की संभावना को बदलने की आवश्यकता पर चर्चा करने में अनिच्छुक हो सकता है, लेकिन अन्य मामलों में यह डॉक्टर का परिहार है जो रोगी द्वारा इन मुद्दों को उठाए जाने की संभावना को सीमित करता है। कर्मचारी अपने अधिक आक्रामक उपचारों को छोड़ने के लिए अनिच्छुक हो सकते हैं। यह याद रखना चाहिए कि चिकित्सा पेशेवर उन उपचारों का मूल्यांकन करते हैं जो वे कैंसर रोगियों द्वारा किए गए आकलन से अलग तरीके से करते हैं।
हैनीमैन ने तीन चिरकालिक रोगों का वर्णन किया - सोरा (खुजली वाला मियाज्म), साइकोसिस (सूजाक मियाज्म) और सिफलिस (चेंक्रे मियाज्म)। एलन जे ने इस सूची में एक और पुरानी अधिग्रहित बीमारी को जोड़ा, जिसे स्यूडोप्सोरा (ट्यूबरकुलिन मायास्म) कहा जाता है। लैबॉर्डे और रिच ने सूची में कैंसर miasm भी जोड़ा।
एक पुरानी बीमारी के मामले में, इस बीमारी को तीव्र बीमारी के दृश्य अभिव्यक्तियों से अलग करने के साथ-साथ कारण को समझने और रोगजनक को पहचानने के लिए एक विस्तृत इतिहास लेना बेहद जरूरी है। अलावा, बडा महत्वइस मामले में रोगी का संविधान, उसकी जीवनी और पारिवारिक इतिहास है।
लंबे समय से बीमार रोगी कभी-कभी अपने जीवन की गुणवत्ता के साथ आश्चर्यजनक रूप से उच्च स्तर की संतुष्टि की रिपोर्ट करते हैं। इसके अलावा, चिकित्सक पुरानी बीमारियों और बुजुर्ग रोगियों के रोगियों के जीवन की गुणवत्ता को कम आंक सकते हैं। रोगी अपने चिकित्सकों की तुलना में अपने मानसिक स्वास्थ्य को अधिक महत्व दे सकते हैं; चिकित्सक अपने मरीजों की "शारीरिक सीमाओं" पर ध्यान केंद्रित कर सकते हैं।
उपचार के उपचार के दुष्प्रभाव
कुछ उपचारों के दुष्प्रभाव, जैसे स्टेरॉयड के कारण होने वाले, हताशा और क्रोध का कारण बन सकते हैं; इन भावनाओं को रोगी के शरीर और लक्षणों में परिवर्तन के प्रति भावनात्मक प्रतिक्रिया द्वारा मध्यस्थ किया जा सकता है, लेकिन यह रोगी के मूड पर उपचार के प्रभाव का प्रत्यक्ष परिणाम भी हो सकता है। डॉक्टर इन दुष्प्रभावों के बारे में दोषी महसूस कर सकते हैं। इसके अलावा, रोगी जो क्रोधित, मांग करने वाले या नाराज हो जाते हैं, वे कर्मचारियों में क्रोध की प्रबल भावना पैदा कर सकते हैं।
स्थायी पुरानी बीमारियाँ
दीर्घकालीन रोगों के मामलों में, हैनीमैन ने स्थिर तीव्र रोगों के मामले में समान सिफारिशें कीं।
अनिर्धारित पुरानी बीमारियाँ
चिरकालिक रोग जो जीर्ण हो चुके होते हैं उनका उपचार उसी प्रकार से किया जाता है जिस प्रकार बीटिंग के नियम के अनुसार अनिर्धारित तीव्र रोग का किया जाता है।
हालांकि निर्धारित उपचारों का पालन करने से रोग के पाठ्यक्रम में सुधार हो सकता है, चिकित्सक रोगी को यह वादा नहीं कर सकता है कि "अच्छा होने" को पुरस्कृत किया जाएगा; कुछ बीमारियों में, जैसे मधुमेह, विकार अभी भी हो सकता है। युवा रोगी, विशेष रूप से, सीमाओं का परीक्षण कर सकते हैं और देखभाल करने वालों की स्थिति और ज्ञान को चुनौती दे सकते हैं। अंग प्रत्यारोपण के रोगियों में भी अनुपालन खराब हो सकता है। प्रस्तावित उपचार के बारे में रोगी और चिकित्सक के बीच संघर्ष हो सकता है।
क्रोनिक फटीग सिंड्रोम में, उदाहरण के लिए, संज्ञानात्मक चिकित्सा के लाभों और व्यायाम के महत्व के बारे में सबूत सामने आए हैं। यदि रोगी और परिवार इन दृष्टिकोणों के प्रति प्रतिरोधी हैं, तो दीर्घकालिक देखभाल पर प्रतिकूल प्रभाव पड़ सकता है। मनोसामाजिक हस्तक्षेप नियमित स्वास्थ्य देखभाल में तेजी से शामिल किए जा रहे हैं और ये दृष्टिकोण प्रभावी प्रतीत होते हैं। संधिशोथ वाले रोगियों में, तनाव प्रबंधन हस्तक्षेपों के उपयोग से असहायता, निर्भरता, मुकाबला करने और दर्द के उपायों में महत्वपूर्ण सुधार हुआ।
ओटोलर्यनोलोजी में, गले के रोगों को सबसे अधिक निदान विकृति माना जाता है। यह बच्चों और वयस्क रोगियों पर लागू होता है। तीव्र रोगों के अधिकांश मामले सर्दियों के मौसम में दर्ज किए जाते हैं, हालांकि, कुछ मामलों में, प्रक्रिया पुरानी हो जाती है, और इसलिए लक्षण लगभग स्थिर होते हैं।
अपेक्षाकृत सरल हस्तक्षेप जो अस्थमा और संधिशोथ के रोगियों को उनकी बीमारी के मनोवैज्ञानिक प्रभाव को व्यक्त करने की अनुमति देते हैं और अन्य तनावों ने इन रोगियों में लक्षणों में काफी सुधार किया है। लंबे समय से बीमार रहने वाले रोगियों के परिवार अधिक उदास होते हैं और अन्य मनोवैज्ञानिक लक्षणों के प्रति अधिक संवेदनशील होते हैं। देखभाल करने वालों के बीच चिकित्सकों को इस छिपी हुई रुग्णता के बारे में पता होना चाहिए।
देखभाल की लागत की पहचान
चिरकालिक रोग के रोगियों का उपचार करने वाले चिकित्सकों को अपनी स्वयं की आवश्यकताओं की उपेक्षा नहीं करनी चाहिए। चिकित्सक अपने रोगियों की भावनात्मक जरूरतों से अभिभूत हो सकते हैं। जब नैदानिक पाठ्यक्रम अशांत होता है या रोगी उपचार से इनकार करता है या आत्महत्या करता है, तो पेशेवर अलगाव और निराशा की भावना तीव्र हो सकती है। चिकित्सा पेशे के सदस्यों के खिलाफ मजबूत समाजीकरण है जो कमजोर होने के डर से अपनी समस्याओं पर चर्चा करते हैं। एक अध्ययन में कम से कम आधे चिकित्सकों ने भावनात्मक थकावट के उच्च स्तर की सूचना दी।
यदि टॉन्सिल में सूजन प्रक्रिया होती है, और लक्षण समय-समय पर प्रकट होते हैं, तो टॉन्सिलिटिस को पुराना कहा जाएगा। कुछ उत्तेजक कारकों के प्रभाव में, पैथोलॉजी का विस्तार होता है, जो लक्षणों की तीव्रता में वृद्धि के साथ होता है।
पैलेटिन और अन्य टॉन्सिल एक सुरक्षात्मक कार्य करते हैं, क्योंकि वे लिम्फोइड संरचनाएं हैं और प्रतिरक्षा प्रणाली का हिस्सा हैं। कमजोर प्रतिरक्षा की पृष्ठभूमि के खिलाफ रोगजनक सूक्ष्मजीवों के लगातार हमलों से तीव्र टॉन्सिलिटिस का विकास होता है, इसके बाद जीर्ण रूप में संक्रमण होता है।
लाचारी की भावनाओं के विपरीत और किफायती उपचार की सीमित उपलब्धता स्वास्थ्य पेशेवरों से कई प्रकार की प्रतिक्रियाएँ प्राप्त कर सकती है। इन प्रतिक्रियाओं में रोगी की अस्वीकृति और परित्याग शामिल हो सकता है, ठीक होने में विफलता के लिए रोगी को दोष देना, या रोगी के ठीक होने में विफलता के लिए अत्यधिक व्यक्तिगत जिम्मेदारी। रोगी का कम और अधिक उपचार दोनों हो सकता है। मरने वाले मरीजों और चिकित्सकों की "लाइलाज" पीड़ा का जवाब देने के बारे में व्यापक बहस में।
हाइपोथर्मिया या पुरानी बीमारियों के तेज होने के साथ संक्रामक रोगों (खसरा, इन्फ्लूएंजा, स्कार्लेट ज्वर) के बाद शरीर की प्रतिरोधक क्षमता में कमी के साथ एक पुरानी प्रकार की बीमारी विकसित होने का खतरा बढ़ जाता है।
विशेष रूप से अक्सर जीर्ण रूप दर्ज किया जाता है जब संक्रमण नासॉफरीनक्स (साइनसाइटिस) या मौखिक गुहा (क्षय) में foci से फैलता है।
स्वास्थ्य पेशेवर शून्य में काम नहीं करते हैं। उदाहरण के लिए, प्रत्यारोपण सर्जरी और गहन देखभाल जैसे क्षेत्रों में चिकित्सा उपचार की तकनीकी जटिलता के कारण चिकित्सकों को सेवा विस्तार या संसाधन आवंटन से संबंधित जटिल नैतिक मुद्दों का सामना करना पड़ता है। "साक्ष्य-आधारित देखभाल" की आवश्यकता है, लेकिन कई क्षेत्रों में साक्ष्य या तो उपलब्ध नहीं है या सीमित है, जो चिकित्सकों के बीच अतिरिक्त चिंता पैदा करता है।
क्रोनिक टॉन्सिलिटिस के उपचार के तरीके
स्वास्थ्य पेशेवरों की जटिल नैदानिक स्थितियों के प्रति प्रतिक्रिया उनके प्रशिक्षण और जीवन के अनुभव पर निर्भर करती है। कनिष्ठ चिकित्सकों का नैदानिक अनुभव, विभिन्न विशिष्टताओं में घूमना और विशेषज्ञ प्रशिक्षण कार्यक्रमों में भाग लेना, अक्सर उन्हें लंबी अवधि तक रोगियों के उपचार का अनुभव नहीं देता है। एक अस्पताल की स्थापना में गंभीर पुरानी बीमारियों वाले रोगियों के साथ अल्पकालिक संपर्क जूनियर चिकित्सकों को ऐसी बीमारियों के पाठ्यक्रम, चिकित्सा उपचार की भूमिका, रोगियों की जरूरतों और उनकी अपनी संभावित प्रतिक्रियाओं के बारे में विकृत दृष्टिकोण प्रदान कर सकता है।
इसके अलावा, जीर्णता एक तीव्र प्रक्रिया के अनुचित उपचार के साथ देखी जाती है, जब अपर्याप्त एंटीबायोटिक चिकित्सा निर्धारित की जाती है।
एंटीबायोटिक्स के नुस्खे को विशेष रूप से डॉक्टर द्वारा एंटीबायोग्राम के परिणामों के आधार पर किया जाना चाहिए।
पूर्वगामी कारकों में शामिल हैं:
- पॉलीपोसिस, एडेनोइड्स, संरचना की विसंगतियों और सेप्टम की वक्रता के साथ नाक की श्वास का उल्लंघन;
- अपर्याप्त मौखिक स्वच्छता;
- गलत तरीके से चयनित ब्रैकेट सिस्टम।
टॉन्सिल के घावों के साथ गले के ईएनटी रोगों को इसमें वर्गीकृत किया गया है:
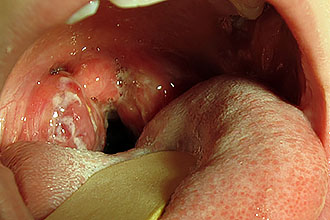
लक्षणात्मक रूप से पुरानी बीमारियाँ स्पष्ट संकेतों से प्रकट नहीं होती हैं। एक व्यक्ति पसीने, गले में खरोंच, ऑरोफरीनक्स में एक गांठ की उपस्थिति, सूखापन और एक अप्रिय गंध से परेशान हो सकता है। टॉन्सिलिटिस के प्रत्येक तेज होने के बाद, स्थिति में सुधार बहुत धीरे-धीरे होता है, साथ ही सबफीब्राइल स्थिति और अस्वस्थता के संरक्षण के साथ।
एक साधारण रूप के साथ उत्तेजना वर्ष में तीन बार दर्ज की जाती है, और विषाक्त-एलर्जी के मामले में - अधिक बार, एक पैराटॉन्सिलर फोड़ा के गठन और पड़ोसी स्वस्थ ऊतकों (लैरींगजाइटिस) में सूजन के प्रसार के लिए पूर्ववर्ती। रोगी सबफीब्राइल हाइपरथर्मिया और लगातार कमजोरी की शिकायत करता है।
गले की एक पुरानी बीमारी के साथ, टॉन्सिल संक्रमण का केंद्र बन जाते हैं, जिससे रोगाणु पूरे शरीर में फैल जाते हैं। फलस्वरूप:
- कम प्रतिरक्षा रक्षा;
- कोलेजनोज का उल्लेख किया जाता है (डर्माटोमायोजिटिस, पेरीआर्थराइटिस, ल्यूपस, स्क्लेरोडर्मा);
- त्वचा रोग विकसित होते हैं (एक्जिमा, जिल्द की सूजन, छालरोग);
- तंत्रिका अंत प्रभावित होते हैं (कटिस्नायुशूल);
- ऑटोइम्यून प्रक्रियाएं विकसित होती हैं (वास्कुलिटिस, थ्रोम्बोसाइटोपेनिक पुरपुरा);
गले की बीमारी के निदान में आमनेस्टिक जानकारी का संग्रह (), एक ओटोलरींगोलॉजिस्ट द्वारा एक परीक्षा और अतिरिक्त अध्ययन शामिल हैं।
ग्रसनीशोथ के साथ, जब गले की जांच की जाती है, तो रोग श्लेष्म झिल्ली की लाली, मोटा होना और मेहराब की सूजन से प्रकट होता है। बच्चों में अक्सर टॉन्सिल के ऊतकों का ढीला होना पाया जाता है। एक अप्रिय गंध के साथ पुरुलेंट डिस्चार्ज लैकुने में जमा हो जाता है। क्षेत्रीय लिम्फ नोड्स के पैल्पेशन से लिम्फैडेनाइटिस (वृद्धि, सूजन, लिम्फ नोड्स की व्यथा) का पता चलता है।
ऊपरी श्वसन पथ के विकृति के बीच, ग्रसनीशोथ को सबसे आम माना जाता है। पहले, तीव्र प्रक्रिया पुनर्प्राप्ति में समाप्त हो गई और जटिलताओं का कारण नहीं बनी। आजकल, अधिक से अधिक रोगी ओटोलरींगोलॉजिस्ट के पास जाते हैं पुराने रोगों. इस मामले में, स्वरयंत्र एक संक्रामक एजेंट के लंबे समय तक संपर्क में रहता है, जो सूजन के संरक्षण का अनुमान लगाता है।
जब गले की बीमारी का संदेह होता है, तो पुरानी अवस्था कई रूप ले सकती है:
- प्रतिश्यायी, जो एक अव्यक्त नैदानिक तस्वीर की विशेषता है;
- हाइपरट्रॉफिक, जो म्यूकोसा और लकीरें के विकास की विशेषता है;
- एट्रोफिक, जब पीछे की ग्रसनी दीवार के श्लेष्म झिल्ली का शोष होता है, जो इसके कार्य को महत्वपूर्ण रूप से बाधित करता है।
कभी-कभी एक मिश्रित रूप होता है, जिसमें स्वरयंत्र के कुछ हिस्से हाइपरट्रॉफाइड होते हैं, जबकि अन्य में शोष होता है, जो फजी लक्षणों से प्रकट होता है।
पैथोलॉजिकल प्रक्रिया की जीर्णता को भड़काने वाले कारणों में वायरल रोगजनकों (पैराइन्फ्लुएंजा, एडेनोवायरस, राइनोवायरस) शामिल हैं जो म्यूकोसा में लंबे समय तक बने रहते हैं। लगातार संक्रामक घावों के साथ, प्रतिरक्षा रक्षा इतनी कम हो जाती है कि यह स्ट्रेप्टोकॉसी या स्टेफिलोकॉसी के साथ संक्रमण का विरोध नहीं कर सकता।
नतीजतन, यहां तक कि थोड़ी सी भी हाइपोथर्मिया या कोल्ड ड्रिंक बीमारी को बढ़ा सकते हैं। रोग की पृष्ठभूमि के खिलाफ जीर्ण हो जाता है:
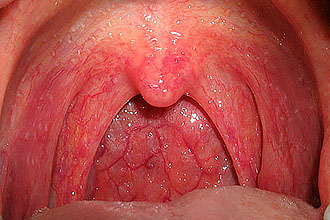
यह ध्यान देने योग्य है कि गैस्ट्रोओसोफेगल रिफ्लक्स रोग के साथ पुरानी सूजन संभव है, जब भोजन फेंक दिया जाता है, श्लेष्म झिल्ली को परेशान करता है।
म्यूकोसा में एक निरंतर परिवर्तन आवंटित करें, कैटररल लक्षणों से लेकर, एट्रोफी के साथ समाप्त हो रहा है।
प्रतिश्यायी रूप अक्सर धूम्रपान करने वालों में देखा जाता है, साथ ही पेशेवर कारकों की नकारात्मक कार्रवाई के साथ। रोगाणुओं के गुणन और विषाक्त पदार्थों की रिहाई के साथ, ऊतकों की सूजन और लाली देखी जाती है। सतह पर मृत कोशिकाओं और रोगजनक सूक्ष्मजीवों की पट्टिका बन सकती है।
भविष्य में, म्यूकोसा पर बलगम का बड़ा संचय होता है, जिसे खांसी करना मुश्किल होता है। संक्रमण के प्रसार के मामले में ग्रेन्युलोसा चरण को सबसे खतरनाक माना जाता है।
| चरणों | लक्षण | ग्रसनीशोथ के साथ चित्र |
|---|---|---|
| प्रतिश्यायी | बेचैनी, सूखापन, गुदगुदी, ऑरोफरीनक्स में खुजली, निगलते समय दर्द, एक गांठ की अनुभूति | पश्च ग्रसनी दीवार के हाइपरिमिया का स्पष्ट नहीं होना, हल्का मोटा होना, म्यूकोसा की सूजन, गाढ़े बलगम की उपस्थिति, जो कि तेज होने के दौरान अधिक तरल हो जाता है। कुछ मामलों में, जीभ और आर्च सूजे हुए और हाइपरेमिक हो जाते हैं। |
| ग्रान्युलोसा | उल्टी, जलन, तेज खांसी। | दीवारों पर लाल पिंड (कणिकाओं) की कल्पना की जाती है, टॉन्सिल में प्लग दिखाई देते हैं, दानेदार संचय से ट्राइजेमिनल तंत्रिका चिढ़ जाती है, और रोम भी बढ़ जाते हैं। |
| हाइपरट्रॉफिक | बेचैनी, एक गांठ की अनुभूति, निगलने में कठिनाई, नासॉफिरिन्क्स से बलगम टपकना, बार-बार सूखी खांसी, अप्रिय गंध। | पुरुलेंट बलगम एडिमाटस, हाइपरेमिक दीवारों पर स्थित होता है, स्वरयंत्र की दीवारें, आर्च की पार्श्व लकीरें संकुचित होती हैं। पुरुलेंट स्राव क्रस्ट बना सकते हैं, और दाने धीरे-धीरे बढ़ते हैं, जिससे एट्रोफिक चरण में संक्रमण होता है। |
| atrophic | सूखापन, ऑरोफरीनक्स में पसीना, एक गांठ की अनुभूति, पपड़ी की उपस्थिति, खांसी, निगलने में दर्द। | ग्रसनी दीवार और लिम्फोइड संरचनाओं के म्यूकोसा और सबम्यूकोसा में स्क्लेरोटिक परिवर्तन। प्यूरुलेंट घटक के साथ गाढ़ा बलगम जम जाता है, जिससे घनी पपड़ी बन जाती है। दीवारें पतली, पीली, लाख हो जाती हैं, जिसके माध्यम से नाजुक जहाजों की कल्पना की जाती है। |
हाइपरट्रॉफिक चरण में, ऊतक का मोटा होना देखा जाता है। म्यूकोसा के शोष के साथ, पपड़ी बनती है, जिसे खांसी होने पर छोड़ा जा सकता है। लिम्फ नोड्स भी बढ़े हुए हैं और पैल्पेशन पर दर्द होता है।
बच्चों में बीमारी बिना किसी उत्तेजना के नैदानिक लक्षण पैदा किए बिना एक प्रतिश्यायी रूप में गुजरती है।
वयस्कों में, रोग स्वयं प्रकट होता है:
- अव्यक्त पसीना;
- छोटी मात्रा का चिपचिपा स्राव;
- ऑरोफरीनक्स में एक गांठ की उपस्थिति;
- खांसी होने पर मतली, उल्टी;
- शुष्कता, ठंडी हवा में साँस लेने पर श्लेष्मा झिल्ली में जलन;
- दुर्लभ खांसी;
- क्षेत्रीय लिम्फैडेनाइटिस;
- सुबह में अभिव्यक्तियाँ बढ़ीं।
ट्रेकाइटिस, ब्रोंकाइटिस या ओटिटिस मीडिया के विकास के साथ आसपास के अंगों में सूजन के प्रसार से जटिलताओं का प्रतिनिधित्व किया जाता है। वयस्कों में, ग्रसनी के कार्य को बाधित करते हुए, हाइपरट्रॉफिक और एट्रोफिक के लिए प्रतिश्यायी रूप के संक्रमण का खतरा होता है। Eustachian ट्यूब को सहवर्ती क्षति श्रवण समारोह में कमी की ओर ले जाती है।
निदान में एनामेनेस्टिक जानकारी, ग्रसनीशोथ, लैरींगोस्कोपी और प्रयोगशाला परीक्षणों (रक्त परीक्षण, स्मीयर) के विश्लेषण का उपयोग किया जाता है।
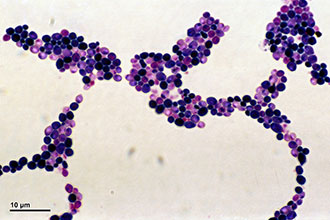 एक फंगल संक्रमण के कारण होने वाले भड़काऊ फोकस के गठन को फेरींगोमाइकोसिस कहा जाता है। में हाल तकओटोलरीन्गोलॉजिस्ट ऑरोफरीनक्स के फंगल संक्रमण के विकास पर ध्यान देते हैं। ज्यादातर मामलों में, ग्रसनीशोथ को स्टामाटाइटिस, मसूड़े की सूजन या चीलाइटिस के साथ जोड़ा जाता है।
एक फंगल संक्रमण के कारण होने वाले भड़काऊ फोकस के गठन को फेरींगोमाइकोसिस कहा जाता है। में हाल तकओटोलरीन्गोलॉजिस्ट ऑरोफरीनक्स के फंगल संक्रमण के विकास पर ध्यान देते हैं। ज्यादातर मामलों में, ग्रसनीशोथ को स्टामाटाइटिस, मसूड़े की सूजन या चीलाइटिस के साथ जोड़ा जाता है।
यह ध्यान दिया जाना चाहिए कि फंगल संक्रमण जीवाणु सूजन से कहीं अधिक गंभीर है और चिकित्सा के लिए कम उत्तरदायी है। रोग के विकास का कारण हो सकता है:
- खमीर जैसी कवक कैंडिडा, जिससे थ्रश, त्वचा और जननांगों की कैंडिडिआसिस होती है;
- मोल्ड कवक (5%)।
एक फंगल संक्रमण की सक्रियता और प्रजनन एचआईवी, बार-बार होने वाली सर्दी, तपेदिक या गंभीर सहवर्ती विकृति (हाइपोथायरायडिज्म, मधुमेह) में इम्युनोडेफिशिएंसी की पृष्ठभूमि के खिलाफ नोट किया जाता है। इसके अलावा, एंटीबायोटिक थेरेपी का गलत कोर्स, जो अनुशंसित खुराक और अवधि से अधिक है, को पूर्वगामी कारकों के लिए जिम्मेदार ठहराया जाना चाहिए। इसके अलावा, ग्रसनीमाइकोसिस को हार्मोनल, कीमोथेरेपी दवाओं और हटाने योग्य डेन्चर के लंबे समय तक उपयोग द्वारा बढ़ावा दिया जाता है।
रोग के कई रूप हैं:
- स्यूडोमेम्ब्रानस, ऑरोफरीनक्स की सतह पर एक सफेद कोटिंग के साथ;
- एरिथेमेटस, एक चिकनी, वार्निश म्यूकोसल सतह के साथ हाइपरेमिक क्षेत्रों की विशेषता;
- हाइपरप्लास्टिक - सफेद सजीले टुकड़े के गठन से प्रकट होता है, जो श्लेष्म झिल्ली से अलग करना मुश्किल होता है, जिससे रक्तस्राव घाव हो जाता है;
- इरोसिव-अल्सरेटिव, जब अल्सरेशन केवल सतही परतों को प्रभावित करता है।
सहानुभूतिपूर्वक, रोग ऑरोफरीनक्स में पसीना, जलन, सूखापन और गुदगुदी के रूप में असहज संवेदनाओं द्वारा प्रकट होता है। व्यथा बहुत स्पष्ट नहीं है, भोजन के सेवन से बढ़ जाती है, विशेष रूप से अचार और मसालों में।
दर्द कान और गर्दन के क्षेत्र में विकीर्ण हो सकता है। लिम्फैडेनाइटिस और सामान्य स्थिति में गिरावट (बुखार, गंभीर अस्वस्थता, सेफलगिया, चक्कर आना) भी देखी जाती है।
फेरींगोमाइकोसिस के क्रोनिक कोर्स को वर्ष में 10 से अधिक बार एक्ससेर्बेशन की विशेषता है। क्रोनाइजेशन तीव्र चरण के अनुचित उपचार में योगदान देता है। ग्रसनी, पैराटॉन्सिलर फोड़ा और फंगल सेप्सिस का भी खतरा होता है, जो आंतरिक अंगों में संक्रामक फॉसी की घटना की ओर जाता है।
निदान में, एनामेनेस्टिक डेटा (जीवाणुरोधी, हार्मोनल, इम्यूनोसप्रेसेरिव ड्रग्स का पिछला कोर्स) का विस्तार से अध्ययन करना महत्वपूर्ण है।
ग्रसनीशोथ के साथ, म्यूकोसा पर एडिमा और फिल्मों का पता चलता है। फंगल संक्रमण के स्थान टॉन्सिल और पीछे की ग्रसनी दीवार पर जीभ, स्वरयंत्र और अन्नप्रणाली में संभावित प्रसार के साथ स्थानीयकृत होते हैं। कैंडिडा कवक से प्रभावित होने पर, छापे में एक सफेद रंग का टिंट, दही जैसा चरित्र होता है और सतह से आसानी से हटा दिया जाता है। एक ही समय में श्लेष्मा हाइपरेमिक, अल्सर वाले क्षेत्र।
यदि मोल्ड कवक ग्रसनीशोथ का कारण बन गया है, तो पीली फिल्मों को कठिनाई से हटा दिया जाता है, जिससे रक्तस्रावी सतह निकल जाती है। विभेदक निदान में, पैथोलॉजी को डिप्थीरिया से अलग किया जाना चाहिए। इसके अलावा, ग्रसनीशोथ म्यूकोसा के असमान लाल रंग का पता चलता है, एट्रोफिक परिवर्तनों की पृष्ठभूमि के खिलाफ लकीरों का मोटा होना, और जहाजों की कल्पना की जाती है।
निदान में प्रयोगशाला विश्लेषण (माइक्रोस्कोपी और संस्कृति विधि) को निर्णायक माना जाता है। स्मीयरों के अध्ययन से रोग की कवक उत्पत्ति की पुष्टि करना और दवाओं के लिए रोगजनक सूक्ष्मजीवों की संवेदनशीलता स्थापित करना संभव हो जाता है।
गले में स्थानीयकरण के साथ सौम्य नवोप्लाज्म के बीच, यह एडेनोमा, फाइब्रोमा, पैपिलोमा, सिस्टिक संरचनाओं, लिपोमा और टेराटोमा को उजागर करने योग्य है। पूर्वगामी कारकों में धूम्रपान, शराब का दुरुपयोग, धूल में साँस लेना, खराब स्वच्छता, साथ ही ऑरोफरीनक्स और नासोफरीनक्स के पुराने संक्रामक और भड़काऊ रोग शामिल हैं।
नैदानिक लक्षणों में से, यह ध्यान दिया जाना चाहिए:
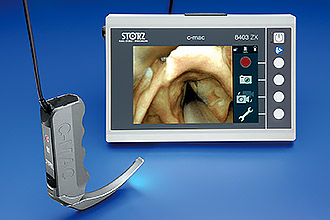
ग्रसनीदर्शन के दौरान नैदानिक संकेतों और ऑरोफरीनक्स की परीक्षा के आधार पर निदान की स्थापना की जाती है। ओंकोप्रोसेस की व्यापकता का आकलन करने के लिए राइनोस्कोपी, ओटोस्कोपी, रेडियोग्राफी, कंप्यूटेड और चुंबकीय अनुनाद इमेजिंग निर्धारित हैं। ट्यूमर की सेलुलर संरचना निर्धारित करने के लिए बायोप्सी की जाती है।
घातक ट्यूमर, स्क्लेरोमा और हॉजकिन रोग के बीच विभेदक निदान किया जाता है।
गले का कैंसर
घातक ट्यूमर की सेलुलर संरचना के अनुसार, कार्सिनोमा, लिम्फोएफ़िथेलियोमा, साइटोब्लास्टोमा और रेटिकुसाइटोमा को प्रतिष्ठित किया जाता है। ट्यूमर को तेजी से विकास और मेटास्टेसिस की विशेषता होती है, जब दूर के अंगों में घातक फॉसी बनते हैं।
प्रारंभिक अवस्था में नैदानिक संकेतों की अनुपस्थिति के कारण गले में पैथोलॉजिकल नियोप्लाज्म का शीघ्र पता लगाने में कठिनाइयाँ होती हैं।
प्रगति के साथ, रोग ऑरोफरीनक्स में एक विदेशी तत्व की अनुभूति, घुटन, निगलने में कठिनाई और दर्द से प्रकट होता है। ग्रसनी के कुछ हिस्सों का सुन्न होना भी संभव है।
स्थानीय लक्षणों के अलावा, सामान्य अभिव्यक्तियाँ देखी जाती हैं। इनमें सेफाल्जिया, गंभीर अस्वस्थता, भूख में कमी, वजन घटना, थकान और पीली त्वचा शामिल हैं। जब घातक प्रक्रिया फैलती है रक्त वाहिकाएंरक्तस्राव संभव है। श्रवण भी कम हो सकता है - Eustachian ट्यूब को नुकसान के साथ, जो क्रोनिक ओटिटिस मीडिया के विकास की ओर जाता है।
नासॉफरीनक्स की हार परानासल साइनस (साइनसाइटिस) में एक भड़काऊ प्रक्रिया की उपस्थिति का अनुमान लगाती है। यदि ट्यूमर ठोस भोजन से घायल हो जाता है या चरण 3, 4 में क्षय हो जाता है, तो लार में अप्रिय गंध और रक्त का खतरा बढ़ जाता है।
निदान में एनामेनेस्टिक डेटा का विश्लेषण, शारीरिक परीक्षण, ग्रसनीदर्शन और हिस्टोलॉजिकल विश्लेषण शामिल हैं। मेटास्टेस का पता लगाने के लिए, रेडियोग्राफी, एंडोस्कोपिक, अल्ट्रासाउंड तकनीक, साथ ही गणना और चुंबकीय अनुनाद इमेजिंग निर्धारित हैं।
गले के रोग क्या हैं, हमने विश्लेषण किया है। अंत में, यह ध्यान दिया जाना चाहिए कि तीव्र रोग प्रक्रिया का सही उपचार रोग के पुराने पाठ्यक्रम के विकास को रोकता है।