एचआईवी संक्रमण इम्युनोडेफिशिएंसी के कारणों में से एक है। इसके कारक एजेंट एचआईवी-1 और एचआईवी-2 मनुष्यों में एक ही नैदानिक अभिव्यक्ति का कारण बनते हैं। एचआईवी में त्वचा के घाव क्या हैं, लेख में नीचे पढ़ें।
संक्रमण और एड्स के लक्षणों के प्रकट होने के बीच का समय औसतन 10 वर्ष है। इम्यूनोडेफिशिएंसी के विकास से पहले एचआईवी में त्वचा के घाव विशिष्ट होते हैं और उपचार के विशेष तरीकों की आवश्यकता नहीं होती है। इम्युनोडेफिशिएंसी के विकास के साथ, उनका क्लिनिक और कोर्स बदल जाता है, और इसलिए न केवल निदान में कठिनाइयाँ होती हैं, बल्कि डर्मेटोसिस के उपचार में भी।
एचआईवी में त्वचा के घाव क्या हैं?
एचआईवी में त्वचा के घाव के एक प्रकार के रूप में सेबरेरिक डार्माटाइटिस
सेबोरिक डर्मटाइटिसएड्स की सबसे आम अभिव्यक्तियों में से एक है और आमतौर पर अन्य लक्षणों के विकास से पहले शुरू होती है। एचआईवी में त्वचा के इस प्रकार के घाव की गंभीरता इम्यूनोसप्रेशन में वृद्धि और रोगी की सामान्य स्थिति में गिरावट से संबंधित है। त्वचा के घावों की प्रक्रिया चेहरे, खोपड़ी, वंक्षण सिलवटों और ऊपरी छोरों की एक्सटेंसर सतहों में चिकना और हाइपरकेराटोटिक तराजू और भूरे-पीले क्रस्ट्स से ढके खुजली वाले एरिथेमेटस स्पॉट की उपस्थिति के साथ शुरू होती है। खोपड़ी पर, घाव के साथ मोटी, गंदे ग्रे हाइपरकेराटोटिक सजीले टुकड़े होते हैं जो गैर-निशान खालित्य के साथ हो सकते हैं। एड्स के साथ, प्रक्रिया सामान्यीकृत हो सकती है या पूरी त्वचा में तीव्र खुजली वाली कंफ्लुएंट एरिथेमेटस कूपिक सजीले टुकड़े के रूप में फैल सकती है। उपचार 2% केटोकोनाज़ोल क्रीम के साथ है।
एचआईवी में त्वचा के घाव के रूप में हरपीज सिंप्लेक्स
हर्पीज सिंप्लेक्सएड्स रोगियों में एक आम बीमारी है। हरपीज विषाणु उपनैदानिक एचआईवी संक्रमण को प्रकट और बढ़ा सकता है। हर्पेटिक संक्रमण में एक एटिपिकल क्लिनिक और लगातार गंभीर कोर्स हो सकता है। दाने अक्सर फैल जाते हैं और उपचार के बिना मुंह में, चेहरे पर, जननांग क्षेत्र में और शरीर के किसी अन्य हिस्से में पुराने अल्सर के गठन की ओर जाता है। छाले गहरे हो जाते हैं और उनका इलाज मुश्किल हो जाता है। एक माध्यमिक जीवाणु संक्रमण के अलावा उनका पाठ्यक्रम और बढ़ जाता है। गंभीर, प्रगतिशील और दर्दनाक पेरिअनल और रेक्टल अल्सर मुख्य रूप से समलैंगिक पुरुषों में होते हैं। क्रोनिक पेरिअनल अल्सर, एचआईवी से जुड़े त्वचा के घाव, बेडसोर्स के लिए गलत थे। संक्रमण व्यापक रूप से फैल सकता है और अन्य बीमारियों जैसे इम्पेटिगो से भ्रमित हो सकता है।
हर्पीस ज़ोस्टर जोखिम वाले लोगों में एड्स का प्रारंभिक लक्षण हो सकता है। यह अक्सर एड्स के नैदानिक अभिव्यक्तियों की शुरुआत से पहले रोगियों में होता है। वैरिकाला और हर्पीज ज़ोस्टर के वायुजनित संचरण की संभावना पर विचार किया जाना चाहिए, विशेष रूप से उन सेटिंग्स में जहां अधिकांश रोगी इम्यूनोसप्रेस्ड हैं। एचआईवी से संक्रमित लोगों में वायरल त्वचा के घावों के लिए, एसाइक्लोविर का उपयोग किया जाता है (मुंह से या नसों में)। एसाइक्लोविर-प्रतिरोधी रूप हैं।
एचआईवी के साथ त्वचा के फंगल संक्रमण
अक्सर होते हैं कवक त्वचा के घावों के विभिन्न रूप. मुंह और गले का कैंडिडिआसिस लगभग सभी रोगियों में होता है, जो अक्सर एड्स के पहले लक्षण के रूप में होता है और रोग की प्रगति का संकेत देता है। का आवंटन चार नैदानिक रूपमुंह और ग्रसनी के घाव:
थ्रश(स्यूडोमेम्ब्रांसस कैंडिडिआसिस);
हाइपरप्लास्टिक कैंडिडिआसिस(कैंडिडिआसिस ल्यूकोप्लाकिया);
एट्रोफिक कैंडिडिआसिस
और मैं आउंगा(कैंडिडिआसिस चीलाइटिस)। गाल और जीभ पर सजीले टुकड़े बनते हैं, जो अक्सर गले में खराश और बदहजमी का कारण बनते हैं। संक्रमण अन्नप्रणाली में उतर सकता है।
एचआईवी में त्वचा के घाव के रूप में कैंडिडिआसिस
एचआईवी में त्वचा के घाव। अन्नप्रणाली, श्वासनली, ब्रांकाई और फेफड़ों के कैंडिडिआसिस गंभीर इम्युनोडेफिशिएंसी के साथ विकसित होते हैं। उपचार के बिना, रोग गंभीर हो जाता है, लेकिन एक नियम के रूप में, आंतरिक अंगों और कवक को नुकसान नहीं होता है। कभी-कभी कैंडिडल ओन्चिया और आवर्तक कैंडिडल वुल्वोवाजिनाइटिस होते हैं। ट्राइकोफिटॉन रूब्रम के कारण होने वाला माइकोसिस और ऑनिकोमाइकोसिस आम है। इसके अलावा, onychomycosis होता है, एक नियम के रूप में, समीपस्थ उप-रूप में, नाखून प्लेट के समीपस्थ भाग में दूधिया सफेद धब्बे के साथ, जो अन्य लोगों में दुर्लभ है।
एचआईवी में फंगल त्वचा के घावों का उपचार केटोकोनैजोल, ओरंगल और अन्य प्रणालीगत एंटीम्योटिक दवाओं के साथ किया जाता है, जो हमेशा रिलैप्स के विकास को नहीं रोकते हैं। ऐसे मामलों में, उपचार के बार-बार पाठ्यक्रम की आवश्यकता होती है। प्रतिरोधी और विशेष रूप से गंभीर मामलों में, माइक्रोनाज़ोल या एम्फ़ोटेरिसिन बी के अंतःशिरा संक्रमण का उपयोग किया जाता है।
एचआईवी के साथ त्वचा पर कपोसी का सारकोमा
एड्स से जुड़े कपोसी सारकोमानैदानिक रूप से त्वचा और श्लेष्मा झिल्ली दोनों पर कई और व्यापक तत्वों द्वारा प्रकट होता है। रोग, एक नियम के रूप में, समलैंगिक पुरुषों और महिलाओं में विकसित होता है जो एचआईवी से यौन रूप से संक्रमित होते हैं, न कि सिरिंज से। प्रारंभ में, पैथोलॉजिकल प्रक्रिया को फजी सीमाओं के साथ थोड़े उभरे हुए अंडाकार या लम्बी नीले-बैंगनी घुसपैठ द्वारा दर्शाया जाता है। वे आमतौर पर ट्रंक, सिर और गर्दन पर पाए जाते हैं और एक आइसोमोर्फिक कोबनेर प्रतिक्रिया में आघात (इंजेक्शन सहित) की साइटों पर हो सकते हैं या हर्पीस ज़ोस्टर से पहले प्रभावित त्वचा में हो सकते हैं। जैसे-जैसे प्रक्रिया तेजी से आगे बढ़ती है, लाल या बैंगनी सजीले टुकड़े और पिंड दिखाई देते हैं। सामान्यीकृत पॉलीलिम्फैडेनोपैथी विशेषता है। अंततः, अधिकांश एचआईवी रोगी आंतरिक अंगों (मुख्य रूप से जठरांत्र संबंधी मार्ग) का एक विशिष्ट घाव विकसित करते हैं। हिस्टोलॉजिकल चित्र कपोसी के सरकोमा के शास्त्रीय रूप के समान है।
उपचार α-इंटरफेरॉन के इंजेक्शन के साथ किया जाता है।
एचआईवी में अन्य त्वचा के घाव
एचआईवी संक्रमित लोगों में सोरायसिस सामान्यीकृत पस्टुलर सोरायसिस या एरिथ्रोडर्मा के रूप में गंभीर होता है, अक्सर हथेलियों को नुकसान होता है। आमतौर पर सोरायसिस का दिखना या बढ़ना एड्स का एक खराब रोगसूचक संकेत है।
एड्स के मरीज भी होते हैं फैला हुआ पायरियासिस वर्सिकलरत्वचा की घुसपैठ और लाइकेनिफिकेशन के विकास के साथ;
एकल या व्यापक वायरल मौसा,
कोमलार्बुद कन्टेजियोसम,
बैक्टीरियल त्वचा संक्रमण (अधिक सामान्य स्टेफिलोकोकल और स्ट्रेप्टोकोकल पायोडर्मा ,
चेंक्रिफॉर्म, क्रोनिक अल्सरेटिव, पायोडर्मा के वानस्पतिक रूप);
लिंडेन, खोपड़ी, एक एरिथेमेटस पृष्ठभूमि (नॉर्वेजियन स्केबीज) पर कई हाइपरकेराटोटिक पपड़ीदार सजीले टुकड़े को नुकसान के साथ असामान्य रूप से बहने वाली खुजली, तीव्र खुजली, पश्च-स्कैबियस जिल्द की सूजन का इलाज करना मुश्किल; गांठदार खुजली, त्वचा के घातक लिंफोमा, आदि।
एचआईवी संक्रमित लोगों में सिफलिस तेजी से बढ़ता है; तृतीयक उपदंश के विकास से पहले कभी-कभी कई महीने लग जाते हैं।
एचआईवी संक्रमित रोगियों में त्वचा के घावों के उपचार के लिए निरंतर नैदानिक और प्रयोगशाला निगरानी की आवश्यकता होती है। बैक्टीरियल, वायरल और फंगल संक्रमण के लिए एटियोट्रोपिक दवाओं की खुराक अधिक होनी चाहिए, और उपचार के पाठ्यक्रम लंबे होने चाहिए और यदि आवश्यक हो तो दोहराया जाना चाहिए। क्लिनिकल रिकवरी प्राप्त करने के बाद, एटियोट्रोपिक दवाओं का रोगनिरोधी प्रशासन आवश्यक है। एचआईवी संक्रमण वाले मरीजों को मनोवैज्ञानिक सहायता और नियमित करीबी निगरानी की आवश्यकता होती है।
एचआईवी संक्रमण के सभी प्रकट रूपों में, त्वचा और म्यूकोसल घाव सामान्य नैदानिक अभिव्यक्तियाँ हैं (वे वापस आ सकते हैं, फिर से प्रकट हो सकते हैं, एक दूसरे से बदल सकते हैं, संयोजन दे सकते हैं, और अंततः एक गंभीर पाठ्यक्रम के साथ आम हो सकते हैं)। एड्स की पहचान में एक विश्वसनीय नैदानिक संकेत कपोसी सारकोमा (1/3 रोगियों में) है।
कपोसी सारकोमा
एड्स में कपोसी के सार्कोमा के विशिष्ट नैदानिक लक्षण प्रतिष्ठित हैं: कम उम्र; चमकीले रंग और रस; स्थानीयकरण (सिर, चेहरा, गर्दन, धड़, मौखिक गुहा, जननांग); तेजी से प्रसार; लिम्फ नोड्स और आंतरिक अंगों को नुकसान। कपोसी सारकोमा का आंत का प्रकार। प्रारंभ में प्रभावित होते हैं आंतरिक अंग(विशेष रूप से पाचन अंग), और त्वचा और श्लेष्मा झिल्ली गौण। बाहरी अभिव्यक्तियाँ कम होती हैं और कठोर तालू पर और जननांग क्षेत्र में मौखिक गुहा में स्थानीयकृत होती हैं। रसदार, चेरी के रंग के पिंड सतह पर पेटीचिया और टेलैंगिएक्टेसियास के साथ बनते हैं। बाद में, बाहरी अभिव्यक्तियाँ प्रसारित हो जाती हैं। त्वचीय प्रकार। त्वचा और श्लेष्मा झिल्ली मुख्य रूप से प्रभावित होते हैं। चकत्ते सिर, गर्दन, ऊपरी शरीर और त्वचा के अन्य क्षेत्रों के साथ-साथ दिखाई देने वाली श्लेष्मा झिल्ली पर स्थित होते हैं। चकत्ते का प्राथमिक स्थानीयकरण शिन और पैर हैं। भविष्य में, बड़े पैमाने पर समूह के गठन और रोग प्रक्रिया में आंतरिक अंगों की भागीदारी के साथ दाने पूरी त्वचा में फैल जाते हैं। इस प्रकार, एक निश्चित अवस्था में, कपोसी के सार्कोमा के आंत और त्वचीय प्रकारों के बीच का अंतर मिट जाता है। एक नियम के रूप में, लिम्फ नोड्स की हार दोनों प्रकारों के साथ होती है, और अक्सर रोग की शुरुआत के रूप में कार्य करती है।फंगल रोग (रूब्रोफाइटोसिस, कैंडिडिआसिस, एथलीट ग्रोइन, वर्सिकलर वर्सिकलर)
विशेषताएँ:तेजी से सामान्यीकरण, खोपड़ी, चेहरा, हाथ और पैर सहित; चिकित्सा के लिए लगातार पाठ्यक्रम और प्रतिरोध; बार-बार आना।रूब्रोफाइटिया
यह इरिथेमा मल्टीफॉर्म एक्सयूडेटिव, सेबोरहाइक डर्मेटाइटिस, पामोप्लांटर केराटोडर्मा के रूप में प्रकट हो सकता है। कई सपाट पपल्स दिखाई देते हैं। ओनिचिया और पारोनीचिया बनते हैं। माइक्रोस्कोपी से बड़ी संख्या में माइसेलियल फिलामेंट्स का पता चलता है।वर्सिकलर
एचआईवी संक्रमण के किसी भी स्तर पर प्रकट होता है। अलग-अलग धब्बे बनते हैं, प्रसार, घुसपैठ और लाइसेंसीकरण के लिए प्रवण होते हैं और व्यास में 20-30 मिमी तक के आकार तक पहुँचते हैं।कैंडिडिआसिस
युवा लोगों (आमतौर पर पुरुषों) में होता है। मुंह और जननांग अंगों के श्लेष्म झिल्ली, पेरिअनल क्षेत्र प्रभावित होते हैं। व्यापक दर्दनाक foci बनते हैं, कटाव और अल्सर होने का खतरा होता है। मौखिक श्लेष्म का कैंडिडिआसिस ग्रसनी और अन्नप्रणाली के क्षेत्र तक फैला हुआ है। निगलने में कठिनाई, उरोस्थि के पीछे जलन, भोजन के दौरान दर्द होता है। होठों की लाल सीमा, मुंह के कोने, पेरियोरल क्षेत्र, वंक्षण सिलवटें और नाखून प्रभावित होते हैं। प्रक्रिया के सामान्यीकरण की संभावना को बाहर नहीं किया गया है।त्वचा और श्लेष्मा झिल्ली के वायरल रोग
लाइकेन सिंप्लेक्स
त्वचा और श्लेष्मा झिल्ली की एडेमेटस हाइपरेमिक पृष्ठभूमि पर, पेरिअनल क्षेत्र में जननांगों पर मौखिक गुहा में स्थानीयकरण के साथ कई दर्दनाक पुटिकाएं (प्रसार तक) दिखाई देती हैं। पुनरावृत्ति द्वारा विशेषता, कटाव और अल्सरेशन की प्रवृत्ति। कटाव की सतह से स्मीयरों-छापों में, Tzank कोशिकाएं पाई जाती हैं। बार-बार होने वाले रिलैप्स दर्दनाक कटाव के दीर्घकालिक उपचार का कारण बनते हैं। खाने में कठिनाई। चकत्ते फेरनक्स, एसोफैगस, ब्रोंची में फैल सकते हैं। अक्सर, पेरियोरल क्षेत्र प्रभावित होता है (प्राथमिक स्थानीयकरण हो सकता है), जहां व्यापक फ़ॉसी बनते हैं, बड़े पैमाने पर क्रस्ट्स से ढके होते हैं। जननांगों और पेरिअनल क्षेत्र पर अल्सरेशन के लिए स्थानीयकरण के साथ चकत्ते की प्रवृत्ति होती है। अल्सर गोल कुंडलाकार किनारों वाले होते हैं, ठीक होने की संभावना नहीं होती है, और तेज दर्द होता है। असामान्य स्थानीयकरण की संभावना से इंकार नहीं किया जाता है - बगल, हाथ (विशेष रूप से उंगलियां), पिंडली और अन्य क्षेत्र। रीढ़ की हड्डी को नुकसान का सबूत है। प्रसारित रूपों में, चकत्ते न केवल पुटिकाओं द्वारा दर्शाए जाते हैं, बल्कि पपड़ी से ढके पपल्स द्वारा भी दर्शाए जाते हैं। अक्सर, हर्पेटिक प्रोक्टाइटिस विकसित होता है, जिसमें पेरिअनल क्षेत्र की त्वचा में संक्रमण के साथ रेक्टल म्यूकोसा का एडिमा और हाइपरमिया दिखाई देता है। कभी-कभी इस पृष्ठभूमि पर कुछ बुलबुले बन जाते हैं। अत्यधिक पीड़ा होती है।कोमलार्बुद कन्टेजियोसम
चकत्ते वयस्कों में चेहरे पर स्थानीयकृत होते हैं (सामान्य स्थानीयकरण एंड्रोजेनिक क्षेत्र है)। खोपड़ी और गर्दन की त्वचा में फैलने के साथ तेजी से सामान्यीकरण की विशेषता है। दाने तेजी से आकार में बढ़ जाते हैं, विलीन हो जाते हैं और बड़े पैमाने पर गठन हो जाते हैं, जिन्हें हटाने के बाद रिलैप्स अपरिहार्य हैं। दाद। यह एचआईवी संक्रमण के विकास के विभिन्न चरणों में विकसित होता है। यह अक्सर सबसे पहला और एकमात्र संकेत होता है (विशेषकर अफ्रीकियों के बीच)। फैलाना घाव संभावित सामान्यीकरण के साथ दिखाई देते हैं। मुख्य फोकस के अलावा, बच्चे (कई दर्जन) हो सकते हैं। चकत्ते कपाल नसों के साथ और त्रिकास्थि के क्षेत्र में स्थित हैं। गंभीर दर्द के साथ और व्यापक निशान पीछे छोड़ जाते हैं। हरपीज ज़ोस्टर की बार-बार पुनरावृत्ति रोग के अंतिम चरण - एड्स चरण में संक्रमण का संकेत देती है।साइटोमेगालो वायरस
है सामान्य कारणविभिन्न अंगों, ऊतकों और प्रणालियों के विभिन्न घाव, अन्य संक्रमणों की अभिव्यक्तियों के साथ संयुक्त। सबसे पहले, अधिवृक्क ग्रंथियां और फेफड़े प्रभावित होते हैं, फिर जठरांत्र संबंधी मार्ग, केंद्रीय तंत्रिका तंत्र और आंखें। त्वचा और श्लेष्मा झिल्ली शायद ही कभी प्रभावित होते हैं। पेटेकियल, पर्पुरस, वेसिकुलर और बुलस रैश दिखाई देते हैं। उनका स्थानीयकरण, संख्या और प्रसार अलग-अलग हैं। साइटोमेगालोवायरस में त्वचा के घाव एक खराब निदान संकेत हैं, खासकर जब जठरांत्र संबंधी मार्ग, फेफड़े और केंद्रीय तंत्रिका तंत्र एक साथ प्रभावित होते हैं। वल्गर मौसा। विशेषता चेहरे, हाथों, पैरों को कसकर कवर करने वाली त्वचा में बढ़ने और फैलने की प्रवृत्ति है, जिससे रोगी के लिए दर्दनाक स्थिति होती है।जननांग मस्सा
वे एक लगातार जटिलता हैं और रोगियों की अधिक दर्दनाक स्थिति पैदा करते हैं। जननांगों और पेरिअनल क्षेत्र में, साथ ही गाल, चेहरे, खोपड़ी में स्थानीयकृत। संख्या और आकार में तेजी से वृद्धि गंभीर जटिलताओं का कारण बनती है। शल्य चिकित्सा या लेजर के साथ हटाने के बाद, रिलैप्स देखे जाते हैं।"बालों वाली ल्यूकोप्लाकिया"
यह बीमारी केवल एचआईवी संक्रमित लोगों में देखी जाती है। पैथोलॉजिकल प्रक्रिया एकतरफा है और जीभ की पार्श्व सतहों पर स्थानीयकृत है। फजी सीमाओं के साथ एक दर्दनाक, गोल, 30 मिमी से अधिक नहीं, सफेद-ग्रे पट्टिका है। सतह असमान है, म्यूकोसा के उपकला के तंतुमय विकास के कारण झुर्रीदार है और बाहरी रूप से ऐसा लगता है जैसे यह बालों से ढका हुआ है (शब्द "बालों वाली")। यह प्रगति कर सकता है और जीभ की पूरी सतह और बुक्कल म्यूकोसा में फैल सकता है।पुष्ठीय रोग
चूंकि एचआईवी संक्रमण के उपग्रह असंख्य और विविध हैं। स्टैफिलो- और स्ट्रेप्टोकोकल पायोडर्मा देखे जाते हैं। फॉलिकुलिटिस अधिक आम हैं - वे किशोर मुँहासे (मुँहासेफॉर्म फॉलिकुलिटिस) और इम्पेटिगो के विभिन्न रूपों के समान हो जाते हैं।मुँहासा फोलिकुलिटिस
विकास के शुरुआती चरणों में, वे किशोर मुँहासे के समान होते हैं और चेहरे पर, पीठ और ऊपरी छाती में स्थानीयकृत होते हैं। बाद में धड़, कंधों, जांघों, मूलाधार और त्वचा के अन्य क्षेत्रों में फैल गया। विस्फोट फैलाना एरिथेमा से पहले हो सकता है। खुजली के लगाव से अक्सर एक्सकोरेशन और एक्जिमेटाइजेशन होता है (विशेषकर जांघों और पेरिनेम पर)।अभेद्य चकत्ते
चकत्ते दाढ़ी और गर्दन के क्षेत्र में स्थानीयकृत होते हैं और संघर्षों द्वारा दर्शाए जाते हैं, जो सूख जाते हैं और घनी चमकदार पीली परतों में बदल जाते हैं। एचआईवी संक्रमण के क्लिनिकल मार्कर पस्टुलर बीमारियों के पुराने रूप हैं (वानस्पतिक फैलाना और विशेष रूप से शैक्रिफॉर्म पायोडर्मा)।वनस्पति पायोडर्मा
व्यापक मौसा याद दिलाता है। चकत्ते त्वचा की बड़ी परतों में स्थानीयकृत होते हैं, जिद्दी और चिकित्सा के लिए प्रतिरोधी (एंटीबायोटिक्स एक अस्थायी प्रभाव देते हैं, और फिर प्रारंभिक अवस्था में)।शंक्रिफॉर्म पायोडर्मा
जननांगों पर, निचले होंठ, नितंबों पर, एक गोल, स्पष्ट सीमाओं के साथ, 10-15 मिमी तक के व्यास के साथ टेलैंगिएक्टेसिया और पेटेचिया के साथ सतह पर कटाव और अल्सरेटिव दोष दिखाई देता है। पैल्पेशन पर, घने लोचदार घुसपैठ को आधार पर निर्धारित किया जाता है, जो इसकी सीमा से बहुत आगे निकल जाता है। प्राथमिक तत्व संघर्ष है, जो क्षरण के गठन के साथ खुलता है (अल्सर में परिवर्तित हो सकता है)। अक्सर झूठी सकारात्मक वासरमैन प्रतिक्रिया के साथ।धब्बेदार दाने
संवहनी विकारों से जुड़ी त्वचा और श्लेष्मा झिल्ली में परिवर्तन ज्यादातर मामलों में टेलैंगिएक्टेसिया, एरिथेमेटस और रक्तस्रावी धब्बे के रूप में होते हैं। अन्य त्वचा और सामान्य रोग स्थितियों के साथ संयुक्त। छाती पर सघन रूप से स्थित कई टेलैंगिएक्टेसिया विशेषता हैं, जो अक्सर एक कंधे से दूसरे कंधे पर स्थित अर्धचंद्राकार घाव बनाते हैं। स्थानीयकरण को ऑरिकल्स, हथेलियों, उंगलियों, पिंडलियों और त्वचा के अन्य क्षेत्रों पर भी नोट किया जाता है। कभी-कभी टेलैंगिएक्टेसियास एरिथेमेटस स्पॉट के साथ होते हैं। थ्रोम्बोसाइटोपेनिया या संवहनी दीवारों को नुकसान के कारण पेटीचियल और पुरपुरिक चकत्ते आमतौर पर सामान्य गंभीर स्थिति की पृष्ठभूमि के खिलाफ विकसित होती हैं। ल्यूकोप्लास्टिक वैस्कुलिटिस, हाइपरएडेसिव स्यूडोथ्रोम्बोफ्लेबिक सिंड्रोम, मार्बल वाली त्वचा आदि का वर्णन किया गया है। व्यापक फॉसी, स्पष्ट सीमाओं और असामान्य स्थानीयकरण (कंधे, नितंब, जांघ) के साथ सेबोरहाइक डर्मेटाइटिस आम है। एक्वायर्ड इचिथोसिस। पापुलर चकत्ते (एकल से सैकड़ों तक)। बेसल सेल एपिथेलिओमास (मेटास्टेस की संभावना)। फैलाना और फोकल बालों के झड़ने।ज़ेरोडर्मा
द्वारा याद दिलाता है उपस्थितिअधिग्रहित इचिथोसिस, और शुष्क त्वचा चेहरे और पैरों में अधिक स्पष्ट होती है।रीटर की बीमारी
यह मुख्य रूप से प्रकट एड्स में देखा जाता है। विरले ही होता है। यह एक गंभीर पाठ्यक्रम और तीन लक्षणों (गठिया, मूत्रमार्गशोथ या गर्भाशयग्रीवाशोथ, नेत्रश्लेष्मलाशोथ) की एक साथ उपस्थिति की विशेषता है। इसके अलावा, सर्किनरी बैलेनाइटिस, मौखिक गुहा और जननांगों के श्लेष्म झिल्ली के अल्सरेशन, हथेलियों और तलवों के केराटोडर्मा, एंटरोपैथी, जोड़ों के स्पष्ट विनाश हैं।मानव इम्युनोडेफिशिएंसी के कारणों में से एक एचआईवी संक्रमण है। इम्युनोडेफिशिएंसी वायरस दो प्रकार के होते हैं: एचआईवी-1 और एचआईवी-2। दोनों रोगजनक एक व्यक्ति में समान लक्षणों को भड़काते हैं, जो संक्रमण के बाद लंबे समय तक (10 साल तक) प्रकट नहीं हो सकते हैं।
इससे पहले कि कोई व्यक्ति इम्युनोडेफिशिएंसी विकसित करे, उसकी त्वचा की स्थिति ज्यादा चिंता का कारण नहीं बनती है और विशेष उपचार की आवश्यकता नहीं होती है। लेकिन जब रोगी की प्रतिरोधक क्षमता कम हो जाती है, तो विभिन्न त्वचा रोग खुद को महसूस करते हैं, जिनका कभी-कभी निदान और इलाज करना काफी मुश्किल होता है।
एड्स रोगियों में सबसे आम चर्म रोग है। यह अन्य त्वचा रोगों की तुलना में पहले प्रकट होता है और रोगी की सामान्य स्थिति में गिरावट के साथ बढ़ता है। मुख्य लक्षण भूरे-भूरे रंग की केराटोटिक सजीले टुकड़े हैं जो चेहरे, वंक्षण सिलवटों, कोहनी और खोपड़ी पर दिखाई देते हैं। ये विकास आमतौर पर खुजली का कारण बनते हैं, और यदि वे खोपड़ी पर बनते हैं, तो वे बालों के झड़ने के साथ होते हैं। यदि रोगी पहले से ही एड्स से ग्रसित है, तो यह त्वचा की पूरी सतह पर फैल सकता है। रोग के लक्षणों को दूर करने के लिए, प्रभावित क्षेत्रों को ऐंटिफंगल दवाओं (बिफॉन लोशन) के साथ इलाज किया जाना चाहिए।
एचआईवी संक्रमित लोगों में एक और आम त्वचा का घाव यह है। हर्पीस वायरस के साथ गंभीर संक्रमण एक संकेत है कि एक व्यक्ति के पास एचआईवी पॉजिटिव स्थिति है। रोगी की सामान्य स्थिति को बढ़ा सकता है, इसे सहन करना मुश्किल होता है और असामान्य लक्षण हो सकते हैं। वायरस के परिणामस्वरूप, त्वचा पर दाने बन जाते हैं, जो उचित उपचार के बिना दूर नहीं होते हैं और होंठ, मुंह, जननांग म्यूकोसा और शरीर के अन्य हिस्सों पर पुराने अल्सर के गठन का कारण बन सकते हैं। एक नियम के रूप में, अल्सर बहुत गहरे होते हैं, उनका उपचार काफी कठिन होता है। जोखिम समूह में समलैंगिक पुरुष शामिल हैं, जिनके कारण अक्सर मलाशय और पेरिअनल अल्सर होते हैं गंभीर दर्द. दाद वायरस व्यापक त्वचा घावों का कारण बनता है जो कभी-कभी अन्य बीमारियों से अलग करना मुश्किल होता है। अतीत में, डॉक्टर अक्सर वायरस के घावों को या इम्पेटिगो समझ लेते थे।
दाद वायरस भी भड़का सकता है - एक और बीमारी जो अक्सर एचआईवी संक्रमित लोगों में होती है और इसे इम्युनोडेफिशिएंसी की शुरुआती अभिव्यक्तियों में से एक माना जाता है। चूंकि रोग के प्रेरक एजेंट, वैरिकाला और हर्पीज ज़ोस्टर वायरस, वायुजनित बूंदों द्वारा प्रेषित होते हैं, यह ध्यान में रखा जाना चाहिए कि एक कमरे में संक्रमण की संभावना बहुत अधिक है जहां एक ही समय में कई एचआईवी संक्रमित लोग हैं . हर्पीसवायरस के उपचार के लिए, आमतौर पर एसाइक्लोविर (अंतःशिरा या गोलियों में) का संकेत दिया जाता है।
एड्स रोगियों में एक अन्य विशिष्ट त्वचा रोग मौखिक और ग्रसनी म्यूकोसा का एक कवक संक्रमण है। एक नियम के रूप में, यह कहता है कि एचआईवी संक्रमण प्रगति कर रहा है, और प्रतिरक्षा प्रणाली अपना मुख्य कार्य अच्छी तरह से नहीं करती है। फंगल संक्रमण के चार चरण होते हैं: स्यूडोमेम्ब्रांसस, हाइपरप्लास्टिक कैंडिडिआसिस (कैंडिडल ल्यूकोप्लाकिया), एट्रोफिक कैंडिडिआसिस और कैंडिडल चेलाइटिस ()। फंगल संक्रमण का मुख्य लक्षण जीभ और गालों पर जमा हुआ गठन है, जो अक्सर गले में खराश का कारण बनता है। विशेष रूप से गंभीर मामलों में, संक्रमण अन्नप्रणाली, ब्रांकाई, ट्रोकिआ और फेफड़ों में चला जाता है। यदि रोगी उपचार के लिए कोई उपाय नहीं करता है, तो वह श्वसन कैंडिडिआसिस विकसित कर सकता है - एक ऐसी बीमारी जो गंभीर है, लेकिन आंतरिक अंगों को गंभीर नुकसान नहीं पहुंचाती है। इसके अलावा, एक फंगल संक्रमण पुरानी वुल्वोवाजिनाइटिस, कैंडिडल ओन्चिया, त्वचा और नाखून प्लेटों को उत्तेजित कर सकता है। जब रोगी के नाखून प्रभावित होते हैं, तो नाखून की प्लेटों के नीचे विशिष्ट सफेद धब्बे देखे जाते हैं, जो अंदर होते हैं स्वस्थ लोगगुम।
एचआईवी संक्रमित लोगों में फंगस के उपचार के लिए, केटोकोनाज़ोल, बिफोंज़ोल, ओरंगल और अन्य दवाओं का उपयोग किया जाता है, जो हमेशा रोग की पुनरावृत्ति से रक्षा नहीं कर सकते हैं। यदि कैंडिडिआसिस फिर से हो जाता है, तो उपचार का कोर्स फिर से निर्धारित किया जाता है। यदि घाव बहुत गंभीर है, तो डॉक्टर अंतःशिरा में माइकोनाजोल या एम्फोटेरिसिन बी दे सकते हैं।
एड्स रोगियों में भी पाया जाता है कपोसी सारकोमा. समलैंगिक पुरुष और महिलाएं जिन्होंने यौन संपर्क के माध्यम से एचआईवी को अनुबंधित किया है, वे विशेष रूप से इस बीमारी के लिए अतिसंवेदनशील होते हैं। रोग का पहला संकेत अंडाकार या आयताकार आकार की छोटी नीली-बैंगनी सीलें हैं, जिनकी फजी सीमाएं हैं और शरीर, सिर या गर्दन पर स्थानीय हैं। कभी-कभी ये वृद्धि चोट, इंजेक्शन, या हर्पीस ज़ोस्टर के स्थान पर होती है। बैंगनी-लाल सजीले टुकड़े तेजी से पूरे शरीर में फैलते हैं और आंतरिक ऊतकों को प्रभावित करते हैं। नतीजतन, रोगियों के आंतरिक अंगों के घाव होते हैं (अक्सर, ये पाचन अंग होते हैं)। इलाज के लिए कपोसी का सारकोमाअल्फा-इंटरफेरॉन इंजेक्शन का उपयोग किया जाता है।
"एड्स" का भयानक निदान अक्सर साथ होता है सोरायसिसजो आमतौर पर गंभीर होता है। इस मामले में, हथेलियों का घाव pustules के गठन के साथ होता है। यदि किसी रोगी में लक्षण विकसित हो जाते हैं या बढ़ जाते हैं, तो इसे एड्स का खराब पूर्वानुमान संकेत माना जा सकता है।
इसके अलावा, एड्स रोगियों को ऐसी बीमारियों का भी खतरा होता है, जो पूरे शरीर में फैल सकती हैं। त्वचा बैक्टीरिया (स्टैफिलोकोकस और) से प्रभावित हो सकती है, जिससे पायोडर्माटाइटिस और अल्सर हो जाते हैं। कभी-कभी ऐसे मामले दर्ज किए जाते हैं जो चेहरे और खोपड़ी की त्वचा को प्रभावित करते हैं। शरीर पर छीलने वाली सजीले टुकड़े दिखाई देते हैं, जिससे खुजली होती है और इलाज करना मुश्किल होता है। गांठदार प्रुरिटस, घातक त्वचा लिम्फोमा आदि जैसे रोग देखे जाते हैं। यदि कोई रोगी सिफलिस से संक्रमित है, तो वह एचआईवी-नकारात्मक लोगों की तुलना में तेजी से रोग विकसित करता है। सिफलिस की तृतीयक अवधि, एक नियम के रूप में, संक्रमण के बाद कुछ महीनों के भीतर होती है।
एचआईवी संक्रमित त्वचा के घावों को लगातार डॉक्टर की देखरेख में होना चाहिए। आमतौर पर, उपचार के सकारात्मक प्रभाव को प्राप्त करने के लिए उपचार के लंबे पाठ्यक्रम और दवाओं की बड़ी खुराक की आवश्यकता होती है। उपचार के बाद, रोकथाम के लिए संकेतित दवाएं लेना आवश्यक है। पुन: संक्रमण की संभावना को कम करने के लिए, रोगियों को मनोवैज्ञानिक सहायता और सावधानीपूर्वक देखभाल की आवश्यकता होती है।
एचआईवी संक्रमण (एचआईवी - ह्यूमन इम्युनोडेफिशिएंसी वायरस) की घटनाओं में लगातार वृद्धि हो रही है। विशेष रूप से त्वचा के घावों में एचआईवी संक्रमण के अंतिम चरणों और विभिन्न अवसरवादी रोगों की उपस्थिति वाले रोगियों की संख्या में उल्लेखनीय वृद्धि हुई है। इन परिवर्तनों का निदान अक्सर सामान्य चिकित्सकों, साथ ही त्वचा विशेषज्ञों और संक्रामक रोग विशेषज्ञों के लिए पूर्व-अस्पताल स्तर पर बड़ी कठिनाइयों को प्रस्तुत करता है।
एचआईवी संक्रमण और अवसरवादी रोगों की कई विशिष्ट अभिव्यक्तियों में, त्वचा के घाव एक विशेष स्थान पर कब्जा कर लेते हैं, क्योंकि रोग के प्रकट होने के क्षण से ही वे इसकी सबसे लगातार और प्रारंभिक अभिव्यक्ति हैं। पैथोलॉजिकल प्रक्रिया में त्वचा की भागीदारी सामान्य रूप से इम्युनोडेफिशिएंसी दोनों के कारण होती है और यह तथ्य कि एचआईवी न केवल टी-हेल्पर लिम्फोसाइटों को संक्रमित करता है, बल्कि लैंगरहैंस कोशिकाएं भी होती हैं, जो त्वचीय प्रतिरक्षा प्रतिक्रियाओं में महत्वपूर्ण भूमिका निभाती हैं और संभवतः, साइट हैं त्वचा में प्राथमिक एचआईवी प्रतिकृति की...
2011-2014 में आईसीएच नंबर 2 में, जहां मास्को में 80% से अधिक एचआईवी संक्रमित रोगी अस्पताल में भर्ती हैं, हमने 586 रोगियों को विभिन्न त्वचा अभिव्यक्तियों के साथ देखा, जो कुल अस्पताल में भर्ती (एचआईवी संक्रमण के चौथे चरण में) का 69% था - 88%)। उन्हें 3 समूहों में विभाजित किया जा सकता है: एचआईवी संक्रमण के प्रकट होने के दौरान त्वचा की अभिव्यक्तियाँ, द्वितीयक अभिव्यक्तियों के चरण में रोग (चरण 4) और त्वचा के घाव जो एचआईवी संक्रमण से जुड़े नहीं हैं। त्वचा के घाव महान नैदानिक मूल्य के हो सकते हैं। अक्सर रोग के विकास के शुरुआती चरणों में (संक्रमण के 3-4 सप्ताह बाद), रोगी की त्वचा पर एक तीव्र एक्सेंथेमा दिखाई दे सकता है (मोनोन्यूक्लिओसिस-जैसे सिंड्रोम और लिम्फैडेनोपैथी के बाद तीसरा स्थान), व्यक्तिगत एरिथेमेटस स्पॉट से मिलकर और पपल्स। एक मैकुलोपापुलर दाने एचआईवी संक्रमित लोगों में एक प्रकार का त्वचा का घाव है, जिसे अभी तक एक विशिष्ट नोसोलॉजिकल स्थिति प्राप्त नहीं हुई है। दाने व्यापक हैं, आमतौर पर हल्के खुजली के साथ। यह मुख्य रूप से ट्रंक, गर्दन और चेहरे के ऊपरी आधे हिस्से पर स्थानीयकृत होता है; दूरस्थ अंग शायद ही कभी प्रभावित होते हैं। पैपुलर दाने को एचआईवी संक्रमण के लिए त्वचा की रूपात्मक प्रतिक्रिया की अभिव्यक्ति के रूप में माना जाता है। त्वचा में परिवर्तन बुखार के साथ होते हैं, ऑरोफरीनक्स के श्लेष्म झिल्ली में परिवर्तन (आमतौर पर मौखिक गुहा के कैंडिडिआसिस)। तीव्र चरण के कम होने (2-2.5 सप्ताह) के बाद, स्पॉट और पपल्स सहज प्रतिगमन से गुजरते हैं। तीव्र एचआईवी संक्रमण में एक्सेंथेमा रूपात्मक विशिष्टता में भिन्न नहीं होता है, इसलिए रोगियों को अक्सर निदान के साथ अस्पताल भेजा जाता है: तीव्र श्वसन वायरल संक्रमण, विषाक्त-एलर्जी प्रतिक्रिया, खसरा, रूबेला। यह ध्यान दिया जाना चाहिए कि रोगियों की इस श्रेणी में प्रतिरक्षा स्थिति की स्थिति में आदर्श से महत्वपूर्ण विचलन नहीं है, और एंजाइम इम्यूनोसे द्वारा एचआईवी के लिए रक्त परीक्षण में संदिग्ध या नकारात्मक परिणाम हैं, क्योंकि विशिष्ट एंटीबॉडी अभी तक उपलब्ध नहीं हैं। में प्रारंभिक तिथियांएचआईवी संक्रमण का निदान केवल पोलीमरेज़ चेन रिएक्शन द्वारा पुष्टि की जा सकती है। इन रोगियों में एचआईवी के लिए सीरोलॉजिकल प्रतिक्रियाएं बाद में सकारात्मक हो जाती हैं, अधिक बार रोग के तीव्र चरण की शुरुआत से 6-12 सप्ताह के बाद।
एचआईवी संक्रमित लोगों में से एक तिहाई में, एटियोट्रोपिक दवाओं के साथ-साथ एआरवीटी के साथ विभिन्न अवसरवादी संक्रमणों के उपचार की शुरुआत से कुछ हफ्तों के भीतर, एरिथेमेटस स्पॉट और पपल्स के रूप में एक व्यापक खुजली वाली दाने दिखाई दी, जिसे एक माना जाता था दवा-प्रेरित विषाक्त-एलर्जी प्रतिक्रिया। हमने विशेष रूप से स्टीवंस-जॉनसन सिंड्रोम और विषाक्त एपिडर्मल नेक्रोलिसिस में अधिक गंभीर दवा प्रतिक्रियाएं भी देखीं।
इस प्रकार, इस तथ्य के बावजूद कि एचआईवी संक्रमण, त्वचा के घावों जैसे कपोसी के सार्कोमा, त्वचा और मौखिक श्लेष्मा के लगातार कैंडिडिआसिस, अक्सर आवर्तक दाद सिंप्लेक्स और दाद दाद, सेबोरहाइक जिल्द की सूजन, मोलस्कम कॉन्टैगिओसम के त्वचा संबंधी अभिव्यक्तियों के नैदानिक रूपों का एक बहुत कुछ है। , "बालों वाले » जीभ के ल्यूकोप्लाकिया और भद्दे मौसा, को एचआईवी संक्रमण के सबसे विशिष्ट और नैदानिक रूप से महत्वपूर्ण मार्करों के लिए जिम्मेदार ठहराया जाना चाहिए, खासकर अगर वे की पृष्ठभूमि के खिलाफ होते हैं सामान्य लक्षण- बुखार, लिम्फैडेनोपैथी, कमजोरी, दस्त, वजन कम होना। यह ध्यान दिया जाना चाहिए कि रोग की गतिशीलता में, विभिन्न त्वचा के घाव वापस आ सकते हैं, फिर से प्रकट हो सकते हैं, एक दूसरे को बदल सकते हैं, विभिन्न प्रकार के संयोजन दे सकते हैं।
उपरोक्त सभी को देखते हुए, त्वचा और श्लेष्म झिल्ली के घावों वाले एचआईवी संक्रमण वाले रोगियों को त्वचा विशेषज्ञ द्वारा निरंतर निगरानी की आवश्यकता होती है। चल रहे उपचार से सकारात्मक प्रभाव प्राप्त करने के लिए, त्वचा रोगों के लिए चिकित्सा के लंबे पाठ्यक्रम और उपयोग की जाने वाली दवाओं की अधिकतम खुराक आवश्यक है, और इलाज के बाद, संकेतित दवाओं को रोगनिरोधी रूप से लिया जाना चाहिए। त्वचा रोगों के उपचार के अलावा, एचआईवी संक्रमण वाले रोगियों को एआरवीटी की नियुक्ति के लिए संकेत दिया जाता है। त्वचा की अभिव्यक्तियों का निदान बहुत व्यावहारिक महत्व का है, क्योंकि यह एचआईवी संक्रमण के पहले निदान, एआरटी के समय पर नुस्खे और रोगी के जीवन की गुणवत्ता और जीवन प्रत्याशा में सुधार में योगदान देता है।
साहित्य
- बार्टलेट जे।, गैलेंट जे।, फाम पी।, मजूस ए। आई।एचआईवी संक्रमण के नैदानिक पहलू। एम .: अनार। 2013. 590 पी।
- एचआईवी संक्रमण और एड्स / एड। वी, वी। पोक्रोव्स्की। दूसरा संस्करण।, संशोधित। और अतिरिक्त एम।: जियोटार-मीडिया, 2010। 192 पी। (श्रृंखला "नैदानिक सिफारिशें")।
- मोत्स्वालेदी एमएच, विस्सर डब्ल्यू।रंजित त्वचा // डर्माटोल क्लिन में एचआईवी से जुड़े संक्रामक और भड़काऊ डर्माटोज़ का स्पेक्ट्रम। 2014; 32(2): 211-225. डीओआई: 10.1016/जे। दिनांक 2013.12.006। ईपब 2014 जनवरी 22।
- राणे एस.आर., अग्रवाल पी.बी., कडगी एन.वी., जाधव एम.वी., पुराणिक एस.सी.एचआईवी और एड्स रोगियों में त्वचीय अभिव्यक्तियों का हिस्टोपैथोलॉजिकल अध्ययन // इंट जे डर्माटोल। 2014; 53(6): 746-751. डीओआई: 10.1111/आईजेडी.12298। एपब 2013 दिसंबर 10. पीएमआईडी: 24320966।
- जकारिया ए., खान एम.एफ., हल ए.ई., ससापू ए., लेरॉय एम.ए., माफ़ी जे.टी., शाकाशिरो ए., लोपेज़ एफ.ए.ए.नए निदान किए गए एचआईवी // जे ला स्टेट मेड सोक के साथ एक रोगी में त्वचा की अभिव्यक्तियों के साथ प्रसारित क्रिप्टोकरंसी का मामला। 2013; 165(3): 171-174.
- मिस्चनिक ए।, क्लेन एस।, टिंटेलनोट के।, ज़िमरमन एस।, रिकर्ट्स वी।क्रिप्टोकरंसी: केस रिपोर्ट, महामारी विज्ञान और उपचार के विकल्प // Dtsch Med Wochenschr। 2013 जुलाई 16; 138(30): 1533-8. डीओआई: 10.1055/एस-0033-1343285।
- नगौना टीके, क्रस्टेवा डी।, ड्रकुलोव्स्की पी।, तोग्यूओ आरके, कॉआनफैक सी।, अंबे ए।, रेनेस जे।, डेलापोर्टे ई।, बॉयोम एफएफ, मल्ली एम।, बर्टआउट एस।यौंडे (कैमरून) एचआईवी संक्रमित रोगियों // मायकोसेस के बीच कैंडिडा अल्बिकैंस कॉम्प्लेक्स में छोटी प्रजातियों कैंडिडा अफ्रीकाना, कैंडिडा स्टेलेटोइडिया और कैंडिडा डब्लिनिनेसिस की जांच। 2014, 7 अक्टूबर। डीओआई: 10.1111/myc.12266।
- बरनबास आर. वी., सेलुम सी।एचआईवी -1 संचरण में संक्रामक सह-कारक हरपीज सिंप्लेक्स वायरस टाइप -2 और एचआईवी -1: नई अंतर्दृष्टि और हस्तक्षेप // वर्तमान। एचआईवी रेस। अप्रैल 2012; 10(3):228-237.
- गौविया एआई, बोर्गेस-कोस्टा जे।, सोरेस-अल्मेडा एल।, सैक्रामेंटो-मार्क्स एम।, कुट्ज़नर एच।हरपीज सिंप्लेक्स वायरस और साइटोमेगालोवायरस सह-संक्रमण मानव इम्युनोडेफिशिएंसी वायरस // क्लिन एक्सप डर्माटोल से संक्रमित महिला में अत्यधिक जननांग अल्सर के रूप में पेश करता है। सितम्बर 23, 2014
- गाबे ओ.एफ., ओकवुन्डु सी.आई., डेडीकोट एम., फ्रीमैन ई.ई.एचआईवी संक्रमित वयस्कों में गंभीर या प्रगतिशील कापोसी सारकोमा का उपचार // कोक्रेन डेटाबेस सिस्ट रेव। 2014, 13 अगस्त; 8: सीडी003256।
- दुग्गन एस.टी., कीटिंग जी.एम.पेगीलेटेड लिपोसोमल डॉक्सोरूबिसिन: मेटास्टैटिक स्तन कैंसर, डिम्बग्रंथि के कैंसर, मल्टीपल मायलोमा और एड्स से संबंधित कपोसी के सार्कोमा // ड्रग्स में इसके उपयोग की समीक्षा। 2011, 24 दिसंबर; 71(18): 2531-2558।
- हू वाई।, कियान एचजेड, सन जे।, गाओ एल।, यिन एल।, ली एक्स।, जिओ डी।, ली डी।, सन एक्स।, रुआन वाई।और अन्य। बीजिंग में पुरुषों के साथ यौन संबंध रखने वाले एचआईवी संक्रमित और असंक्रमित पुरुषों में गुदा मानव पैपिलोमावायरस संक्रमण // जे एक्वायर इम्यून डेफिक सिंड्र। 2013, 1 सितंबर; 64(1): 103-114.
- विडेला एस।, डार्विच एल।, कनाडास एमपी, कोल जे।, पिनोल एम।, गार्सिया-क्यूयस एफ।, मोलिना-लोपेज़ आरए, कोबारसी पी।, क्लॉटेट बी।, सिरेरा जी।और अन्य। एचआईवी पॉजिटिव पुरुषों // सेक्स ट्रांसम डिस के बीच गुदा, शिश्न और मौखिक साइटों से जुड़े मानव पैपिलोमावायरस संक्रमण का प्राकृतिक इतिहास। जनवरी 2013; 40(1):3-10.
एम. वी. नागिबिना* , 1 ,
चिकित्सा विज्ञान के उम्मीदवार
एन एन मार्टिनोवा **, चिकित्सा विज्ञान के उम्मीदवार
ओ ए प्रेस्नाकोवा **
ई टी वदोविना**
बी. एम. ग्रुजदेव***,चिकित्सा विज्ञान के उम्मीदवार
* GBOU VPO MGMSU उन्हें। ए। आई। एव्डोकिमोवा रूसी संघ के स्वास्थ्य मंत्रालय,मास्को
** GBUZ IKB नंबर 2,मास्को
*** एमएचसी एड्स,मास्को
संक्रमण का पहला लक्षण है। हालांकि, ज्यादातर मामलों में, ऐसी अभिव्यक्तियों पर किसी का ध्यान नहीं जाता है, जो पैथोलॉजी के आगे बढ़ने में योगदान देता है। इसलिए इस तरह के लक्षण होने पर आपको यह सुनिश्चित कर लेना चाहिए कि कहीं ऐसी कोई भयानक बीमारी तो नहीं है।
कुछ लोगों को पता है कि महिलाओं और पुरुषों में एचआईवी संक्रमण के साथ एक दाने कैसे प्रकट होता है, फोटो आपको इसी तरह के प्रश्न का उत्तर खोजने में मदद करेगा, और आप उन्हें स्वयं पा सकते हैं। इसके अलावा, नियुक्ति के समय, एक त्वचा विशेषज्ञ एचआईवी के साथ दाने के प्राथमिक लक्षणों की एक तस्वीर प्रदर्शित करने में सक्षम होता है।
ज्यादातर मामलों में, एचआईवी के साथ दाने (फोटो देखें) निम्नलिखित रूपों में होता है:
एचआईवी संक्रमण वाले शरीर पर उपरोक्त प्रकार के दाने रोगियों में सबसे अधिक बार पाए जाते हैं। प्रत्येक बीमारी की अपनी नैदानिक विशेषताएं होती हैं, जो उन पर निर्भर करती हैं, और इन रोगों के उपचार के लिए दृष्टिकोण अलग-अलग होता है।
एचआईवी संक्रमण से जुड़े दाने क्या हैं?
एचआईवी के साथ शरीर पर चकत्ते के स्थान के आधार पर, उन्हें दो बड़े समूहों में विभाजित किया जाता है: एक्सेंथेमा और एनेंथेमा।
Exanthema एचआईवी (फोटो) के साथ त्वचा पर कोई भी दाने है, जो केवल बाहर की तरफ स्थानीय होता है और वायरस के संपर्क में आने से उकसाया जाता है। Enanthema भी डर्माटोज़ के समान तत्वों की उपस्थिति को दर्शाता है, हालांकि, वे केवल श्लेष्म झिल्ली पर स्थित होते हैं और विभिन्न नकारात्मक कारकों के कारण होते हैं। Enanthema अक्सर इम्युनोडेफिशिएंसी के शुरुआती चरणों में प्रकट होता है, लेकिन यह समझा जाना चाहिए कि शरीर में वायरस की उपस्थिति की परवाह किए बिना ऐसी बीमारी अपने आप विकसित हो सकती है।
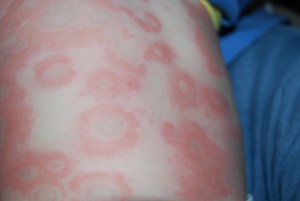
तस्वीर में, त्वचा पर एचआईवी के तीव्र चरण में एक धमाका एक विशद नैदानिक तस्वीर के साथ है। संक्रमित रोगियों में, किसी भी डर्मेटोज़ को विशेष रूप से आक्रामक विकास की विशेषता होती है। साथ ही, वे चिकित्सा के लिए खराब प्रतिक्रिया देते हैं और बार-बार पुनरुत्थान के साथ होते हैं।
एचआईवी के साथ दाने कहाँ दिखाई देता है? इस तरह के सवाल अक्सर मरीजों के हित में होते हैं। एक डॉक्टर उनका जवाब देने में सक्षम है, और जब यह लक्षण प्रकट होता है, तो विभेदक निदान करना और इस तरह की बीमारी का कारण पता लगाना महत्वपूर्ण है। एचआईवी के तीव्र चरण में दाने के लक्षण कितने समय तक रहते हैं, यह पैथोलॉजी के प्रकार और किए गए चिकित्सीय उपायों पर निर्भर करता है। ज्यादातर मामलों में, तत्व शरीर पर स्थित होते हैं, लेकिन गर्दन और चेहरे की त्वचा को भी प्रभावित कर सकते हैं। अक्सर, प्रारंभिक अवस्था में एचआईवी संक्रमित लोगों में दाने, इसकी एक तस्वीर यहां दी गई है, तीव्र अभिव्यक्तियों के साथ है। इसमे शामिल है:
- पसीने के उत्पादन में वृद्धि।
- आंतों का विकार, दस्त के रूप में प्रकट होता है।
- बुखार।
- बढ़े हुए लिम्फ नोड्स।
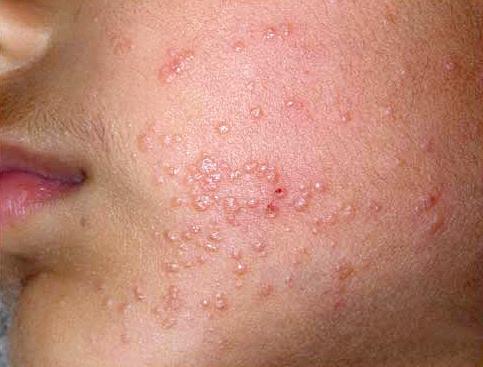
एचआईवी के साथ एक विपुल दाने और ऊपर बताए गए पहले लक्षणों को हमेशा एक इम्युनोडेफिशिएंसी अवस्था के संकेत के रूप में नहीं माना जाता है, क्योंकि वे नैदानिक रूप से इन्फ्लूएंजा, मोनोन्यूक्लिओसिस के समान हैं। लेकिन उपचार से भी तत्व पूरे शरीर में फैलने लगते हैं, रोगी की स्थिति बिगड़ जाती है। यह पहले से ही एड्स के संभावित संक्रमण के रूप में मूल्यांकन के लायक है।
एचआईवी संक्रमण के साथ त्वचा पर दाने कब तक दिखाई देते हैं, यह निश्चित रूप से कहना मुश्किल है, क्योंकि प्रत्येक रोगी की एक अलग विकृति होती है। ज्यादातर मामलों में, वायरस के शरीर में प्रवेश करने के 14-56 दिनों के बाद इस तरह की अभिव्यक्ति होती है।
फंगल माइक्रोफ्लोरा के कारण शरीर पर एचआईवी संक्रमण (फोटो) के साथ त्वचा पर चकत्ते
इम्युनोडेफिशिएंसी में त्वचा के माइकोटिक घाव सबसे आम हैं। इस समूहइसमें कई बीमारियां शामिल हैं जो तेजी से बढ़ रही हैं। एचआईवी के साथ त्वचा पर चकत्ते चिकित्सा के साथ भी ठीक से समाप्त नहीं होते हैं।
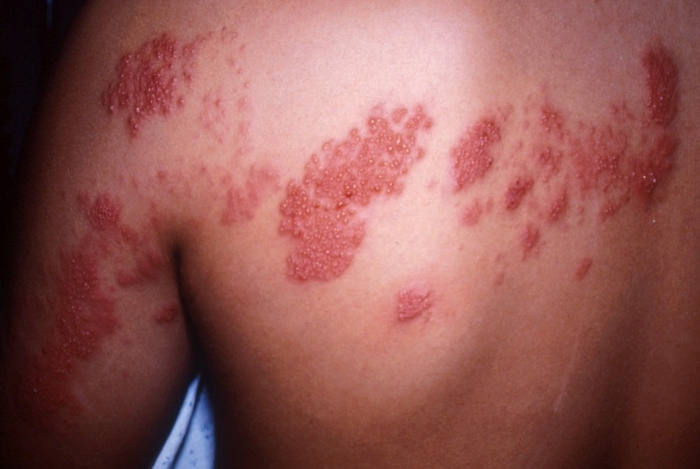
पूरे शरीर में फंगल घाव देखे जा सकते हैं, न केवल ट्रंक पीड़ित होता है, बल्कि अंग, पैर, हाथ, खोपड़ी भी होती है।
एचआईवी संक्रमण (एड्स) के साथ त्वचा पर चकत्ते, जिसकी एक तस्वीर एक विशेषज्ञ द्वारा दिखाई जा सकती है, निम्नलिखित रोग स्थितियों के संकेत हो सकते हैं:
- रूब्रोफाइटिया. यह ज्यादातर मामलों में असामान्य रूप से प्रकट होता है। एचआईवी (फोटो) के साथ लाल त्वचा के दाने अक्सर फ्लैट पपल्स की तरह दिखते हैं। सूक्ष्म परीक्षा के दौरान, बड़ी संख्या में रोगजनकों का पता लगाना संभव है। इस तरह की विकृति चिकित्सकीय रूप से हथेलियों और पैरों को प्रभावित करने वाले सेबोरहाइक डर्मेटाइटिस, एक्सयूडेटिव एरिथेमा, केराटोडर्मा से मिलती जुलती है। अक्सर paronychia, onychia के गठन का कारण बनता है।
- कैंडिडिआसिस।पुरुषों में एचआईवी का पहला संकेत एक दाने है, जिसकी एक तस्वीर आप स्वयं पा सकते हैं। अक्सर, मजबूत सेक्स में इम्युनोडेफिशिएंसी इस तरह से प्रकट होती है। एक समान लक्षण युवा लोगों में सबसे अधिक बार देखा जाता है, तत्व स्थानीयकृत होते हैं, एक नियम के रूप में, जननांगों पर, मुंह के श्लेष्म झिल्ली, गुदा के पास, वे अक्सर नाखूनों पर, वंक्षण क्षेत्र में पाए जा सकते हैं। जब दाने बड़े क्षेत्रों में फैल जाते हैं, तो यह अल्सर कर सकता है, रोती हुई सतह बना सकता है और दर्द के साथ हो सकता है। यदि कैंडिडिआसिस अन्नप्रणाली को प्रभावित करता है, तो रोगी निगलने में दर्द, खाने में कठिनाई, उरोस्थि में जलन के बारे में चिंतित हैं।
- वर्सिकलर. इस मामले में एचआईवी के साथ चकत्ते क्या हैं? पैथोलॉजी अलग-अलग धब्बों के साथ होती है जो विलय नहीं करते हैं, वे व्यास में 0.5 सेमी से अधिक नहीं होते हैं, कुछ मामलों में वे 2-3 सेमी तक पहुंच सकते हैं। समय के साथ, तत्व पपल्स या सजीले टुकड़े में बदल जाते हैं। ऐसा संकेत एड्स के किसी भी चरण में हो सकता है।
एचआईवी के साथ क्या चकत्ते होते हैं जो प्रकृति में वायरल होते हैं?
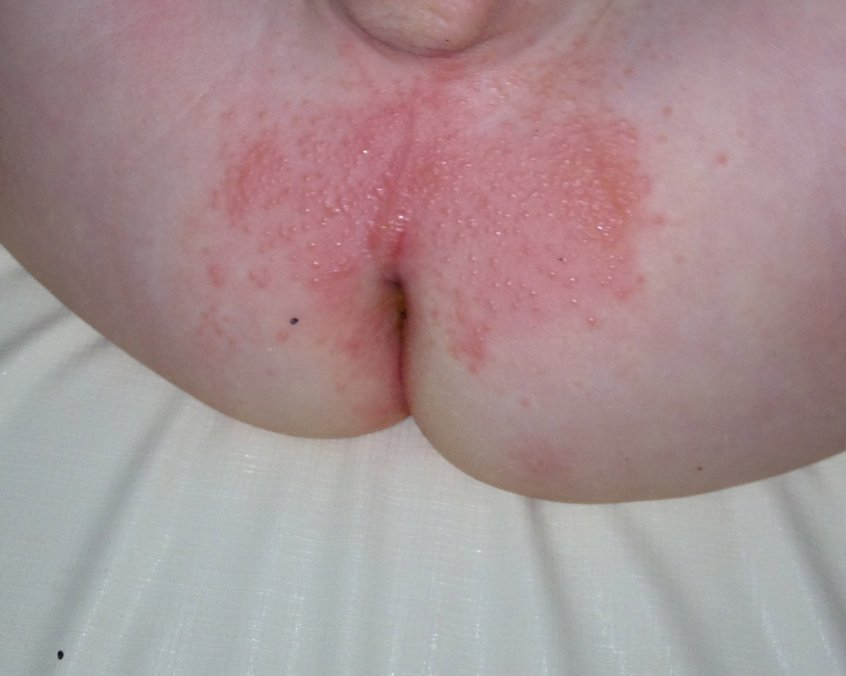
इम्युनोडेफिशिएंसी में एक वायरल प्रकृति की त्वचा विकृति भी काफी सामान्य है। उन्हें रोग की प्रगति के किसी भी चरण में देखा जा सकता है। निम्नलिखित त्वचा संबंधी घावों को सबसे आम माना जाता है:
- लाइकेन सिंप्लेक्स. स्वागत कक्ष में डॉक्टर इस प्रकृति के एड्स वाले चकत्ते दिखा सकते हैं। वे बुलबुले की तरह दिखते हैं जो अक्सर फट जाते हैं, दर्दनाक क्षरण पैदा करते हैं जो ठीक होने के इच्छुक नहीं होते हैं। इस तरह के लक्षण गुदा, मौखिक गुहा, जननांगों में देखे जाते हैं, अन्नप्रणाली, ब्रांकाई, ग्रसनी, शायद ही कभी - हाथ, पिंडली, रीढ़ की हड्डी, बगल को भी प्रभावित कर सकते हैं।
- दाद. अक्सर एक इम्युनोडेफिशिएंसी स्टेट का पहला संकेत बन जाता है। एक्सयूडेट के साथ बुलबुले के साथ, क्षतिग्रस्त होने पर, दर्दनाक कटाव उजागर होते हैं। यह कहना मुश्किल है कि एचआईवी के साथ दाने कितने समय तक रहता है, जिसमें हर्पेटिक चरित्र होता है, कभी-कभी यह छूट में नहीं जाता है। अक्सर लिम्फ नोड्स में वृद्धि के साथ।
- साइटोमेगालोवायरस संक्रमण. यह शायद ही कभी त्वचा को प्रभावित करता है। ऐसा संकेत एड्स के लिए एक प्रतिकूल रोग का निदान है।
- कोमलार्बुद कन्टेजियोसम. इस रोग में तत्व चेहरे, गर्दन, सिर पर स्थानीय होते हैं और गुदा और जननांगों को भी प्रभावित कर सकते हैं। वे विलीन हो जाते हैं, साथ में बार-बार रिलेपेस होते हैं।
एड्स (एचआईवी संक्रमण) के साथ पुष्ठीय दाने महिलाओं और पुरुषों में कैसा दिखता है: फोटो
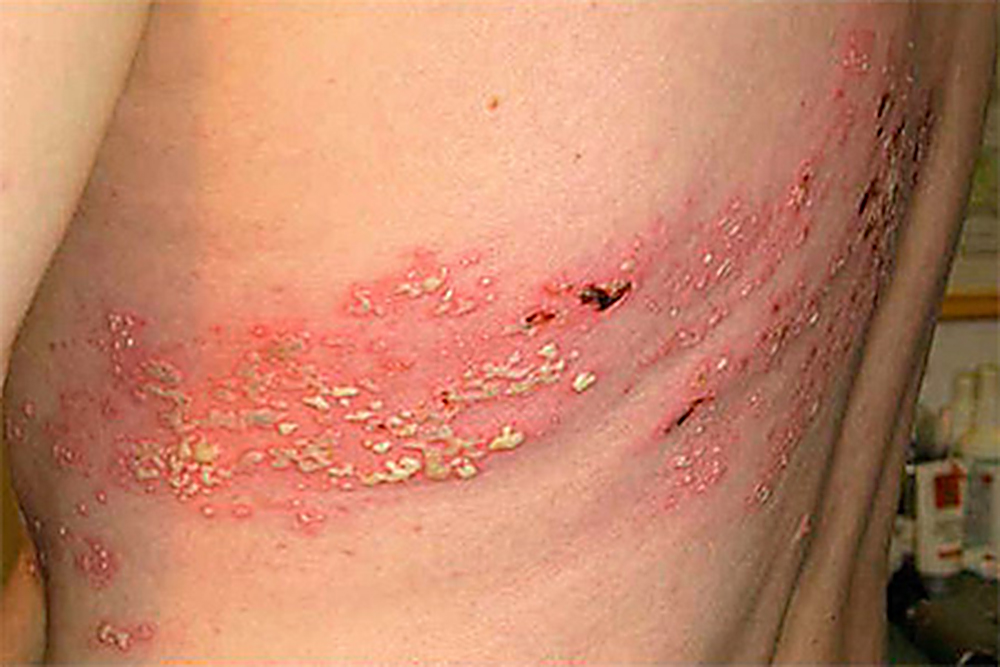 ज्यादातर मामलों में इम्युनोडेफिशिएंसी में पुष्ठीय घाव स्ट्रेप्टोकोकस या स्टैफिलोकोकस ऑरियस के कारण होते हैं। एक नियम के रूप में, रोगी ऐसी बीमारियों से चिंतित हैं:
ज्यादातर मामलों में इम्युनोडेफिशिएंसी में पुष्ठीय घाव स्ट्रेप्टोकोकस या स्टैफिलोकोकस ऑरियस के कारण होते हैं। एक नियम के रूप में, रोगी ऐसी बीमारियों से चिंतित हैं:
- रोड़ा। इसमें कई संघर्षों का आभास होता है, जो क्षतिग्रस्त होने पर पीली पपड़ी बनाते हैं। वे मुख्य रूप से दाढ़ी और गर्दन पर स्थित होते हैं।
- लोम। चिकित्सकीय रूप से, तत्व मुँहासे के समान होते हैं। एचआईवी के दाने में खुजली होती है या नहीं? एक नियम के रूप में, पैथोलॉजी खुजली के साथ होती है। ज्यादातर मामलों में, ऊपरी छाती, पीठ, चेहरा प्रभावित होता है और शरीर के अन्य हिस्से भी समय के साथ प्रभावित होते हैं।
- पायोडर्मा। बाहरी मौसा याद दिलाता है। यह त्वचा की बड़ी परतों में स्थित होता है, जिसका इलाज करना मुश्किल होता है, और लगातार पुनरावर्तन होने का खतरा होता है।
रक्त वाहिकाओं के काम के उल्लंघन में प्रकट होना
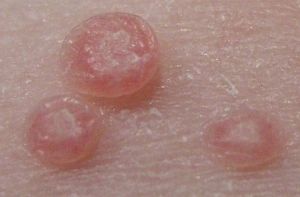
एचआईवी (एड्स) से संक्रमित होने पर त्वचा पर क्या दाने हो जाते हैं, जिसकी तस्वीर यहां दी गई है, अगर वाहिकाएं क्षतिग्रस्त हो जाती हैं? इस मामले में, टेलैंगिएक्टेसिया, रक्तस्राव, एरिथेमेटस स्पॉट देखे जाते हैं। स्थानीयकरण बहुत विविध हो सकता है, ज्यादातर मामलों में ट्रंक पीड़ित होता है।
इसके अलावा, रोगी अक्सर एचआईवी के साथ एक मैकुलोपापुलर दाने विकसित करते हैं, इसकी तस्वीर ढूंढना मुश्किल नहीं है। यह अंगों, ऊपरी शरीर, सिर, चेहरे पर स्थित है। तत्व एक दूसरे के साथ विलय नहीं करते हैं, एचआईवी खुजली के साथ एक समान दाने।
इम्युनोडेफिशिएंसी वायरस से संक्रमित अधिकांश लोग सेबोरहाइक डर्मेटाइटिस से पीड़ित होते हैं। यह एक स्थानीयकृत और सामान्यीकृत रूप में हो सकता है। यह विकृति एड्स का एक सामान्य लक्षण है। प्रभावित क्षेत्रों के महत्वपूर्ण छीलने के साथ।
कपोसी सारकोमा
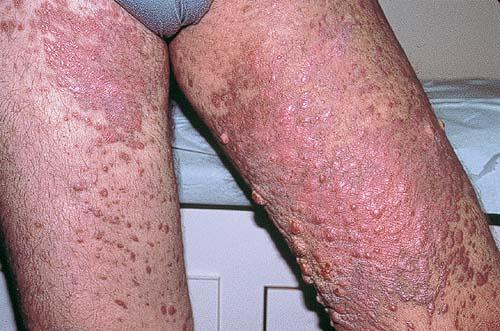 एड्स से पीड़ित कई रोगी कपोसी सारकोमा जैसी घातक बीमारी से पीड़ित होते हैं। यह आंत और त्वचीय रूप में हो सकता है। उत्तरार्द्ध त्वचा को नुकसान के साथ है, जबकि पूर्व में रोग प्रक्रिया में आंतरिक अंग शामिल हैं। अक्सर वे बीमारी के बाहरी और आंतरिक दोनों लक्षणों के साथ समानांतर में आगे बढ़ते हैं।
एड्स से पीड़ित कई रोगी कपोसी सारकोमा जैसी घातक बीमारी से पीड़ित होते हैं। यह आंत और त्वचीय रूप में हो सकता है। उत्तरार्द्ध त्वचा को नुकसान के साथ है, जबकि पूर्व में रोग प्रक्रिया में आंतरिक अंग शामिल हैं। अक्सर वे बीमारी के बाहरी और आंतरिक दोनों लक्षणों के साथ समानांतर में आगे बढ़ते हैं।
कपोसी के सरकोमा को एक घातक पाठ्यक्रम की विशेषता है, यह तेजी से प्रगति करता है और चिकित्सीय उपायों के लिए अच्छा जवाब नहीं देता है। इस मामले में दाने में एक चमकदार लाल या भूरा रंग होता है, जो चेहरे, गर्दन, जननांगों, मौखिक श्लेष्म पर स्थानीयकृत होता है। यह क्षतिग्रस्त हो सकता है, फिर रोगी व्यथा की शिकायत करते हैं। अक्सर सार्कोमा के साथ लिम्फ नोड्स बढ़ जाते हैं।
एक नियम के रूप में, रोग प्रतिरक्षा के अंतिम चरण में युवा लोगों में विकसित होता है, जब रोगियों के पास जीने के लिए 1.5-2 वर्ष से अधिक नहीं होते हैं।
विशेष रूप से कहने के लिए जब एचआईवी संक्रमण के साथ शरीर पर एक धमाका दिखाई देता है, जिसकी तस्वीर सबसे विविध हो सकती है, काफी मुश्किल है, क्योंकि कई डर्माटोज़ हैं, और वे एड्स के शुरुआती और बाद के चरणों में विकसित हो सकते हैं। यदि आपको इस प्रकार की कोई समस्या है, तो आपको निदान और स्पष्टीकरण के लिए किसी चिकित्सा संस्थान से संपर्क करना चाहिए सही कारणव्याधि।