A statisztikák szerint a traumás agysérülések a fiatalok összes rokkantságának 10%-át teszik ki, és a legtöbb esetben kiábrándító prognózis társul a késői orvosi segítségért. A traumás agysérülés bizonyos típusaira jellemző a fényintervallum jelenléte, amely során nincsenek életveszélyes jelek, ezért az emberek nem kérnek segítséget. De egy idő után (néhány óra vagy akár nap) visszafordíthatatlan változások következnek be az agyban, amelyek halálhoz vagy tartós munkaképesség-csökkenéshez vezetnek. Ezért fontos pontosan tudni, hogyan nyilvánul meg ez vagy az ilyen típusú sérülés, és mit kell tenni ebben az esetben.
Okok és osztályozás
A leggyakoribb fejsérülések:
- közúti balesetek;
- háztartási sérülések;
- sportsérülések;
- lőtt sebek, tompa és éles tárgyakkal okozott sérülések;
- ipari balesetek.
A traumás agysérülés egy gyűjtőfogalom, amely magában foglalja a koponya és annak tartalmának (agyszövet, artériás és vénás erek, agymembránok, koponya idegrostok) különböző típusú és súlyosságú károsodásait.
A TBI-nek 2 csoportja van:
- Zárt TBI- ez olyan károsodás, amelyben a koponya aponeurotikus lemezének integritása nem sérül. A fejbőr és az alatta lévő lágy szövetek sérültek vagy nem, és koponyatörés előfordulhat, vagy nem. De a fő feltétel az, hogy a koponya belső környezete sérülés következtében megőrizze feszességét (nem kommunikál a külsővel, amit az aponeurosis integritása biztosít).
- Nyissa meg a TBI-t- az aponeurosis integritásának károsodása és a koponya belső környezete és a külső környezet közötti üzenet jelenléte esetén diagnosztizálják. Ebben az esetben a nyílt traumának 2 típusát különböztetjük meg: áthatoló és nem áthatoló. Ha a dura mater épsége megsérül, akkor a sérülés áthatoló, ha nem, akkor nem áthatoló.
Alapvetően fontos megkülönböztetni ezt a két típusú TBI-t, mivel nyitott esetben nagyon nagy a kockázata az agy és a membránok fertőzésének másodlagos agyhártyagyulladás vagy encephalitis kialakulásával. Ez pedig teljesen más terápiás taktikát és megelőző intézkedéseket igényel.
Videó a traumás agysérülésről:
A klinikai változat szerint vannak:
- agyszövet megrázkódtatása;
- az agy idegszövetének zúzódása;
- agykompresszió.
A súlyosságtól függően vannak:
- enyhe TBI;
- mérsékelt TBI;
- súlyos TBI.
A súlyosság meghatározására a Glasgow-kóma skálát használják. Ha a beteg 13-15 pontot ért el ezen a skálán, akkor a TBI enyhe, 9-12 pont - közepes, 3-8 pont - súlyos.
Az agysérülés klinikai tünetei
Tekintsük a TBI leggyakoribb klinikai változatait.
Az agyszövet megrázkódtatása
Általános szabály, hogy a zárt sérülések csoportjára utal. Az agyrázkódás során fellépő TBI enyhe, de ennek ellenére ez a leggyakoribb sérüléstípus. Az agyrázkódás nem jelent közvetlen életveszélyt, de a rehabilitációs időszak alatti kezelés és az orvosi ajánlások betartása hiányában különféle neurológiai szövődményeket okozhat, amelyek jelentősen csökkentik az emberi élet minőségét. Például agyrázkódás után gyakran alakul ki:
- epilepszia;
- tartós fejfájás;
- krónikus szédülés;
- állandó fáradtság;
- a munkaképesség csökkenése;
- depressziós hangulat;
- mentális zavarok.
Az első dolog, ami lehetővé teszi az agyrázkódás gyanúját, az a tény, hogy sérülés történt. Közvetlenül utána az áldozat elveszítheti az eszméletét. Ez általában 1-2 perc, de néha az eszméletlen időszak akár több óráig is eltarthat.
Fontos emlékezni! Az egészségügyi szakemberek kritikus 6 órás időszakot osztanak ki a TBI-re. Vagyis ha a beteg több mint 6 órán keresztül eszméletlen, akkor már kizárható az agyrázkódás, és gyanítható egy súlyosabb sérülés, például zúzódás.
Közvetlenül az ütközés után az áldozat fejfájásra panaszkodhat, hányingerrel, rövid távú memóriavesztéssel (a TBI-t retrográd amnézia jellemzi, amikor a személy nem emlékszik néhány percre a sérülés előtt).
Ezt követően zavaró lehet a nem erős fejfájás és a fokozott fáradtság, a koncentrációs képtelenség és a teljesítménycsökkenés. Az ilyen tünetek a sérülés után 1-2 hétig fennállnak, ha hosszabb ideig fennállnak, akkor nagy valószínűséggel szövődmények alakulnak ki az orvosi előírások be nem tartása miatt.
A leírt tünetek megnyilvánulási fokától függően az agyrázkódás 3 súlyossági foka különböztethető meg.
Azt is tudni kell, hogy agyrázkódás során az agyszövetben morfológiai elváltozások nincsenek (kiegészítő vizsgálati módszerekkel nem mutatták ki). Még a minimális változások is kizárják a diagnózist.
agysérülés
Az ilyen sérülés középpontjában az agyszövet károsodása áll, főleg hematómákkal (intracerebrális, epidurális, szubdurális). a TBI különböző súlyossági fokaiban fordulhat elő - az enyhétől a súlyosig (minden a vérzés típusától és méretétől, valamint az elhalt idegsejtek számától függ). A zúzódás szélsőséges mértékét zúzódásnak nevezik.
zúzódás tünetei:
- különböző súlyosságú tudatzavarok, egészen a transzcendentális kómáig;
- vér az orrüregből, vérzések a szem körül (a koponyaalap törésének jellegzetes tünete a szemüveg tünete);
- a koponya deformációja töréseknél;
- fejfájás és szédülés hányingerrel és hányással, amelyek nem enyhülnek;
- retrográd amnézia;
- különböző gócos neurológiai tünetek, amelyek az agykárosodás helyétől függenek (motoros, szenzoros zavarok, beszéd-, látás-, hallás-, görcsök, légzési elégtelenség, szívritmus stb.);
- sérülés külső jelei (sebek, horzsolások, hematómák, zúzódások).
Az összes tünet súlyosságától függően az agysérülés 3 súlyossági foka különböztethető meg. Ez a besorolás lehetővé teszi a betegség prognózisát. Ha a zúzódás enyhe, a prognózis kedvező, de maradványhatások lehetségesek, életveszély nem áll fenn. A 2. stádiumú zúzódás rosszabb prognózisú, és gyakrabban kíséri különféle neurológiai hiányosságok sérülés után. Gyakran 3. fokozatú sérülés esetén a betegnél zúzódásos sérülést diagnosztizálnak, amely magas mortalitással és agyhalállal jár.
Agykompresszió
Az agy összenyomódása elsősorban a koponyán belüli hematóma miatt következik be, amely zúzódás során keletkezett.
Fontos emlékezni! Zúzódások és intracerebrális vérzések esetén egyértelmű rést izolálnak, amikor közvetlenül a sérülés akut időszaka után a betegnek nincsenek kóros jelei, jól érzi magát és megtagadja a kórházi kezelést. De időközben, ha az ér megsérült, a vér továbbra is felhalmozódik és összenyomja az agyszövetet, ami a következő napokban annak duzzadásához és halálához vezethet. Ezért minden poszt-TBI-betegnek 1 hétig idegsebészeti kórházban kell maradnia szoros felügyelet mellett.
Az agyszövet összenyomódásával és az agy duzzadásával, ami a törzs (van légzőszervi és kardiovaszkuláris központ) beékelődését a foramen magnumba, ami azonnali halált okoz.
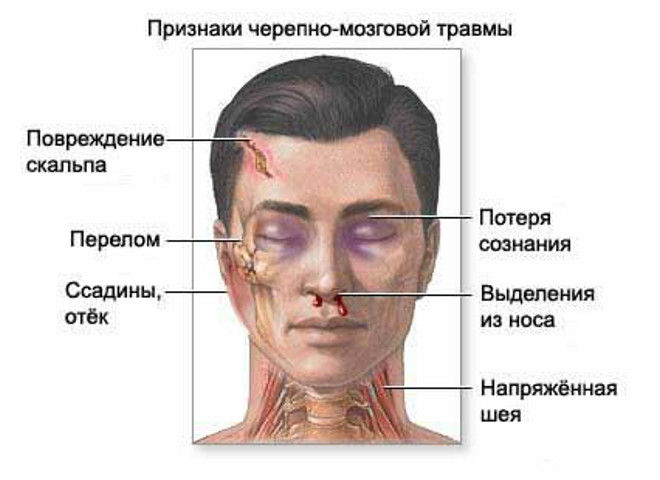
Az agyi kompresszió tünetei agyi (fejfájás, szédülés, hányinger, tudatzavar) és fokális tünetekből állnak, amelyek a vérzés helyétől függenek.
Diagnosztikai program
A traumás agysérülés diagnosztizálása nem nehéz, sokkal nehezebb meghatározni a típusát. Ennek a károsodásnak a mechanizmusát tekintve pedig több klinikai változat is megfigyelhető egyidejűleg.
Használat diagnosztizálásához:
- neurológiai és általános vizsgálat; És
Videó az agyrázkódás elsősegélynyújtásáról:
Fontos emlékezni! Bármilyen sérülés, még a legenyhébb is, amely legalább rövid távú eszméletvesztéssel jár, kórházi kezelést igényel. Ennek oka a potenciálisan életveszélyes állapotok nagy kockázata a jövőben.
A kezelés lehet konzervatív és operatív. A konzervatív terápia magában foglalja az ágynyugalom és minden egyéb orvosi ajánlás szigorú betartását, a gyógyszeres tüneti kezelést. Súlyos sérülések esetén a legtöbb esetben idegsebészeti kezelést kell végezni, és minél korábban kezdik a műtétet, annál jobb a prognózis.
A TBI prognózisa közvetlenül függ a sérülés súlyosságától és típusától. Nem szabad megfeledkeznünk arról, hogy ezt a sérülést magas mortalitás és súlyos korai és késői szövődmények kísérik. Ezért minden orvosi ajánlást be kell tartani annak érdekében, hogy sérülés után is megőrizze egészségét és tisztaságát.
43161 megtekintésben
Traumás agysérülés - a koponya és tartalmának (az agy és membránjai) mechanikai károsodása. Vannak zárt koponyaagyi sérülések, amelyekben nincsenek feltételek az agy és membránjainak fertőzésére, és nyitottak, szinte elkerülhetetlen mikrobiális szennyeződés kíséretében és mindig veszélyekkel inf. az agyhártya (meningitis) és az agy (tályogok, agyvelőgyulladás) szövődményei.
A zárt sérülés minden típusú craniocereberalis károsodását hordozza, a fej teljes épsége nem törik meg, vagy a koponya lágy szöveteinek sebét nem követi csontjainak sérülése. A nyitott craniocerebralis sérülést a fej és a koponyacsontok lágy szövetének egyidejű károsodása jellemzi. Ha a dura mater integritásának megsértésével jár, akkor áthatolónak nevezik. Az ilyen típusú traumás agysérülések esetén az agy fertőzésének kockázata különösen magas.
Tünetek
A traumás agysérülés tünetei gyakran közvetlenül a sérülés után jelentkeznek, és bizonyos idő elteltével is megjelenhetnek.
- Eszméletvesztés: közvetlenül a sérülés után alakul ki. A sérülés súlyosságától függően néhány perctől több óráig (sőt napokig) tarthat. Ebben az esetben az áldozat nem válaszol a kérdésekre (vagy lassan és késve válaszol), előfordulhat, hogy nem válaszol hívásra, fájdalomra.
- Fejfájás: azután jelentkezik, hogy a személy visszanyerte az eszméletét.
- Hányinger és hányás, amely nem hoz enyhülést (általában egyszeri, a tudat helyreállítása után).
- Szédülés.
- Az arc vörössége.
- Izzadó.
- A fej csontjainak és lágyszöveteinek látható károsodása: ebben az esetben csonttöredékek, vérzés, bőrhibák láthatók.
- Haematoma (vérzés) a lágy szövetekben: a koponya csontjainak törésekor keletkezik. Talán a fül mögötti elhelyezkedése, valamint a szem körül (a "szemüveg" vagy "mosómedveszem" tünete).
- CSF szivárgás az orrból vagy a fülből (liquorrhoea). A likőr egy cerebrospinális folyadék, amely biztosítja az agy táplálkozását és anyagcseréjét. Normális esetben a koponya és az agy csontjai közötti résszerű üregben található. A koponyaalap törésével a koponya csontjaiban hibák képződnek, a csontok melletti dura mater elszakad, és a cerebrospinális folyadéknak az orrüregbe vagy a külső hallójáratba való kiáramlásához a feltételek megteremtődnek.
- Görcsrohamok: a karok és lábak izomzatának önkéntelen összehúzódása, esetenként eszméletvesztéssel, nyelvharapással és vizeletürítéssel.
- Memóriavesztés (amnézia): Trauma után alakul ki, általában a trauma előtti amnézia (retrográd amnézia), bár lehetséges az anterográd amnézia (röviddel a trauma utáni események emlékének elvesztése) is.
Az agy felületes ereinek traumás károsodása esetén traumás subarachnoidális vérzés (a vér az agy membránjai közötti térbe jutva) kialakulhat, és a következő tünetek alakulnak ki:
- hirtelen és erős fejfájás;
- fotofóbia (fájdalmas érzés a szemben, ha bármilyen fényforrásba néz, vagy ha megvilágított szobában van);
- hányinger és hányás, amely nem hoz enyhülést;
- eszméletvesztés;
- a nyak suboccipitalis izmainak feszülése a fej hátradöntésével.
Ezenkívül lehetséges az úgynevezett fokális tünetek kialakulása (amelyek az agy egy bizonyos területének károsodásához kapcsolódnak).
A homloklebeny károsodása a következő tüneteket okozhatja:
- beszédzavarok: a beteg elmosódott beszéde (például "kása a szájban"). Ezt motoros afáziának nevezik;
- bizonytalan járás: gyakran a beteg járás közben hajlamos a hátára esni;
- gyengeség a végtagokban (például féltípus szerint - a bal karban és a bal lábban, jobb kézés jobb láb).
A temporális lebeny károsodása a következő tüneteket okozhatja:
- beszédzavarok: a beteg nem érti a hozzá intézett beszédet, bár hallja (anyanyelve idegen nyelvnek hangzik számára). Ezt szenzoros afáziának nevezik;
- a látómezők elvesztése (a látás hiánya a látómező bármely részén);
- görcsös rohamok, amelyek a végtagokban vagy az egész testben figyelhetők meg.
A parietális lebeny károsodása a test egyik felében az érzékenység megsértését okozhatja (a személy nem érez érintést, nem érez hőmérsékletet és fájdalmat a fájdalmas ingerek során).
Az occipitalis lebeny károsodása látásromlást okozhat – vakságot vagy korlátozott látóteret az egyik vagy mindkét szemen.
A kisagy károsodása a következő tüneteket okozhatja:
- a mozgások koordinációjának megsértése (mozgás söprése, fuzzy);
- járás bizonytalansága: a beteg járás közben oldalra fordul, akár esések is előfordulhatnak;
- nagy kiterjedésű vízszintes nystagmus (ingaszerű szemmozgások, "a szemek futnak" egyik oldalról a másikra);
- csökkent izomtónus (izomhipotenzió).
Vannak olyan tünetek is, amelyek a koponyaidegek károsodására utalnak:
- sztrabizmus;
- az arc aszimmetriája („ferde” száj mosolygáskor, különböző méretű szemrés, a nasolabialis redő simasága);
- halláskárosodás.
jelek
Az agyrázkódást a tünetek hármasa jellemzi: eszméletvesztés, hányinger vagy hányás, valamint retrográd amnézia. Fokális neurológiai tünetek hiányoznak.
agyi zúzódás Azokban az esetekben diagnosztizálják, amikor az agyi tüneteket fokális agykárosodás jelei egészítik ki. Az agyrázkódás és az agyi zúzódás, valamint az agy enyhe zúzódása közötti diagnosztikai határok nagyon bizonytalanok, és ilyen helyzetben a "kommóció-zúzódás szindróma" kifejezés a legmegfelelőbb, amely jelzi annak súlyosságát. Agyi zúzódás előfordulhat mind a sérülés helyén, mind az ellenkező oldalon az anti-sokk mechanizmusnak megfelelően. Az agyrázkódás során bekövetkező eszméletvesztés időtartama a legtöbb esetben néhány perctől több tíz percig tart.
Enyhe agysérülés. A sérülést követő 1 órában eszméletvesztés, fejfájás, hányinger, hányás jellemzi. A neurológiai státuszban a szemek ritmikus rángatózása oldalra nézve (nystagmus), meningeális jelek, a reflexek aszimmetriája figyelhető meg. A röntgenfelvételek koponyatöréseket mutathatnak. A cerebrospinális folyadékban - a vér keveréke (subarachnoidális vérzés).
Mérsékelt agysérülés. A tudat több órára kikapcsol. Emlékezetvesztés (amnézia) a traumát megelőző eseményekre, magára a traumára és az azt követő eseményekre. Fejfájás, ismételt hányás panaszai. Rövid távú légzési rendellenességek, pulzusszám, vérnyomás észlelhető. Lehetnek mentális zavarok. Meningealis jelek figyelhetők meg. A fokális tünetek egyenetlen pupillaméretben, beszédzavarban, végtaggyengeségben stb. A koponyavizsgálat gyakran feltárja a boltozat és a koponyaalap töréseit. A lumbálpunkció jelentős szubarachnoidális vérzést mutatott.
Súlyos agysérülés. A tudat elhúzódó leállása (akár 1-2 hétig) jellemzi. Felfedik a létfontosságú funkciók súlyos megsértését (a pulzusszám, a nyomásszint, a légzés gyakorisága és ritmusa, a hőmérséklet változása). A neurológiai státuszban az agytörzs károsodásának jelei vannak - lebegő mozgások szemgolyók, nyelési zavarok, izomtónusváltozások stb. A karok és lábak gyengesége a bénulásig, valamint görcsös rohamok jelentkezhetnek. A súlyos zúzódást általában a boltozat és a koponyaalap törései, valamint koponyán belüli vérzések kísérik.
Agykompresszió traumás hematóma kialakulását jelenti, gyakran epidermális vagy szubdurális. Időben történő diagnózisuk két egyenlőtlen helyzetet foglal magában. Egy egyszerűbbnél van egy „fényes időszak”: az egy idő után magához tért beteg ismét „terhelni” kezd, apatikussá, letargikussá, majd elaludttá válik. Sokkal nehezebb felismerni a hematómát egy kómában lévő betegnél, amikor az állapot súlyossága például az agyszövet zúzódásával magyarázható. A traumás koponyán belüli hematómák kialakulását térfogatuk növekedésével általában bonyolítja a tentoriális sérv kialakulása - az agy kiemelkedése, amelyet egy hematóma szorít a kisagyi csíp nyílásába, amelyen keresztül az agytörzs áthalad. Progresszív kompressziója ezen a szinten az oculomotoros ideg károsodásában (ptosis, mydriasis, exotropia) és az ellenoldali hemiplegiában nyilvánul meg.
A koponyaalap törése elkerülhetetlenül különböző mértékű agyi zúzódás kíséretében, amelyet a koponyaüregből a nasopharynxbe, a szemkörnyéki szövetekbe és a kötőhártya alá, a középfül üregébe való behatolás jellemez (otoszkópia a dobhártya vagy annak cianotikus színét tárja fel törés).
Az orr- és fülvérzés lokális trauma következménye lehet, tehát nem a koponyaalap-törés konkrét jele. Hasonlóképpen, a „szemüvegtünet” gyakran az arc tisztán lokális traumájának eredménye. Patognomikus, bár nem elengedhetetlen, hogy a cerebrospinális folyadék az orrból (rhinorrhoea) és a fülből szivárogjon (otorrhoea). A cerebrospinális folyadék orrból való kiáramlásának megerősítése a "teáskanna tünet" - a rhinorrhoea egyértelmű növekedése, amikor a fejet előre döntik, valamint a glükóz és a fehérje kimutatása az orrváladékban, tartalmuk szerint. a cerebrospinális folyadék. A halántékcsont piramisának törését az arc- és a cochleovestibularis idegek bénulása kísérheti. Egyes esetekben az arcbénulás csak néhány nappal a sérülés után következik be.
Az akut hematómák mellett a koponyasérülést bonyolíthatja a krónikusan növekvő vér felhalmozódása az agyban. Általában ilyen esetekben szubdurális hematóma van. Általában az ilyen betegeket - gyakran csökkent memóriával rendelkező idős embereket, akik alkoholizmusban is szenvednek - már az agytörzs összenyomódásával járó dekompenzáció stádiumában kerülnek kórházba. A koponyasérülés, ami sok hónapja volt, általában nem súlyos, a beteg amnéziás.
Kezelés
Az enyhe fejsérülés kezelése csak tüneti ellátásra korlátozódik. Fájdalomra fájdalomcsillapítókat írnak fel, súlyos autonóm diszfunkció esetén - béta-blokkolókat és bellatamint, alvászavarokra - benzodiazepineket. Enyhe TBI esetén a klinikailag jelentős agyi ödéma általában nem alakul ki, ezért a diuretikumok kijelölése nem praktikus. A hosszan tartó ágynyugalom kerülendő – sokkal előnyösebb a beteg korai visszatérése a megszokott környezetbe. De szem előtt kell tartani, hogy sok beteg teljesítménye 1-3 hónapon belül korlátozott. A benzodiazepinek, fájdalomcsillapítók, különösen a koffeint, kodeint és barbiturátokat tartalmazó tartós kontrollálatlan bevitele hozzájárul a poszttraumás rendellenességek krónikussá válásához. Az enyhe TBI-ben szenvedő betegeknél gyakran írnak fel nootróp szereket - piracetam (nootropil) 1,6-3,6 g / nap, pyritinol (encephabol) 300-600 mg / nap, cerebrolizin 5-10 ml intravénásan, glicin 300 mg / nap naponta a nyelv alá. A betegeknek gyakran nem annyira gyógyszerekre van szükségük, mint inkább a tüneteik lényegének tapintatos és részletes magyarázatára, rövid időn belüli visszafejlődésük elkerülhetetlenségére és az egészséges életmód elveinek betartásának szükségességére.
A súlyos TBI kezelése elsősorban a másodlagos agykárosodás megelőzésére irányul, és a következő intézkedéseket tartalmazza:
1) az átjárhatóság fenntartása légutak(a szájüreg és a felső légutak nyálkahártyájától való tisztítás, légcsatorna bevezetése). Légzési elégtelenség hiányában mérsékelt kábításhoz az oxigént maszkon vagy orrkáteren keresztül adják be. Mélyebb tudatzavar esetén tüdőkárosodás, légzőközpont depresszió, intubáció és gépi lélegeztetés szükséges. Az aspiráció elkerülése érdekében ürítse ki a gyomrot orr-gyomorszondával. A stresszes gyomorvérzés megelőzése - az aspirációs tüdőgyulladás kockázati tényezője - antacidok bevezetésével jár;
2) a hemodinamika stabilizálása. Szükséges a hikovolémia korrekciója, amely vérvesztéssel vagy hányással járhat, elkerülve a túlzott folyadékbevitelt és a fokozott agyödémát. Általában elegendő 1,5-2 l / nap sóoldat vagy kolloid oldat. A glükóz oldatok beadását kerülni kell. A vérnyomás jelentős emelkedésével vérnyomáscsökkentő gyógyszereket írnak fel (béta-blokkolók, angiotenzin-konvertáló enzim-gátlók, diuretikumok, klonidin). Nem szabad megfeledkezni arról, hogy az agyi keringés károsodott autoregulációja miatt
a vérnyomás gyors csökkenése agyi ischaemiát okozhat; különös gondossággal kell eljárni a hosszú ideje artériás hipertóniában szenvedő idős betegek esetében. Alacsony vérnyomás esetén folyadékot, kortikoszteroidokat, vazopresszorokat adnak be;
3) ha hematóma gyanúja merül fel, azonnali idegsebész konzultáció szükséges;
4) az intracranialis hypertonia megelőzése és kezelése. Amíg a vérömleny nincs kizárva, a mannit és más ozmotikus diuretikumok adása veszélyes lehet, de gyors eszméletvesztés és sérvjelek (pl. pupillatágulat) esetén, ha műtétet terveznek, 100-200 ml egy 20 %-os mannitoldatot kell gyorsan intravénásan beadni (előkatéterezni). hólyag). 15 perc elteltével a lasixot beadják (20-40 mg intramuszkulárisan vagy intravénásan). Ez lehetővé teszi, hogy időt nyerjen a beteg kutatására vagy sürgősségi szállítására;
5) erős izgalom esetén nátrium-oxibutirát (10 ml 20%-os oldat), morfium (5-10 mg intravénásan), haloperidodin (1-2 ml 0,5%-os oldat) adható, azonban a szedáció nehezíti a tudatállapot felmérésére, és oka lehet a korai diagnózisú hematómáknak. Ezenkívül a nyugtatók túlzott és indokolatlan beadása a kognitív funkciók késleltetett helyreállításának oka lehet;
6) epilepsziás rohamok esetén a Relanium-ot intravénásan adják be (2 ml 0,5% -os oldatot intravénásan), majd azonnal orálisan antiepileptikumokat írnak fel (karbamazepin, 600 mg / nap);
7) a beteg táplálása (nazogasztrikus szondán keresztül) általában a 2. napon kezdődik;
8) antibiotikumokat írnak fel agyhártyagyulladás kialakulására vagy profilaktikusan nyílt traumás agysérülésre (különösen a CSF-sipoly esetén);
9) az arcideg traumája általában a halántékcsont piramisának törésével jár, és lehet idegkárosodás vagy a csontcsatorna duzzanata. Az utóbbi esetben az ideg integritása nem sérül, és a kortikoszteroidok hasznosak lehetnek;
10) a látás részleges vagy teljes elvesztése összefügghet traumás opticus neuropathiával, amely idegzúzódás, bevérzés és/vagy az azt ellátó ér görcse és elzáródása következménye. Amikor ez a szindróma előfordul, nagy dózisú kortikoszteroidok bevezetése javasolt.
Osztályozás
A TBI osztályozása biomechanikáján, típusán, típusán, természetén, formáján, a károsodás súlyosságán, a klinikai fázison, a kezelési időszakon és a sérülés kimenetelén alapul.
A biomechanika szerint a TBI következő típusait különböztetjük meg:
- ütésálló (a lökéshullám a kapott ütés helyéről terjed, és gyors nyomáseséssel halad át az agyon az ellenkező oldalra);
- gyorsulás-lassulás (az agyféltekék mozgása és forgása egy fixebb agytörzshez képest);
- kombinált (mindkét mechanizmus egyidejű hatása).
A sérülés típusa szerint:
- fokális (a medulla helyi makrostrukturális károsodása jellemzi, kivéve a pusztulási területeket, a kis- és nagyfokális vérzéseket az ütközés, az ellensokk és a lökéshullám területén);
- diffúz (feszültség és terjedés az axonok elsődleges és másodlagos szakadásával a szemiovális központban, corpus callosumban, kéreg alatti képződményekben, agytörzsben);
- kombinált (fokális és diffúz agykárosodás kombinációja).
A sérülés eredete szerint:
- primer elváltozások: az agy fokális zúzódásai és zúzódásos sérülései, diffúz axonkárosodás, primer intracranialis hematómák, törzsrepedések, többszörös intracerebrális vérzések;
- másodlagos elváltozások:
- másodlagos intracranialis tényezők miatt (késleltetett hematómák, CSF és vérkeringési zavarok intraventrikuláris vagy subarachnoidális vérzés miatt, agyödéma, hyperemia stb.);
- másodlagos extracranialis tényezők (artériás hipertónia, hypercapnia, hypoxemia, anaemia stb.) miatt
TBI típusa szerint:
- elszigetelt (bármilyen extracranialis károsodás hiánya);
- kombinált (extrakraniális károsodás a mechanikai energia következtében);
- kombinált (egyidejű expozíció különböző energiáknak: mechanikai és termikus / sugárzás / kémiai).
A természet:
- zárt - olyan károsodás, amely nem sérti a fej bőrének integritását; a koponyaboltozat csontjainak törése a szomszédos lágyszövetek károsodása nélkül, vagy a koponyaalap törése kialakult liquorrhoeával és vérzéssel (fülből vagy orrból);
- nyitott behatoló TBI - a dura mater károsodása nélkül,
- nyitott behatoló TBI - a dura mater sérülésével.
Súlyossága szerint a TBI 3 fokozatra oszlik: enyhe, közepes és súlyos. Ha ezt a rubrikát a Glasgow-kóma-skálával korreláljuk, az enyhe traumás agysérülés becslése 13-15, közepes - 9-12, súlyos - 8 vagy kevesebb pont.
Az enyhe traumás agysérülés enyhe agyrázkódásnak és agyi zúzódásnak, közepes vagy közepes agyi zúzódásnak, súlyos vagy súlyos agyi zúzódásnak, diffúz axonsérülésnek és akut agykompressziónak felel meg.
A TBI előfordulási mechanizmusa szerint:
- elsődleges (a traumás mechanikai energia agyra gyakorolt hatását nem előzi meg semmilyen agyi vagy extracerebrális katasztrófa);
- másodlagos (a traumás mechanikai energia agyra gyakorolt hatását agyi vagy extracerebrális katasztrófa előzi meg).
A TBI ugyanabban a betegben előfordulhat először vagy ismételten (kétszer, háromszor).
A TBI következő klinikai formáit különböztetjük meg:
- agyrázkódás;
- enyhe agysérülés;
- mérsékelt agyi zúzódás;
- súlyos agysérülés;
- diffúz axonkárosodás;
- agykompresszió.
A TBI során 3 alapvető időszakot különböztetnek meg: akut, köztes és távoli. A traumás agysérülés lefolyásának időtartama a TBI klinikai formájától függően változik: akut - 2-10 hét, közepes - 2-6 hónap, távoli klinikai felépüléssel - legfeljebb 2 év.
Elsősegély
Tekintettel a traumás agysérülés következményeinek súlyosságára, az elsősegélynyújtásnak feltétlenül tartalmaznia kell a következő intézkedéseket:
- Az áldozatot a hátára fektetik, miközben általános állapotát (légzés, pulzus) figyelik;
- Ha az áldozat eszméletlen, az oldalára kell fektetni, ami lehetővé teszi, hogy hányás esetén a hányás a légutakba kerüljön, és kizárja a nyelv lesüllyedésének lehetőségét is;
- A kötést közvetlenül a sebre helyezik;
- Nyílt craniocerebralis sérülés esetén a seb széleit be kell kötni, majd magát a kötést már felhelyezik.
A mentőhívás kötelező feltételei ennek az állapotnak a következő megnyilvánulásai:
- Bőséges vérzés;
- Vérzés a fülből és az orrból;
- Erős fejfájás;
- A légzés hiánya;
- zavar;
- eszméletvesztés több mint néhány másodpercig;
- egyensúlyhiányok;
- A karok vagy lábak gyengesége, egyik vagy másik végtag mobilitásának lehetetlensége;
- görcsök;
- ismételt hányás;
- Elmosódottság a beszédben.
Nyílt koponyaagyi sérülés esetén is kötelező mentőt hívni. Még akkor is, ha az elsősegélynyújtás után jól érzi magát, az áldozatnak orvoshoz kell fordulnia (keresse fel a sürgősségi osztályt).
Diagnosztika
A pozitív prognózis valószínűsége a traumás agysérülés áldozatával kapcsolatban a legnagyobb mértékben az időszerű és pontos diagnózistól függ. A korai diagnózis a beteg állapotának megfelelő kezeléssel együtt minimalizálja a traumás agysérülés negatív következményeit, és kulcsa az összes életfenntartó funkció és testrendszer teljes helyreállításának.
Különösen fontos a traumás agysérülés korai diagnózisa a hipotóniás vagy ischaemiás szindróma hátterében fellépő másodlagos (poszttraumás) agykárosodás kialakulásának jelentős kockázata miatt.
A legfontosabb kritérium az áldozat neurológiai állapotának meghatározása. Felmérik a test légzőrendszerének és szív-érrendszerének állapotát.
Bár a beteg általános vizsgálata nélkülözhetetlen állapotának sürgős felmérése szempontjából, nem ad kellően teljes klinikai képet, ezért a szakemberek műszeres diagnosztikai módszereket alkalmaznak:
- A traumás agysérülésen átesett, eszméletlen betegeknél röntgenvizsgálat kötelező, az agyröntgenen kívül a nyaki gerincről is felvételeket készítenek;
- a számítógépes tomográfia a traumás agysérülés legpontosabb diagnosztikai módszere;
- lumbálpunkció;
- angiográfia;
- koponyaűri nyomás mérése.
Következmények
Mindössze egy évvel a traumás agysérülés kezelése után lehet megfelelően megítélni annak következményeit, hiszen ebben az időszakban pozitív és negatív változások egyaránt bekövetkezhetnek. A traumás agysérülés következményei gyakran az áldozat életkorától függenek, például a 60 év felettiek sokkal nagyobb valószínűséggel halnak bele súlyos sérülésekbe, mint a fiatalok. A traumás agysérülés következményeinek osztályozására létrehozták a Glasgow Outcome Scale-t, amely öt kimeneti lehetőséget kínál:
- Felépülés. A nyílt vagy zárt koponyacerebrális sérülés következményei gyakorlatilag hiányoznak. Az áldozat visszatér a korábbi foglalkoztatási szintre.
- Mérsékelt fogyatékosság. Az áldozat neurológiai és mentális rendellenességeket tapasztal, amelyek megakadályozzák, hogy visszatérjen a szakmai tevékenységhez, de lehetővé teszik számára, hogy önállóan szolgálja magát.
- Súlyos rokkantság. A betegnek ápolónő segítségére van szüksége.
- vegetatív állapot. A külső ingerekre adott válasz hiánya miatt kómában van, anélkül, hogy képes lenne követni a parancsokat vagy hangokat adni.
- Halál. A betegnek nincs spontán légzése, szívverése és az agy elektromos aktivitása.
Rehabilitáció
A rehabilitáció olyan intézkedések rendszere, amelyek célja a károsodott funkciók helyreállítása, a beteg hozzáigazítása környezetés részvételét a társadalmi életben. Ezeknek a tevékenységeknek a végrehajtása a traumás agysérülés akut időszakában kezdődik. Ennek érdekében a következő feladatokat oldják meg:
- a legkedvezőbb feltételek megszervezése a reverzibilisen sérült struktúrák aktivitásának helyreállításához, valamint a sérült szövetek és szervek integritásának szerkezeti és funkcionális helyreállításához az idegszövet specifikus elemeinek növekedése és reprodukciója következtében;
- a légzőrendszerből és a szív-érrendszerből származó szövődmények megelőzése és kezelése;
- másodlagos kontraktúrák megelőzése a paretikus végtagokban.
Ezeknek a feladatoknak a végrehajtását egy intézkedéscsomag - gyógyszeres terápia, tornaterápia, munkaterápia - segíti elő. A traumás agysérülés rokkant szövődményei esetén a beteg szakszerű átirányítása szükséges.
A traumás agysérülés prognózisa ugyanolyan kötelező szerves része minden eset előzménye, valamint a diagnózis. A beteg kórházból való elbocsátásakor értékelik az azonnali funkcionális eredményeket, és megjósolják a kezelés végső eredményeit, amely meghatározza az orvosi és szociális intézkedések komplexét az optimalizáláshoz.
A traumás agysérülésen átesett fogyatékossággal élők komplex rehabilitációs rendszerének egyik fontos láncszeme a professzionális rehabilitáció, amely abból áll, hogy a fogyatékos személy pszichológiai fókuszt ad. munkaügyi tevékenység egészségügyi okokból, munkaügyi ajánlások a racionális foglalkoztatási konstrukcióról, szakképzésről és átképzésről.
Zárva
A zárt craniocerebralis sérülés nagyon súlyos és kellemetlen jelenség. Az orvosi gyakorlatban többféle sérülést szokás figyelembe venni: zúzódás, agyrázkódás, agy összenyomódása, valamint az axonális diffúz károsodás.
Az agyra gyakorolt hatás a sérülés súlyosságától és természetétől függ. Elég összetett lehet. Ebben az esetben a diffúz agykárosodást különféle zúzódások kísérhetik. A beteg kezelése mindezen feltételektől függ. Nézzük meg részletesebben a károsodás típusait.
Zárt craniocerebralis sérülés - agyrázkódás
Ez a forma a leggyakoribb. Ebben az esetben rövid eszméletvesztés, memóriazavar (a sérülés előtti vagy közvetlenül utáni eseményekre vonatkozóan) lehetséges. Többek között ezzel a zárt TBI-vel a következő tünetek a leggyakoribbak:
- fejfájás;
- hányás;
- a szemmozgások rövid távú zavarai;
- szédülés;
- a vérnyomás változásai;
- pulzus-ingadozások.
Zárt súlyos traumás agysérülés - agyi zúzódás
Az agy helyi sérülései és zúzódásai nagyon változatosak, és a sérülés súlyosságától és természetétől függenek. Az ilyen károsodás az enyhétől a többszörösig terjedhet, a létfontosságú struktúrák károsodásával. A morfológiai változások a sérült területen szintén eltérőek. Köztük a következők:
- pontszerű vérzések;
- az egyes sejtcsoportok halála;
- helyi ödéma;
- kiterjedt változások a szövetek pusztulásával;
- az erek szakadása;
- súlyos duzzanat;
- vérzések.
Az agy zúzódásával járó zárt craniocerebralis sérülés szintén funkcionális rendellenességeket vált ki. Az agyi vérkeringés önszabályozásának lehetséges károsodása, a koponyaűri nyomás éles növekedése, az anyagcsere folyamatok megsértése. Az ilyen károsodások hatással lehetnek a szervezet más szerveire és folyamataira is. Felsoroljuk főbb következményeit:
- központi légzési rendellenességek;
- a szív- és érrendszeri aktivitás megsértése;
- a különböző metabolikus mechanizmusok károsodása;
- a májra, a vesére, a tüdőre és más szervekre gyakorolt hatások;
- érzékszervi zavarok a végtagokban;
- epilepszia;
- bénulás;
- vegetatív rendellenességek.
Diffúz axonkárosodás a koponya és az agy tompa traumájában
Jellemzője a hosszan tartó eszméletvesztés, ami súlyos agykárosodást, tónuszavart, végtagbénulást, decerebrációt, szemmozgási zavarokat, szív- és érrendszeri és légzési zavarokat okoz. Számítógépes tomográfia segítségével kimutatható.
Agykompresszió
Az agy összenyomódása néha különböző súlyosságú zárt koponya-agyi sérülés eredményeként következik be. Leggyakrabban koponyán belüli hematómák, agyi ödéma, depressziós törés és egyéb okok okozzák. Az ilyen elváltozással járó zárt craniocerebralis sérülés korai felismerést, valamint sürgősségi beavatkozást, általában műtétet igényel.
Meg kell jegyezni, hogy a zárt TBI nemcsak önmagában súlyos, hanem súlyos következményekkel is jár. Ezért sürgős orvosi ellátás szükséges. Az illetékes szakemberek minden bizonnyal felállítják a helyes diagnózist és előírják a megfelelő kezelést.
nyisd ki
A nyitott craniocerebrális sérülés a koponya integritásának mechanikai károsodása, valamint minden, ami benne van: véredény, agy, idegek. Ugyanakkor a koponya és az agy nyílt sérülései esetén a koponya és az intrakraniális komponens érintkezése a külső környezettel megfigyelhető. A nyitott koponyacerebrális sérülés azonban, akárcsak a zárt, eltérő súlyosságú. Az ilyen sérülések súlyossága a következő mutatók alapján határozható meg: az eszméletvesztés és a memória elvesztésének időtartama, a tudatdepresszió mértéke és a neurológiai rendellenességek jelenléte.
Nagyon gyakran az orvosok azt mondják, hogy maga a koponya és az agy traumája nem olyan szörnyű, mint annak lehetséges következményei. Ha egy személynek nyílt koponyaagyi sérülése van, a következmények a legkedvezőtlenebbek lehetnek. Tekintsük őket részletesebben.
Ha erős mechanikai hatást fejtenek ki a koponya felületén, általában fennáll az agy integritásának fokális károsodásának lehetősége. Ennek eredményeként az agy kérgi részei érintettek, ami vérzéshez és hematóma kialakulásához vezet. A hematóma pedig megakadályozza az agy vérerekkel való normális ellátását azok károsodása miatt.
Ezenkívül a nyitott koponyaagyi sérülés diagnosztizálásával gyakran megfigyelhető az agy összezúzása. Ebben az esetben nagyon gyakran az idegvégződések károsodása vagy szakadása következik be, amelyeket axonoknak neveznek. Az axonok felelősek az idegimpulzus átviteléért, amely leáll, vagy nem jut át teljesen, ha megsérülnek. Az ilyen tünetekkel járó betegeket megzavarja a légzés, a keringés működése, kómába esnek, amely jelentősen hosszú ideig, több héttől hónapig tarthat. Nyílt craniocerebralis sérülés, amelynek következményeit ilyen állapotok jellemzik az esetek 80% -ában, halálhoz vezet.
A koponya és az agy integritásának károsodásának következményei közé tartozik a gyakori ischaemiás stroke előfordulása az agy különböző részein. Ez általában akkor fordul elő, ha a megfelelő orvosi ellátás nem biztosított időben (a hematóma késői eltávolítása), amikor a vérnyomás jelentősen megemelkedik.
A nyílt koponyaagyi sérülés kezelése és hatékonysága nagymértékben függ az azonnali segítségtől. Az elsősegélynyújtás során a koponya épségének megsértése esetén létfontosságú a légzés helyreállítása és a vérzés megállítása. Ezenkívül nagyon fontos, hogy a beteg kórházba kerülésekor 100% oxigént lélegezzen. Ilyen sérülésekkel a beteget egy órán belül kórházba kell helyezni a kórházba, az idegsebészeti osztályra.
Amikor a beteget helyesen diagnosztizált diagnózissal szállítják kórházba, a nyílt koponyaagy-sérülés kezelése a koponya integritásának helyreállításából áll sebészeti beavatkozással, trombózisos formációk eltávolításával és gyógyszerek szedésével. A gyógyszerek célja, hogy ezáltal a koponyaűri nyomás szabályozása megvalósuljon, és javuljon a vér, és ennek következtében a tápanyagok hozzáférése az agyhoz.
Nyitott koponyasérülés után kedvező eredménnyel a beteget kiengedik a kórházból. Azonban hosszú ideje kötelező az egészségi állapot rendszeres ellenőrzése olyan szakemberek által, mint a neurológus, terapeuta, pszichológus és mások.
nehéz
Súlyos agysérülés esetén a kábulat vagy kóma típusú eszméletvesztés következik be, amely néhány órától több hétig tart. Emellett kifejezett motoros izgalom, nyelési zavarok, koponyatörések és agyvérzések, kitágult pupillák, hormetónia, végtagbénulás és mások is megfigyelhetők. A súlyos zúzódások eseteinek több mint felében az agy összenyomódása és hematómák képződnek. A nagyon súlyos traumás agysérülés gyakran egy személy halálához vezet.
A statisztikák szerint súlyos agyi zúzódásokat az áldozatok 5-6% -ánál rögzítenek. Ilyen sérülésekkel az ember létfontosságú funkcióinak súlyos megsértését rögzítik.
Tachycardia vagy bradycardia, artériás magas vérnyomás (néha hipotenzió), csökkent légzésszám és ritmus. Néha a súlyos traumás agysérülés primer agytörzsi neurológiai tüneteket okozhat: kétoldali ptosis vagy mydriasis, változó izomtónus, fokozott vagy elnyomott nyálkahártya- és bőrreflexek, valamint ínreflexek, decerebrális merevség, tónusos nystagmus, pillantásparesis és mások. .
Ez a tünet először retusálja a féltekei gócos tüneteket. Előfordulhatnak orális automatizmus reflexei, szubkortikális izomtónuszavarok és néha különféle típusú epilepsziás rohamok is. Néhány nappal később egyes esetekben zsírembólia és/vagy poszttraumás agyhártyagyulladás léphet fel.
Akut
A traumás agysérülés az idegsebészet egyik legösszetettebb és társadalmilag legjelentősebb problémája. Az élettempó felgyorsulása, a járművek számának növekedése, a gyártás összetettsége, szociális problémák a craniocerebralis sérülések gyakoriságának és súlyosságának növekedéséhez vezet. Ukrajnában évente körülbelül 200 000 ember szenved traumás agysérülést. A halálokok között a traumás agysérülés az első helyen áll a 45 év alattiak körében, megelőzve a szív- és érrendszeri és onkológiai betegségeket. A craniocerebrális sérülések az áldozatok 25-30%-ánál rokkantsághoz vezetnek.
Csak időben és magasan képzett idegsebészeti ellátással lehetséges az életmentés és a társadalomba való visszatérés a traumás agysérülés után, az idegképalkotás, az idegsebészet és az idegrendszer újraélesztésének minden modern módszerével.
Az Ukrajna Orvostudományi Akadémia Idegsebészeti Intézetének Neurotrauma Osztálya éjjel-nappal segítséget nyújt a traumás agysérülés minden típusában szenvedőknek:
- Agyrázkódás;
- Agyi zúzódások;
- A boltozat és a koponyaalap törése;
- Az agy összenyomódása koponyán belüli hematómák és nyomott törések által;
- Diffúz axonkárosodás.
Az osztály idegsebészei éjjel-nappali komputertomográfiás szkennerrel, műtővel, intenzív osztályral állnak rendelkezésére. Az osztály valamennyi idegsebésze jártas a traumás agysérülések esetén alkalmazott modern idegsebészeti műtétekben, beleértve a minimálisan invazív beavatkozásokat is.
Ukrajnában először kezdték meg az osztály idegsebései egy új, minimálisan invazív sebészeti beavatkozás sikeres alkalmazását – az intracranialis traumás hematómák helyi fibrinolízissel történő eltávolítását.
Az Ukrán Orvostudományi Akadémia Idegsebészeti Intézete Neurotrauma Osztályának gazdag gyakorlati és tudományos tapasztalatai alapján 2006. Ukrajna Egészségügyi Minisztériuma által jóváhagyott „Az orvosi ellátás protokolljai koponyaagyi sérülésekkel járó betegségek esetén”.
Gyermekeknél
A traumás agysérülés (TBI) a koponya és minden benne (agy, erek, agyidegek, agyhártya) mechanikai (ütési, kompressziós) károsodása. A traumás agysérülés lehet nyitott vagy zárt.
Nyílt traumás agysérülés - amikor a koponya sérült.
Zárt craniocerebralis sérülés - amikor nincs koponya károsodás.
A következő típusú sérülések vannak a zárt TBI-ban:
- Agyrázkódás.
- Agysérülés. Különböző súlyosságú (enyhe, közepes vagy súlyos) agykárosodás kíséri.
- Agykompresszió. Sérülés esetén a koponyán belüli ér megsérül, vér áramlik az üregébe és összenyomja az agyat.
Gyermekeknél ez a leggyakoribb és legenyhébb traumás agysérülés. Agyrázkódás esetén zúzódás, seb vagy dudor lehet a fejen, de a koponya ép. Ha lehetőségünk lenne belülről megnézni a gyerek agyát, akkor ott nem találnánk semmit: az agy olyan, mint az agy, mert az agyrázkódás során bekövetkező változások nagyon kis sejtszinten mennek végbe, csak az alatt láthatóak. egy mikroszkóp.
Szóval a gyerek beütötte a fejét. Hogyan lehet kideríteni, hogy volt-e agyrázkódás vagy sem? Vannak bizonyos tünetek, amelyek arra utalnak, hogy mégis agykárosodásról van szó.
Az agyrázkódást a következő tünetek jellemzik:
- Eszméletvesztés. Ez a jel nem kötelező: a gyermek néhány másodperctől néhány percig elveszítheti az eszméletét, vagy nem.
- Rövid távú memóriavesztés.
Memóriavesztési lehetőségek:
- memóriavesztés a sérülés idején, amikor a gyermek eszméletlen volt;
- a beteg nem emlékszik azokra az eseményekre, amelyek azután történtek, hogy magához tért.
Hányinger és hányás.
Fejfájás.
Miután a gyermek magához tért, lehetséges:
- Szédülés.
- Zaj a fülben.
- Gyengeség.
- Vérhullám az arcba.
- Izzadó.
- Letargia.
- Fájdalom a szem mozgatásakor.
- Fokozott bőrérzékenység.
- A testhőmérséklet emelkedése.
Mivel az agyrázkódás viszonylag enyhe agysérülés, a gyermek általános állapota általában a sérülés után 1-2 héten belül helyreáll.
De az agyrázkódást nem szabad félvállról venni. Hasonló tünetek nem csak agyrázkódást, hanem súlyosabb sérüléseket is kísérhetnek: agyi zúzódás, az agy összenyomódása a koponyaüregbe ömlő vér által stb. Mi jelzi ezeket a sérüléseket, és különösen érdemes figyelmeztetni a szülőket:
- A gyerek nem egy-két percre, hanem több tíz percre vesztette el az eszméletét.
- Gyakori ismételt hányás.
- Memória elvesztése hosszú ideig. Előfordulhat, hogy az aktuális eseményekre emlékező károsodás és a mentális aktivitás romlása következik be.
- Mentális zavarok.
- Beszédzavarok.
- Különböző pupillaméretek.
- Légzési vagy szívbetegségek.
- A sérülés után némi idővel (néhány órával vagy nappal), az eszmélet helyreállítása után újra megjelenik a fokozatos tudatdepresszió, a kábulat és az aktivitás jelentős csökkenése. Ez egy nagyon veszélyes állapot, amely az agy összenyomódásának az eredménye egy megrepedt érből kiáramló és a koponyaüregben felhalmozódó vér által. A beteg fokozatosan „visszahúzódik önmagába”, az állapot kábultsággal, kómával végződhet.
Penza Állami Egyetem
orvosi intézet
osztály TO és VEM
"Extrém és katonai medicina" tanfolyam
Traumás agysérülés
Penza 2003
Összeállította: az orvostudományok kandidátusa, egyetemi docens Melnikov V.L., Art. tanár Matrosov M.G.
A traumás agysérülés a leggyakoribb sérülések kategóriájába tartozik, összszámuk > 40%-át teszi ki, a súlyos koponya- és agysérülések mortalitása eléri a 70-80%-ot. A traumás agysérülés mechanizmusa lehet közvetlen és közvetett. A közvetett mechanizmusra példa a traumás agysérülés, amely a magasból a lábakra vagy a medencére zuhanás eredménye. Leszálláskor és a csontváz mozgásának leállításakor a koponya a tehetetlenség következtében mintegy a gerincre kerül és a koponyaalap törése következhet be. Ha ez nem történik meg, a koponya leáll, és az agy tovább mozogva megüti az alapját és az álló csontokat.
A traumás agysérülés osztályozásaAsztal 1.
|
Zárva |
nyisd ki |
|
1. Agyrázkódás |
I. A fej lágyrészeinek károsodása agysérülés jelei nélkül |
|
2. Agyi zúzódás (1, 2, 3 fok) |
2. A fej lágyrészeinek károsodása károsodott agyműködéssel (agyrázkódás, zúzódás, kompresszió). |
|
3. Az agy összenyomása a sérülése hátterében. |
3. A fej lágyszöveteinek, a koponyaboltozat és az agy csontjainak károsodása (zúzódás, kompresszió) - áthatoló és nem áthatoló. |
|
4. Az agy összenyomása egyidejű sérülés nélkül. |
4. A koponyaalap törése (zúzódás és kompresszió). |
|
5. A koponyaboltozat és az agy csontjainak károsodása (zúzódás, kompresszió). |
5. Lőtt sebek. |
Szindrómák: Hipertóniás - a cerebrospinális folyadék nyomása megnövekedett. Hipotenzív - a cerebrospinális folyadék nyomása csökken. Normotension - a cerebrospinális folyadék nyomása nem változik.
A traumás agysérülés diagnózisa: A klinikai tüneteknek négy fő csoportja van: agyi, lokális, meningealis és szár.
Agyi tünetek. Kialakulásuk az agy anyagának funkcionális (reverzibilis) változásán alapul. A sérülés után ezek a jelek fokozatosan visszafejlődnek, és végül nyomtalanul eltűnnek. Ezek tartalmazzák:
1. Eszméletvesztés. A szár típusa mentén halad, és három megnyilvánulási forma jellemzi: a) kábító - rövid távú tájékozódási zavarban, majd enyhe álmosságban fejeződik ki. Különös figyelmet kell fordítani a tudatzavar ezen formájára, mivel az áldozatok talpon maradnak, és a kábult állapotot nem tekintik eszméletvesztésnek; b) stupor - a tudatzavar súlyosabb foka, amelyben a durva ingerekre (fájdalom, hangos sírás) adott reakció továbbra is megmarad koordinált védőmozgások formájában, kinyitva a szemet; c) kóma - leborulás a környező világ észlelésének teljes elvesztésével, elmélyülés, amelyet adynamia, atónia, areflexia, életfunkciók depressziója jellemez.
2. Memória elvesztése (amnézia). Ez lehet: retrográd, amikor a betegek nem emlékeznek a sérülést közvetlenül megelőző eseményekre; anterográd - a sérülés után bekövetkezett események memóriavesztése; anteroretrográd - a memóriavesztés kombinált formája a sérülés előtti és utáni eseményekre.
Fejfájás. A fájdalom diffúz és lokális jellegű, a fej felrobbanása vagy szorítása.
Szédülés. Instabilitás a Romberg pozícióban.
Hányinger, hányás. A sérülés típusától és természetétől függően az émelygés lehet rövid távú, egy vagy két hányással, és hosszan tartó, gyakran ismétlődő hányással, akár fékezhetetlen is.
Mann-Gurevich pozitív tünete. Az orvos megkéri a beteget, hogy fejének elfordítása nélkül kövesse a szemével a kezében lévő tárgyat, és végezzen többször (3-5) lengő mozgást a tárgyon a frontális síkban. Ha a beteg egészségi állapota romlik, az agyi és vegetatív megnyilvánulások felerősödtek, tachycardia jelentkezett, akkor a tünet pozitívnak tekinthető.
7. Vegetatív tünetek. Gyengeség, zaj vagy fülcsengés, a bőr sápadtsága vagy hiperémia, fokozott nedvesség vagy szárazság, a pulzus labilitása és egyéb vegetatív megnyilvánulások.
Helyi(ők a fókuszban) tünetek. Megjelenésük oka az agy bármely részének szerves elváltozásában és a beidegzési zónában a funkcióvesztésben rejlik. A klinikailag meghatározott lokális tünetek nem mások, mint parézis, bénulás, érzékszervi zavarok és az érzékszervek diszfunkciója. Például: motoros vagy szenzoros afázia, anisocaria, a nasolabialis redő simasága, a nyelv eltérése, a végtagok monoparézise, hemiparesis stb.
Meningealis (héj) tünetek. Az agyhártya irritációjának következményei közvetlenül a traumák (zúzódások, repedések), a csontdarabok nyomása, az idegen testek, a hematómák (a dura mater baroreceptorai), a vér, a fertőzés és más összetevők által okozott irritáció. A tipikus kifejezett meningealis tünetek már külső vizsgálattal is kimutathatók. Kényszerhelyzetet vesz fel, oldalt fekve, hátravetett fejjel, lábait térd- és csípőízületeknél behajlítva („trigger” pozíció). Egy másik jellemző tulajdonság a fotofóbia. Az áldozat megpróbál elfordulni a fényforrástól, vagy takarja le az arcát. Fokozott ingerlékenység figyelhető meg, és a görcsös roham extrém reakcióvá válhat a durva ingerekre.
A betegek intenzív fejfájásra panaszkodnak, amelyet a fej mozgása súlyosbít. A fájdalom lokalizálása - frontális és occipitalis régiók besugárzással a nyakra vagy a szemgolyókra. Gyakran zavarja a szemgolyó fájdalma. Az agyhártya irritációja esetén hányinger és hányás figyelhető meg, ez utóbbi ismétlődő és legyengítő.
A patognomonikus meningealis jellemzők a nyak merevsége és a pozitív Kernig és Brudzinsky jelek. A testhőmérséklet 39-40 ° C-ra történő emelkedése jellemző, különösen, ha fertőzés csatlakozik.
Száratünetek. Genezisük szerint nem különböznek a helyiektől, de a károsodás csak az agytörzset és annak életfunkcióit szabályozó struktúrákat érinti. Az agytörzsi trauma lehet elsődleges, vagy az agy elmozdulása és a kisagyi csap nyílásában vagy az occipitocervicalis dural tölcsérben bekövetkező agytörzs sérülése következtében alakul ki.
A szártünetek nem felső szárra, alsó szárra és diszlokációs tünetekre oszthatók.
Felső szár(mezoencephaliás szindróma) tudatzavar jellemzi kábítás vagy kábulat formájában. A légzési rendellenességek enyhék - tachypnea és "rendezett légzés", amikor a belégzés és a kilégzés időtartama azonos lesz. A szív- és érrendszeri megbetegedések a szívfrekvencia 120 percenkénti emelkedéséből állnak. és a vérnyomás 200/100 Hgmm-ig emelkedik.
A felső szár tünetei közé tartozik számos szemmotoros rendellenesség. Ez a "lebegő tekintet" tünete, a függőleges és vízszintes síkban való eltérés, a konvergencia, a tekintet parézis stb.
Az izomtónus magas, a reflexek élénkültek vagy megnövekednek, kétoldali kóros reflexek jelennek meg a lábfejből (Babinsky, Gordon, Oppenheim). A nyelés nem zavart. A testhőmérséklet magas.
Alsó szár(bulbar) szindrómát súlyosabb állapot jellemzi. A tudat hiányzik - kóma. A légzési elégtelenség extrém mértéket ér el, a légzés kóros formái jelentkeznek. A pulzus gyenge és gyakori. A vérnyomás 70/40 Hgmm-re csökken. és alatta. A pupillák szélesek, a fényre adott reakció alig észrevehető. A nyelés súlyosan károsodott. A hőszabályozás csökken.
Diszlokációs szindróma- ez egy gyors átmenet a felső szárból az alsó szár szindrómába az agy megsértése következtében.
Traumás agysérülés lehet a cerebrospinális folyadék megnövekedett, normál vagy alacsony nyomásával, attól függően, hogy melyik hiper-, normo- és hipotenziós szindrómát különböztetjük meg. A szindróma diagnosztizálása a klinikai megnyilvánulások alapján és kiegészítő módszerek alkalmazásával is elvégezhető.
Hipertóniás szindróma a traumás agysérülést szenvedett áldozatok 65%-ánál fordul elő. Időseknél gyakrabban fordul elő. Kitörő fejfájással, magas vérnyomással, bradycardiával folytatódik. Az „emelt fej” (párna) pozitív tünete figyelhető meg - a betegek kényszerhelyzetet vesznek fel emelt fejvéggel, mivel a megemelt helyzet csökkenti a fejfájást.
Traumás agysérülés hipotenziós szindrómával a betegek 25%-ában fordul elő. Fiataloknál gyakrabban figyelhető meg a cerebrospinális folyadék nyomásának csökkenése, kompressziós fejfájással, normál vagy alacsony vérnyomással, tachycardiával. Kifejezett vegetatív jelek, gyakran sápadtságban, izzadásban nyilvánulnak meg. Fokozott fáradtság, letargia, mentális kimerültség figyelhető meg. A "fejjel lefelé" pozitív tünete - a páciensnek Trendelenburg helyzetbe adása csökkenti a fejfájást.
A beteg hanyatt fekvő helyzetében végzett lumbálpunkcióval a cerebrospinális folyadék cseppenként, percenként 60-as gyakorisággal folyik ki, a manométerrel mért nyomás 120-180 mm vízoszlop. Ezek a számok normálisnak tekinthetők. A cseppek gyakoriságának növekedését és a cerebrospinális folyadék nyomását magas vérnyomásnak, a csökkenést hipotóniának tekintik.
Minden agyrázkódásban és súlyosabb TBI-ben szenvedő betegnél lumbálpunkciót kell végezni.
További kutatási módszerek
kraniográfia- a leggyakoribb módszer. A traumás agysérülésben szenvedő betegek vizsgálatakor két felülvizsgálati koponyafelvétel szükséges: egyenes és oldalsó. .
ábra mutatja be a kraniogramok sémáját felmérési vetületekben magyarázattal együtt. 1.
Rizs. 1. Közvetlen (A) és oldalirányú (B) vetületben lévő koponyaogramok vázlata:
(A) 1. Piramis. 2. A főcsont kis szárnya. 3. Mastoid folyamat. 4. Atlantooccipital
közös. 5. Atlantoaxiális ízület. 6. Frontális sinus. 7. Sagittalis varrat. 8. Lambdoid varrás. 9. Koronális varrás. 10. Maxillaris sinus.
(B) 1. Piramis. 2. Főcsont. 3. Török nyereg. 4. A főcsont nagy szárnyainak elülső része. 5. Frontális sinus. 6. Koronális varrás. 7. Lambdoid varrás. 8., 9. A hüvelyartéria elülső és hátsó ágai, 10. Belső és külső hallójáratok. 11. A fülkagyló porcának árnyéka. 12. Az orrcsontok. 13. Arccsont. 14. Maxillaris sinus
Echoencephalográfia- ez az agy középső struktúráinak (tobozmirigy, III-as kamra, interhemispheric fissura stb.) helyzetének regisztrálása tőlük visszavert ultrahangjel (M-echo) vételével. A módszer az ultrahang azon képességén alapul, hogy különböző közegekben terjed, és visszaverődik az inhomogén akusztikai ellenállású szerkezeti képződmények határán. A tárgyról visszaverődő ultrahanghullámot az echoencephalograph képernyőjén a középvonal mentén elhelyezkedő csúcs formájában rögzítik. A koponyaüregben zajló volumetrikus folyamatokkal (hematómák, higromák, traumás ciszták, tályogok, daganatok) az agy medián struktúrái az egészséges félteke felé tolódnak el. Ez az echoencephalogramon az M-echo középvonaltól 3 mm-rel vagy annál nagyobb elmozdulásaként derül ki. Kifejezett volumetrikus folyamatok esetén, például epi- és szubdurális hematómák esetén az M-echo elmozdulása elérheti a 8-15 mm-t (2. ábra).
Rizs.2
Normál echogram (A). A medián struktúrák elmozdulása és az M-echo intracranialis hematómában (B)
Carotis angiográfia. Ez a kutatási módszer olyan anyagok bejuttatásán alapul, amelyek a röntgensugárzást elnyelő tulajdonsággal rendelkeznek, ami láthatóságot biztosít az erek röntgenfelvételén az agyi keringés különböző fázisaiban. Az erek kitöltésének és elhelyezkedésének megváltoztatásával megítélik az agy keringési zavarainak mértékét és annak okait.
CT vizsgálat- Röntgen-kutatási módszer számítógép segítségével, amely lehetővé teszi az agy és a koponya csontjainak struktúráinak képét mind teljes egészében, mind pedig 3-13 mm vastagságú metszetekben. A módszer lehetővé teszi a koponya csontjaiban bekövetkezett változások és károsodások, a fej anyagának struktúráinak megfigyelését, az intracerebrális és intracranialis vérzések azonosítását és még sok mást.
A traumás agysérülésben szenvedő betegeket alá kell vetni szemészeti és otorhinoneurológiai felmérés.
Ágyéki szúrás végezze el az agy-gerincvelői folyadék nyomásának tisztázását, összetételének és a cerebrospinális folyadék útvonalainak átjárhatóságának meghatározását.
A manipulációt az oldalán fekvő beteg helyzetében, egy kemény asztalon hajtják végre, hajlított lábakkal a gyomorhoz. Háta maximálisan hajlított. A szúrás helye a III és IV ágyéki csigolya közötti rés. A bőrt jódotinktúrával, majd alkohollal kezelik, amíg a jód nyomai el nem tűnnek, aminek az ágyéki csatornába való bejutása nagyon nem kívánatos. A szúrás helyét 5-10 ml 1% -os novokain oldattal érzéstelenítik. A szúrást speciális, mandrin tűvel hajtják végre, szigorúan sagittálisan és a frontális síkhoz képest szögben irányítva. A szög megfelel a tövisnyúlványok dőlésének. A tűhiba érzése általában megfelel a tű jelenlétének a subarachnoidális térben. Amikor a mandrint eltávolítják a tűből, a cerebrospinális folyadék folyni kezd. Manométerrel nyomást mérünk, majd 2 ml liquort veszünk a vizsgálathoz. Magas nyomáson a cerebrospinális folyadékot lassan, cseppenként kell felengedni, amíg a liquor nyomása normalizálódik.
Normális esetben a cerebrospinális folyadék tiszta. Felnőttnél a szubarachnoidális tér és a kamrák 100-150 ml agy-gerincvelői folyadékot tartalmaznak, amely naponta legfeljebb 6 alkalommal teljesen megújul. Felszívódik, és ehelyett főként a kamrák érfonatai termelik.
Laboratóriumi kutatás: színtelen átlátszó folyadék, citózis 1 µl-ben - 2-3; pH - 7,35-7,80; fehérje - 0,15-0,33 g / l; glükóz - 0,5-0,8 g / l.
KLINIKA ÉS EGYÉNI DIAGNOSZTIKA
AZ APRÓAGY NOZOLÓGIAI FORMÁISÉRÜLÉSEK
Agyrázkódás
Az agyrázkódás oka közvetlen vagy közvetett hatású mechanikai sérülés, amelyet agyi tünetek kialakulása követ. A fejfájás természete és az ágyban elfoglalt helyzet a CSF nyomásától, a klinikai megnyilvánulások súlyossága pedig a sérülés súlyosságától függ.
Megjelenhet nystagmus, az arc enyhe aszimmetriája a nasolabialis redő kisimulása és a szájzug lelógása miatt, a nyelv eltérése. Ezek és más helyi "mikrotünetek" általában 1-2 napon belül jelentkeznek. Ezeknek a jeleknek a hosszabb fennállása agyi zúzódás jelenlétét jelzi.
Az információ kutatásának további módszerei, amelyek megbízhatóan megerősítik a diagnózist, gyakorlatilag nem adnak. Kivételt képez a lumbálpunkció, amellyel a cerebrospinális folyadék nyomásának változása állapítható meg.
Megfelelő kezelés mellett a beteg állapota az első hét végére javul, és 2-4 hét múlva a klinikai tünetek teljes regressziója következik be. A legstabilabb a fejfájás és a Mann-Gurevich-tünet, amelyek alapján meg kell határozni az ágynyugalom időpontját. Amint eltűnik (negatívvá válik), a betegek felülhetnek az ágyban, majd felkelhetnek és körbejárhatnak.
agyi zúzódás
Az agyi zúzódás a közvetlen és közvetett hatásmechanizmus miatt következik be. A sérülés indirekt mechanizmusára példa az ellencsapás, amikor a 80%-ban vízből álló „megzavart” medulla hulláma eléri a koponya szemközti falát, és annak kiálló részeit ütközik, vagy a dura szorosan megfeszített területeihez omlik. mater.
Az agyi zúzódás szerves elváltozás. A trauma következtében az agyszövet zúzódásos és nekrózisos területei, súlyos érrendszeri rendellenességek vérzéses lágyulás jelenségeivel. Az agysérülés helye körül egy súlyos molekuláris megrázkódtatás zóna található. A későbbi patomorfológiai változások az encephalomalaciában és a velő egy részének lízisében, reszorpciójában fejeződnek ki. Ha ebben az időszakban fertőzés csatlakozik, akkor az agy tályogja képződik. Aszeptikus lefolyás esetén az agyszövet defektusát neuroglia heg váltja fel, vagy agyciszták képződnek.
Az agyi zúzódás klinikája az, hogy a sérülteknél közvetlenül a sérülés után agyi és lokális tünetek jelentkeznek, súlyos formákban pedig agyhártya- és szártünetek csatlakoznak.
Az agysérülésnek három fokozata van.
/ fok (enyhe zúzódás). Eszméletvesztés néhány perctől 1 óráig. A tudat helyreállításával kifejezett agyi tünetek és lokális, főként mikrofokális jelek határozhatók meg. Az utóbbiakat 12-14 napig tárolják. A létfontosságú funkciók megsértését nem határozzák meg.
Az I. fokú agyi zúzódáshoz mérsékelt szubarachnoidális vérzés, valamint a boltozat és a koponyaalapi csonttörések társulhatnak, melyek a koponyafelvételeken találhatók.
// fokozat (közepes). Az eszmélet kikapcsolása sérülés után eléri a 4-6 órát. A kóma időszakában, és néha az eszmélet helyreállításának első napjaiban a létfontosságú funkciók mérsékelten kifejezett zavarai (felső törzsi jelek) észlelhetők bradycardia, tachypnea, megnövekedett vérnyomás, nystagmus stb. Általában ezek a jelenségek átmenetiek.
Az eszmélet visszatérésekor amnézia, erős fejfájás és ismételt hányás figyelhető meg. A korai kóma utáni időszakban mentális zavarok figyelhetők meg.
A páciens vizsgálatakor különálló helyi tüneteket találnak, amelyek 3-5 héttől 6 hónapig tartanak.
A felsorolt tüneteken túl a II-es fokú agysérülésnél mindig kifejezett agyhártya-tünetek észlelhetők, boltozati és koponyaalapi törés, minden esetben jelentős szubarachnoidális vérzés.
További kutatási módszerek: lumbálpunkció során az agy-gerincvelői folyadék megnövekedett nyomását és a benne lévő jelentős vérkeveréket határozzák meg. A craniogramokon - a koponya csontjainak törései. Az echoencephalográfia az M-echo elmozdulását legfeljebb 3-5 mm-rel adja meg.
Betegfokozat. A sérülés utáni eszméletvesztés elhúzódó - több órától több hétig. Az állapot rendkívül nehéz. A létfontosságú funkciók súlyos megsértése kerül előtérbe: pulzusváltozások (bradycardia vagy tachycardia), artériás magas vérnyomás, légzési frekvencia és ritmuszavar, hipertermia. Az elsődleges szártünetek kifejezettek: a szemgolyó lebegő mozgása, a tekintet parézise, tónusos nystagmus, kétoldali mydriasis vagy miosis és nyelési zavarok. Ha a beteg kábult állapotban van vagy mérsékelt kómában van, lehetséges a helyi tünetek azonosítása parézis vagy bénulás formájában, károsodott izomtónussal és reflexekkel. A meningealis tünetek a nyakmerevségben, Kernig és Brudzinski pozitív tüneteiben nyilvánulnak meg.
A III fokú agyi zúzódást általában a boltozat és a koponyaalap törései, valamint masszív subarachnoidális vérzés kíséri.
Elektroencephalográfia - amikor az agy megsérül és összetörik, nagy amplitúdójú delta hullámok jelennek meg a pusztítási zónában. Kiterjedt konvexitális lézió esetén elektromos csend zónák találhatók, amelyek megfelelnek a legsúlyosabban érintett területnek.
AZ AGY KOMPRESSZIÓJA
Az agykompresszió okai lehetnek: intracranialis hematómák, csonttöredékek, idegen testek, higromák, pneumocephalus, hydrocephalus, subarachnoidális vérzés, ödéma és az agy duzzanata. Ezen okok közül az első négy az agy helyi összenyomódását okozza, és a meglehetősen tipikus lefolyású és gyakori tragikus kimenetelű intrakraniális katasztrófák valódi kiváltó oka. A többi nosológiai forma a koponya és az agy felsorolt vagy más súlyos sérülései következtében, vagy az agy helyi összenyomódásának természetes későbbi szakaszaként alakul ki. Az agy térfogatának teljes növekedéséhez vezetnek, és a patológia előrehaladtával az agy elmozdulását és megsértését okozhatják a foramen magnumban.
Az agy összenyomása csontdarabokkal és idegen testekkel
Az agy csonttöredékekkel történő összenyomódása a koponyaboltozat törésekor következik be, és a töredékek a belső csontlemeznél mélyebbre esnek. A koponyaboltozat nyomott törései főként kétfélék. Az első, amikor mechanikai hatás következtében a töredékek szögben elmozdulnak, amelynek teteje a koponyaüregbe „néz”, a töredékek perifériás végei pedig kapcsolatban maradnak az anyai csonttal. Az ilyen töréseket benyomásos töréseknek nevezzük. A második típusú törés (depresszió) akkor következik be, amikor a sérülést nagy erővel okozzák, és a károsító anyagnak kicsi az érintkezési felülete. Például egy kalapáccsal, sárgaréz ütőkkel vagy hasonló tárggyal végzett ütés. Sérülés következtében fenestrált törés következik be, melynek mérete és alakja megismétli a sérülést okozó tárgyat. A csontlemez, amely bezárta a keletkezett "ablakot", a koponyaüregbe esik, és az agy összenyomódásához vezet (3. ábra).
A koponyaüregbe elsősorban lőtt (golyó, repesz) sebek következtében kerülnek idegen testek. Átható koponyakárosodás azonban hidegfegyverekkel vagy háztartási cikkekkel is lehetséges, amelyeknek egy része letörve a koponyaüregben marad.


Rizs. 3. A koponyaboltozat nyomott törései: A - lenyomat; B - depresszió.
Az előzetes adatok lehetővé teszik a (változó súlyosságú) agyi zúzódás diagnosztizálását, amely valójában kíséri a depressziós töréseket és az agykompresszióval járó koponyaidegentesteket. A végső diagnózist koponyatörést, koponyatöréseket vagy benne idegen testeket táró koponyatöréseket, valamint az agyi nyomást okozó összetevő elhelyezkedésének topográfiájára vonatkozó további kutatási módszerek eredményeit követő craniográfia, komputertomográfia, echoencephalográfia után állapítják meg a végső diagnózist. szövetnek egyeznie kell.
Az agy összenyomása intracranialis hematómákkal
Az intrakraniális hematómák a traumás agysérülések teljes számának 2-9% -ában fordulnak elő. Vannak epidurális, szubdurális, subarachnoidális, intracerebrális, intraventrikuláris hematómák (4. ábra).
4. ábra. Intrakraniális hematómák: 1 - epidurális; 2 - szubdurális; 3 - intracerebrális; 4 - intraventrikuláris
A különböző hematómák klinikai megnyilvánulásai nem azonosak, de számos mintázat nyomon követhető a lefolyásukban, amelyek lehetővé teszik, hogy az intracranialis hematómákat egy csoportban tekintsük. Sematikusan így néz ki: fejsérülés a kórtörténetben eszméletvesztéssel (gyakran rövid ideig). A tudat visszatérésekor agyi tünetek derülnek ki, amelyek alapján "Agyrázkódás" diagnózist lehet felállítani. A legjobb esetben a beteg kórházba kerül, és megfelelő kezelést írnak elő: pihenés, nyugtatók stb. Egyes esetekben az áldozatok nem kérhetnek segítséget, mivel a rövid ágynyugalom általában enyhíti az agyi tüneteket. Mérsékelt fejfájás és amnézia továbbra is fennáll. A beteg állapota jelentősen javul. Így észrevétlen marad a koponyán belüli ér szakadása a sérülés idején az agy összenyomódásának klinikai képének hiánya miatt. A kompresszió növekedésével meningealis, majd lokális tünetek jelentkeznek (anisocaria, mono- vagy hemiparesis stb.). Jön egy tudatzavar a kérgi típusnak megfelelően. Pszichomotoros és beszédizgalom lép fel, amely később tudatzavarba (stupor) alakul, gyakran görcsös rohamokkal és ezt követő agyi kómával. Az agy összenyomásának eredménye kezelés hiányában általában halál. Így az intracranialis hematómát háromfázisú lefolyás jellemzi: trauma eszméletvesztéssel - állapotjavulás ("fény rés") - tragikus kimenetelű állapotromlás.
fény rés Az elsődleges sérülés utáni tudat visszatérésétől az agy összenyomódásának jeleinek megjelenéséig eltelt időt nevezik. A fényintervallum időtartama több órától több napig, hetekig, sőt hónapokig is tarthat. Ettől függően a hematómákat akut (legfeljebb 3 napos fényintervallum), szubakut (4-21 nap) és krónikus (több mint három hét) részekre osztják.
Mi határozza meg a fényintervallum időtartamát?
Mára bebizonyosodott, hogy a vérömlenyek főként az első három órában keletkeznek, és a 30-50 ml-t jelentősen meghaladó térfogatuk nem mindig szakítja meg a fényrést. Ennek az az oka, hogy az agy nincs "préselve" a koponyába, hanem bizonyos terek vannak közte és a membránok között, bizonyos koponyaűri nyomással. A korai stádiumban kialakult hematóma nem okoz kifejezett összenyomódást az agyban, mivel ezt, mint minden élő szervet, egy bizonyos határig a térfogata adja, miközben kompenzálja a funkcionális állapotot. A fokozatos érrendszeri rendellenességek, a hipoxia, a növekvő ödéma, majd az agy duzzanata a térfogat növekedéséhez és a nyomás éles növekedéséhez vezet a hematóma és az agy érintkezési területén. Jön a központi idegrendszer kompenzációs képességeinek lebomlása, ami a fényintervallum végén fejeződik ki. Az agy térfogatának további növekedése a medián struktúrák eltolódásához, majd az agytörzs elmozdulásához vezet a kisagyi tenon és az occipitocervicalis dural tölcsér nyílásába.
A fényintervallum időtartamának növekedése az akut stádiumban a vér folyékony részének a hematómából való felszívódásának és térfogatának csökkenésének köszönhető. A képzeletbeli jó közérzet időtartamát az agyrázkódást vagy zúzódást diagnosztizált betegek kórházban végzett kiszáradása is elősegíti, amely nem teszi lehetővé az agyszövet kifejezett ödéma kialakulását.
Szubakut és krónikus hematómák esetén lehetőség van térfogatuk növelésére (a 16-90. napon) a folyadék beáramlása miatt. A kiáramló vér lebomlása és a nagy molekulatömegű fehérjék tartalmának növekedése növeli az onkotikus nyomást a hematómában. Ez CSF diffúziót okoz mindaddig, amíg ozmotikus egyensúly nem jön létre a hematoma folyadéktartalma és a cerebrospinális folyadék között.
Nem kizárt a fényrés megszakadása és az epi- vagy szubdurális térben az ismételt vérzések, ha a sérült érből vérrög leszakad. Ez az artériás és a koponyaűri nyomás hirtelen, éles csökkenésével fordulhat elő - tüsszögés, köhögés, erőlködés stb.
Így a világító intervallum időtartama számos tényezőtől függ, és nem csak a vérzés idejétől és intenzitásától.
Epidurális hematómák
Epidurális hematóma - ez a vér korlátozott felhalmozódása a koponya csontjai és az agy kemény héja között. A szuprapaholiás vérzések a sérülés közvetlen mechanizmusának eredményeként fordulnak elő, ha olyan traumás ágensnek vannak kitéve, amely kis területen alkalmazza a különböző intenzitású erőt, és az összes traumás agysérülés 0,6-5% -át teszik ki.
Az epidurális hematómák kialakulásának forrása leggyakrabban a középső meningealis artéria ágainak károsodása, az azonos nevű véna vagy a törött csont szivacsos anyaga. Ez magyarázza azt a tényt, hogy az epidurális hematómák az esetek 73-75% -ában az időbeli régióban találhatók. A dura mater szorosan szomszédos a koponya csontjaival, a varratvonal mentén összeforrt velük, így az epidurális hematómák területe korlátozott, és leggyakrabban 6-8 cm átmérőjű.
A szuprapaholikus hematómák általában félgömb alakúak, a középső rész magassága legfeljebb 4 cm. Az epidurális térbe öntött vér mennyisége gyakrabban 80-120 ml, bár a vér helyi felhalmozódása egy térfogatban 30-50 ml az agy összenyomódásához vezet.
Az akut epidurális haematoma klinikai képét túlnyomórészt klasszikus lefolyás jellemzi.
Az anamnézisből eszméletvesztéssel járó fejsérülés megléte derül ki. Eszméletéhez térve csak agyi tüneteket észlelnek a betegnél.
Az epidurális haematoma további klinikai lefolyásában 4 stádium különíthető el: fényrés, gerjesztés, gátlás és agyi kóma.
A fényintervallum rövid, több órától 1,5-2 napig tart, a legtöbb esetben nem haladja meg a 24 órát. Ez a szakasz a tudat visszatérésével kezdődik, és a már leírt agyi tünetek jelenléte jellemzi. A sérülést követő első órákban az agyi tünetek súlyossága elmúlik. Nyugalomban a szédülés, a hányás megszűnik, a hányinger és a fejfájás csökken. Az áldozat megfelelő, időben és térben orientált, állapotát kritikusan értékeli.
A következő szakaszban a betegnél eszméletlen szorongás alakul ki. Túlzottan aktív, hajlamos a végtagok helyzetének megváltoztatására, leülni, felállni, elhagyni a kórtermet. Az arc hiperémiás, a szemekben elidegenedés vagy félelem. A betegek nem bírják az erős fényt, zajt. Az ilyen izgalom a fejfájás fokozódásának köszönhető, amely gyötrelmes, kitörő jellegű. Az áldozat kezével eltakarja a fejét, kényszerhelyzetbe kerül, azonnali segítséget kér vagy kér, beleegyezik és ragaszkodik a műtéti kezeléshez.
Állandó hányinger, ismétlődő hányás, ijesztő szédülés – minden lebeg a szemem előtt. A pulzus lelassul, mérsékelt bradycardia lép fel (51-59 bpm), emelkedik a vérnyomás (140/80-ról 180/100 Hgmm-re). A légzés mérsékelten felgyorsul (21-30 légzés percenként). Ebben a szakaszban fokális mikrotünetek jelentkezhetnek: enyhe anisocaria - a pupilla enyhe kitágulása a hematoma oldalán, a nasolabialis redő simasága, a nyelv mérsékelt eltérése. A koponya ütése felfedheti a fokozott fájdalommal járó területeket (általában a hematóma felett), amelyre a beteg fájdalmas grimasszal reagál.
A gátlás szakaszában a beteg viselkedése gyökeresen megváltozik. Már nem dühöng és nem kér semmit. Jön egy másodlagos tudatzavar, amely a kábítással kezdődik, és kábulattá válik. Az áldozat közömbös a környezet iránt, tekintete értelmetlenül a távolba irányul. Fokozódik a bradycardia (41-50 ütés/perc) és a tachypnea (percenként 31-40 légzés). A vérnyomásban aszimmetria van. Az elváltozással ellentétes oldalon a vérnyomás 15-20 Hgmm lesz. magasabb, mint a karon a hematoma felől. Fokozódó fokális tünetek. Ezek közül a fő diagnosztikai szerepet a következők játsszák: pupillatágulás a haematoma oldalán, nasolabialis redő simasága, vigyorzavarok, nyelveltérés, spasztikus hemiparesis a kar túlnyomó léziójával a test másik felén. Fedezze fel a meningealis jeleket a nyakmerevség és Kernig és Brudzinski pozitív tünetei formájában.
A kezeletlen epidurális hematóma utolsó szakasza az agyi kóma szakasza. Ezt az agy elmozdulása és megsértése okozza. Diszlokációs jelek jellemzik: a bradycardia átmenete tachycardiává (120 ütés/perc felett), a tachypnea kóros légzési formává, a vérnyomás folyamatosan csökkenni kezd, eléri a kritikus számokat (60 Hgmm alatt), nyelési zavar, a légzés tünete. lebegő tekintet, durva anisocaria és meningealis tünetek, izomtónus és reflexek disszociációja a test tengelye mentén. A végső fázisban kétoldali mydriasis, a pupillák fényre nem reagáló reakciója, areflexia, izomatónia és halál lép fel.
Az epidurális hematóma kedvező kimenetele lehetséges korai diagnózissal és időben történő megfelelő kezeléssel. A klinikai tünetek mellett diagnosztikus értékű a kraniográfia, a számítógépes tomográfia, az echoencephalográfia és a carotis angiográfia, amelyek segítségével kimutathatóak a koponyaboltozat csontjai, leggyakrabban a halántékcsont pikkelyei, a megnövekedett sűrűségű zóna. a koponyával szomszédos plano-konvex vagy bikonvex alak, a medián M-echo 6-15 mm-rel való elmozdulása és az intracerebrális érszerkezetek elmozdulása.
A szemészeti vizsgálat a szemfenék torlódását tárja fel.
Subduralis hematómák
A szubdurális hematóma a vér korlátozott felhalmozódása az agy dura és arachnoid membránja között. Ezeknek a vérzéseknek a gyakorisága az összes traumás agysérülés 1-13%-a. A szubdurális hematómák gyakran előfordulnak közvetett sérülési mechanizmussal, például ellentámadással az erő alkalmazásával ellentétes oldalon. A traumás szerrel való érintkezési terület nagy, ezért ezen a helyen jelentős pusztulás következik be: koponyatörések, agyi zúzódások, subarachnoidális vérzések.
A szubdurális hematómák kialakulásának forrása leggyakrabban az agy felszíne és a sagittalis sinusok közötti területen lévő átmeneti vénák károsodása az agy vagy a csontdarabok elmozdulása következtében. Egy másik ok a finom piálerek megszakadása a fej éles elfordulásával és a félgömbök elmozdulásával a függőleges vagy vízszintes tengely körül. Ugyanezeket az ereket károsítja az agy zúzódása.
A szubdurális hematómák elérhetik a 250-300 ml-t, de gyakrabban térfogatuk 80-150 ml. Az esetek 60% -ában hematómák képződnek az agy domború felületén 1-1,5 cm vastag köpeny formájában, amely 1-2 lebenyet takar 4x6-tól 13x15 cm-ig terjedő területen.
A szubdurális hematómák klinikai megnyilvánulásai a klasszikus változatban közel állnak az epidurális vérzések lefolyásához, ugyanakkor nagy számuk van megkülönböztető tulajdonságokés olyan jelek, amelyek lehetővé teszik a sérülés ezen nozológiai formáinak differenciáldiagnózisát az akut időszakban. (2. táblázat).

Így számos olyan jel van, amely lehetővé teszi az epidurális klinikai kép megkülönböztetését a szubdurális hematómától.
szubdurális higroma
szubdurális higroma - ez az agy-gerincvelői folyadék korlátozott felhalmozódása a dura mater alatti térben, amely traumából ered.
A szubdurális higromák sokkal kevésbé gyakoriak, mint a hasonló helyzetű hematómák. A higromák patogenezisének kérdése nem véglegesen megoldott. A cerebrospinális folyadék dura mater alatti korlátozott felhalmozódásának okait az arachnoid károsodásának tekintik a szelep típusa miatt, amely lehetővé teszi a cerebrospinális folyadék csak egy irányba történő mozgását - a subarachnoidtól a szubdurális térig. Higromák is kialakulhatnak a dura mater ereiben bekövetkezett elváltozások miatt, amelyek megteremtik a vérplazma szubdurális térbe való szivárgásának feltételeit, vagy súlyos agykárosodás következtében, amikor üzenetek lépnek fel az intratekális terek, a laterális kamrák között.
A szubdurális higromák klinikai megnyilvánulásai heterogének, mivel előfordulhatnak elszigetelten és a traumás agysérülés számos nozológiai formájával kombinálva, leggyakrabban súlyos agyi zúzódással.
Ha a hygroma elszigetelten keletkezett, akkor klinikája nagyon hasonló a szubdurális hematómához, különösen a háromfázisú áramláshoz. A rövid távú eszméletvesztéssel járó sérülés után általában 1-3 napig tartó, tipikus agyi tünetekkel járó lucid intervallum következik be. Ezután a fejfájás felerősödik, kábultság jelentkezik és fokozódik, meningealis és lokális tünetek jelentkeznek az arcideg parézise, mono- vagy hemiparesis, érzékenységi zavarok formájában.
Az intracranialis haematoma klasszikus klinikáján azonban észrevehető néhány, a szubdurális hygroma jellemző sajátossága, vagy a vele kapcsolatos leggyakrabban előforduló jelek. Ez egy nagy fényintervallum (1-10 nap) - a higromák gyakran szubakut lefolyásúak. A fejfájás paroxizmális, a szemgolyóba, a nyaki-occipitalis régióba sugárzik. Fényfóbia és helyi fájdalom jellemzi a koponya ütődésekor. A betegek általános állapota lassan romlik, csakúgy, mint az agykompresszió jelei, amelyek viszonylag lágyabbá és fokozatosan nőnek. Gyakran előfordulnak a frontális szindróma típusának megfelelő mentális zavarok (állapot-kritika csökkenése, eufória, tájékozódási zavar, apatikus-abuliás tünetek), proboscis és markolóreflexek jelennek meg. Gyakran pszichomotoros izgatottság alakul ki.
Spasztikus végtagok parézise hipertóniával és revitalizációvalreflexek. A higromában szenvedő betegek gyakran görcsös rohamokat tapasztalnak, amelyek az arc izmaival vagy az ellenoldali izmokkal kezdődnek. A szubdurális higromákat a másodlagos tudatzavarok fokozatos, hullámzó elmélyülése jellemzi. Tehát a korai szakaszban, egy görcsös roham után, a tudat helyreáll, és kapcsolatba léphet a pácienssel.
Az akut higromák esetében jellemző az anisocaria hiánya, és ha igen, akkor a hematómákkal ellentétben a pupilla fényreakciója megmarad.
Intracerebrális hematómák
Intracerebrális hematóma - Ez egy poszttraumás vérzés az agy anyagában, amelyben vérrel teli üreg képződik. Az intracerebrális vérzések kialakulásának gyakorisága az összes intracranialis hematóma körülbelül 5-7% -a. A kedvenc lokalizáció a frontotemporális lebeny. Az intracerebrális hematómák mérete viszonylag kicsi, átmérője 1-3 cm, de elérheti a 7-8 cm-t is.A kiáramló vér mennyisége legtöbbször 30-50 ml tartományba esik, néha masszívabb vérömlenyek is előfordulnak - 120-150 ml.
Az agyvérzések forrása az agy anyagának sérült edényei zúzódások vagy más típusú koponyaagyi sérülések esetén.
Az izolált intracerebrális vérzések klinikája háromfázisú, valamint akut, szubakut és krónikus stádiumra hajlamos. Ez utóbbi a hematoma térfogatától és az agy sérülésre adott reakciójától függ, amelyet ödéma és duzzanat fejez ki.
A hematoma akut lefolyása során a betegek felénél fényrés figyelhető meg, a többiben hiányzik vagy törölt formában van. A több perctől több napig tartó primer eszméletvesztés után beáll a képzeletbeli jólét időszaka, amely rövid időtartamában (legfeljebb 6 óra) különbözik a meningealis hematómáktól, a jelenlét, a agyi, meningealis és durva fokális tünetek hemiparesis és plegia formájában. Hangsúlyozandó, hogy az intracerebralis haematomás betegek parézise és bénulása mindig kontralaterálisan alakul ki, míg a pupillatágulás az áldozatok 50%-ánál a hematóma oldalán, míg a többieknél az ellenkező oldalon jelentkezik. A fényintervallum általában megszakad a kómába való hirtelen belépéssel. Vegetatív-szár tünetek korán jelentkeznek légzési elégtelenség, szív- és érrendszeri
tevékenységek. Gyakran alakul ki Hormetonia szindróma, amelyet a végtagok és a törzs izmainak erős tónusos feszültsége jellemez, túlsúlyban az extensorok. Néha epilepsziás rohamok vannak. Minden tünet fokozódik.
A számítógépes tomográfia, az echoEG, az angiográfia és a pneumoencephalográfia megkönnyítheti a diagnózist, amelyek segítségével rendre azonosítható egy megváltozott sűrűségű terület az agy anyagában, az M-echo elmozdulás, a vaszkuláris és medián struktúrák elmozdulása. az agy.
Intraventricularis hematómák
Intraventricularis hematómák - Ezek poszttraumás vérzések az agy laterális, III és IV kamrájának üregében. Az ilyen típusú vérzés csak súlyos agyi zúzódás hátterében fordul elő, és gyakorlatilag nem történik elszigetelten.
Az intraventrikuláris hematómák az összes intracerebrális vérzés 1,5-4%-át teszik ki. Előfordulásuk oka a kamrák érfonatainak felszakadása a sérüléskor bekövetkező hidrodinamikai hatás következtében. Gyakrabban az egyik oldalkamra szenved. 40-60, sőt 100 ml vér is ömlik bele.
Klinikai intraventrikuláris hematoma függ a vérzés mértékétől a kamrába és az egyidejű agysérülés súlyosságától. A kamra falára gyakorolt vérnyomás, a beléjük ágyazott reflexogén zónák irritációja nemcsak súlyosbítja a sérülés súlyosságát, hanem a klinikai képnek is némi eredetiséget ad. Tudatzavar van kábulat vagy kóma formájában. Szó szerint a sérülés után vegetatív szár rendellenességek jelennek meg és gyorsan növekednek. A progresszív intracranialis hypertonia hátterében artériás magas vérnyomással kombinálva hipertermia lép fel, amely eléri a 38-41 ° C-ot. Az áldozat arca és nyaka hiperémiás, hiperhidrosis tüneteivel.
A kifejezett motoros gerjesztés hormetonia jelenlétében jellemző az intraventrikuláris hematómákra. Extensor görcsök külső ingerekre, akár neurológiai vizsgálati technikákkal is kiválthatók. Néha epilepsziás rohamokkal kombinálják.
Az intravénás hematómák neurológiai tünetei általában kétoldalúak.
Elég korán a légzésszabályozás megsértése tachypnea (percenként 30-70 légzés) formájában jelentkezik, amely makacsul halad előre, elérve a kóros formákat (Cheyne-Stokes, Biota). Ezt követően az agy diszlokációjának jelei vannak (a bradycardia átmenete tachycardiává, akár 160 vagy több ütés percenként kétoldali mydriasis esetén, patológiás reflexek megjelenése a lábból).
Intraventrikuláris hematómában szenvedő betegeknél a motoros tónusos jelenségek gyakran automatizált gesztusok, sztereotip kézmozdulatok ("karcolás", "simogatás", "takaró felhúzás"), valamint a kéreg alatti orális és manuális hiperkinézis formájában észlelhetők. típusú (ajkak szívó és csattanó mozgásai, végtagok remegése), amelyek a kezdeti periódustól manifesztálódnak és az agonális állapotig fennmaradhatnak.
A lumbálpunkció bőséges vérkeveréket mutat ki a cerebrospinális folyadékban.
Subarachnoidális vérzés.
Subarachnoidális vérzés - ez a vér poszttraumás felhalmozódása a subarachnoidális térben, amely nem okoz helyi összenyomást az agyban. Ez az intracranialis vérzés nem elszigetelten fordul elő, hanem a craniocerebralis sérülések, főként az agyi zúzódások kísérője. A subarachnoidális vérzések az összes traumás agysérülés 15-42% -ában fordulnak elő, és súlyos formában elérik a 79% -át. Ennél is magasabb számokat adnak az igazságügyi orvosok, akik az esetek 84-92%-ában, és néhány esetben az összes traumás agysérülés 100%-ában észleltek szubarachnoidális vérzést.
A subarachnoidális vérzés forrása a membránok elszakadt erei, amelyek korlátozzák a subarachnoidális teret, vagy a sérülés következtében megnövekedett érpermeabilitás. A kiáramló vér nagy területeken (50-300 cm 2 vagy több) terjed, lamellás jelleget öltve. Ezt követően a vér nagy része felszívódik a szubdurális térbe, majd tovább a dura mater véredényeibe, a megmaradt vörösvértestek pedig bomlanak. Megállapítást nyert, hogy a vér és mérgező bomlástermékei (bilirubin, szerotonin) irritálják az agyhártyát, és károsítják az agyi keringést, az italdinamikait, a koponyaűri nyomás éles ingadozását, az agyműködés zavarával.
A subarachnoidális vérzések patognomikus, hogy az elsődleges sérülés utáni eszméletvesztést stupor állapot, dezorientáció és gyakran pszichomotoros izgatottság váltja fel. A tudat helyreállítását retro- és anterográd amnézia kíséri az aszténiás típusú memóriazavar és Korszakov traumás amnesztiás szindróma.
A subarachnoidális vérzésben szenvedő betegeknél a meningealis szindróma az első nap végére alakul ki a membránok vérrel való irritációjára adott válaszként. Erős fejfájás az occipitalis és frontális régiókban, fájdalom a szemgolyókban és a nyakban, fényfóbia, hányinger és ismételt hányás, nyakmerevség és pozitív Kernig-szindróma. A szindróma fokozódik, csúcspontját 7-8 napon belül éri el, majd 14-18 napon belül alábbhagy és eltűnik.
A trigeminus ideg visszatérő ágának (1 ág) vérirritációja következtében kisagyi zsibbadás szindróma lép fel, amely fényfóbiával, kötőhártya-erek befecskendezésével, könnyezéssel és gyors pislogással nyilvánul meg. Amint a friss vér áramlása az agy-gerincvelői folyadékba csökken, a szindróma elmúlik, és 6-7 napon belül teljesen eltűnik.
A vér és az agytörmelék bomlástermékei gátolják a motoros analizátor kérgi szakaszát. Emiatt 2-3 naptól gyengülnek az ín- és periostealis reflexek (különösen a térd), amelyek 5-6 napon belül teljesen eltűnnek. 8-9-re, néha 12-14 napra, sőt később is a reflexek helyreállnak és normalizálódnak.
A sérülés után 7-14 napig a testhőmérséklet 1,5-2 fokkal a normál fölé emelkedik.
A subarachnoidális vérzés megbízható jele a vér jelenléte a cerebrospinális folyadékban.
A KOPONYA CSONTOK TÖRÉSE
Koponyatörések A csontváz összes csontjának törésének akár 10% -át teszik ki, és a súlyos sérülések kategóriájába tartoznak, mert elképzelhetetlenek a mögöttes struktúrák - az agy membránjai és anyaga - károsodása nélkül. Az összes súlyos traumás agysérülés 18-20%-át koponyatörés kíséri. Megkülönböztetjük az arc- és agykoponya töréseit, és az agykoponya károsodásában megkülönböztetjük az ív és az alap töréseit.
A koponyaalap törései
A koponyaalapi törések főként a magasból a fejre, a medencére, az alsó végtagokra való eséskor a gerincen keresztüli ütközés következtében fellépő közvetett sérülési mechanizmusból, valamint a boltozati törések folytatásaként keletkeznek. egyetlen, akkor a törésvonal áthaladhat az alap egyik koponyaüregén: középen vagy hátul, ami ezt követően meghatározza a sérülés klinikai képét. Ez utóbbinak azért is vannak jellegzetes megnyilvánulásai, mert a koponyaalapi törés a hozzá szorosan forrasztott dura mater repedésével jár együtt, és gyakran kommunikációt képez a koponyaüreg és a külső környezet között. Így a koponyaalap törésének képe az egyidejű agysérülés (különböző súlyosságú zúzódások) klinikai megnyilvánulásaiból és az elülső, középső vagy hátsó koponyaüregek integritásának megsértésének patognomonikus tüneteiből áll.
Az első esetben vérzések fordulnak elő a paraorbitális szövetben ("szemüveg" tünete) és a cerebrospinális folyadék kiáramlása vérkeverékkel az orrjáratokból. Meg kell jegyezni, hogy craniocerebrális sérülések esetén a fej lágyszöveteinek többszörös zúzódásai lehetségesek, nagyszámú különböző méretű zúzódások és zúzódások lokalizációjával, valamint az orrból, a hallójáratokból stb. Meg kell különböztetni a sérülés közvetlen mechanizmusából eredő zúzódásokat és vérzéseket a "szemüveg" és a liquorrhoea tünetétől.
A traumás "szemüveg" a sérülés pillanatától számított 12-24 óra elteltével vagy több, gyakran szimmetrikusan jelenik meg. A zúzódás színe homogén, nem haladja meg a pályát. A tapintás fájdalommentes. Nincsenek mechanikai hatásra utaló jelek - sebek, horzsolások, szemsérülések. A koponyaalap törését exophthalmosz (a retrobulbaris szövetbe történő bevérzés) és a légüregek károsodása esetén subcutan emphysema kísérheti.
Közvetlen trauma esetén a zúzódás közvetlenül az ütközés után következik be. Nem szimmetrikusak, és gyakran túlmutatnak az orbitán, tapintásra fájdalmasak. Közvetlen mechanikai behatás jelei vannak: bőrhorzsolások, sebek, vérzések a sclerában, nem egyenletes színű zúzódások stb.
A fehér pamutszöveten agy-gerincvelői folyadékkal kevert vér két különböző színű gyűrű formájában foltot ad. Középen a vér képződött elemei miatt intenzívebb a szín, a periférián pedig józan színű, amelyet a folyékony rész feleslege képez.
A középső koponyaüreg törése jellegzetes vonásait zúzódások a hátsó garatfalban és liquorrhoea a hallójáratokból számolni kell.
A hátsó koponyaüreg törését súlyos bulbáris rendellenességek (az agytörzs károsodása) és a mastoid folyamat szubkután szövetének zúzódásai kísérik. Meg kell jegyezni, hogy a koponyaalap törése esetén minden zúzódás a "pontok" tüneteként jelenik meg legkorábban a sérülés pillanatától számított 12-24 órán belül. A koponyaalapi törések diagnosztizálásában a klinika vezet, hiszen a standard fektetésű primer röntgenfelvételeken csak az áldozatok 8-9%-ánál mutatható ki csontkárosodás. Ennek oka a koponya alját alkotó csontok anatómiai szerkezetének összetettsége, valamint a törésvonal nem kevésbé bonyolult lefolyása, amely a koponyaalap leggyengébb pontjain lyukakat választ ki. A megbízható diagnózis érdekében speciális stílusra van szükség, amely a beteg állapotának súlyossága miatt nem mindig alkalmazható.
A kálvária törései
A kálvárium törése a sérülés közvetlen mechanizmusának eredménye, amikor az erő alkalmazási pontja és a sérülés helye egybeesik. Közvetett mechanizmus is lehetséges, amikor a gömb alakú koponya összenyomódik, a törés az erővonalak és a transzcendentális terhelés metszéspontjában következik be, és nem a nyomászónában.
A koponyaboltozat töréseit lineáris (repedések), nyomott (benyomás és depresszió) és aprított törésekre osztják.
A koponyaboltozat zárt törésének klinikai diagnózisa, amely az összes törésének körülbelül 2/3-át teszi ki, rendkívül nehéz. Subperiostealis és subgalealis hematómák, erős fájdalom nehezíti a tapintást, aminek már rendkívül gyengédnek kell lennie, hogy elkerüljük.
aprított törés elmozdulása és a mögöttes képződmények traumája. Az esetleges törés gondolatát a mechanikai sérülés súlyosságának története és az axiális terhelés tünete - a fej sagittalis és frontális síkban történő összenyomódása - sugallhatja. Ebben az esetben a fájdalom a törés helyére sugárzik. A diagnózis tisztázásához normál körülmények között, de ugyanakkor az igazságügyi orvosszakértői szakvélemény szerint craniográfiát kell végezni. Az orvosi boncolások során a törések körülbelül 20%-át nem ismerik fel.
A diagnózis során a legnagyobb nehézséget a lineáris törések jelentik, amelyeket gyakran összetévesztenek az érrendszerrel. Ez utóbbi abban különbözik a lineáris töréstől, hogy fa alakú, szélesebb alappal és vékony csúcsgal. Ezenkívül a törzsből kanyargós ágak indulnak el, amelyek viszont ugyanazokkal az ágakkal rendelkeznek, de vékonyabbak.
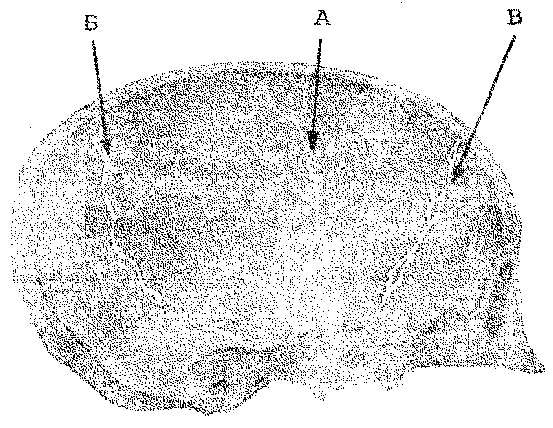
Rizs. 5. A koponyaboltozat törésének röntgenjelei:
A - normál érrendszeri mintázat; B - a megvilágosodás és a cikcakk tünete;
B - a kettős vonal tünete (a "jég" tünete)
Lineáris törések számos megkülönböztető tulajdonsággal rendelkezik:
1. Az átlátszóság (lineáris megvilágosodás) tünete - csonttöréshez kapcsolódik, és gyakran eltérő, de néha az érrendszeri mintázat vagy a koponyavarratok kontúrja miatt lehet.
hasadási tünet - egyes területeken a repedések mentén a vonal kettéágazik, majd ismét egységes lesz. Elágazás az átmenő repedéseknél fordul elő, amikor a törésvonalhoz képest szöget bezáró sugár külön-külön visszaverheti az ív külső és belső lemezeinek széleit. Azt az illúziót keltik, hogy a törésvonal mentén csontszigetek vájnak ki, ezért ezt a tünetet „jég” tünetnek nevezik. A bifurkáció tünete abszolút megerősíti a törés diagnózisát.
Cikcakk tünet(villám) - a megvilágosodás cikk-cakk vonala fejezi ki. A törés megbízható jeleire utal, amelyek abszolút diagnosztikus értékkel rendelkeznek (5. ábra).
Néha a repedésekkel együtt a varratok eltérései is előfordulnak.
Traumatikus agysérülésben szenvedő betegek kezelése
A traumás agysérülésben szenvedő betegek kezelése komplex és kiterjedt orvosi intézkedésekből áll, amelyek kiválasztása minden esetben a károsodás típusától, súlyosságától és progressziójától, a terápia megkezdésének stádiumától, életkorától, kísérő betegségekés még sok más.
A traumás agysérülést szenvedett áldozatok segítése három szakaszra osztható: segítségnyújtás a prehospital szakaszban, kórházi kezelés (kórházi szakasz) és utókezelés ambuláns körülmények között (ambuláns szakasz) vagy háziorvos felügyelete mellett.
A segítségnyújtás a prehospital szakaszban a következő:
Adjon a betegnek vízszintes helyzetet. Teremtsen nyugalmat rögtönzött eszközökkel: párna, hengerek, ruhák.
Ellenőrizze és szükség esetén engedje el a légutakat a hányástól, a nyelv visszahúzódásától stb.
Állítsa le a külső vérzést úgy, hogy ujjaival vagy nyomókötéssel megnyomja a seb széleit.
Hideg a fejhez.
Adjon oxigént belélegezve.
A javallatok szerint használatosak: analeptikumok (cordiamin, citon, lobelin), szívglikozidok (sztrofantin K, korglikon).
Sürgős esetben szállítsa a beteget (szükségszerűen fekvő helyzetben) egészségügyi intézménybe.
Minden traumás agysérülést szenvedett beteg kórházi kezelés alatt áll! A kórházi kezelés lehet konzervatív vagy operatív. Sokkal gyakrabban alkalmazzák a vér nélküli kezelési módszereket, míg a sebészeti beavatkozásokat szigorú indikációk szerint végzik.
Agyrázkódásban, agyi zúzódásban, zárt koponyaboltozat-törésben, koponyaalaptörésben, szubarachnoidális vérzésben szenvedő betegek kezelése konzervatív módon történik.
Minden betegnek, a károsodás típusától függetlenül, előírják:
Szigorú ágynyugalom. Időtartama a sérülés súlyosságától függ. Tehát az I fokú agyrázkódás esetén a szigorú ágynyugalom 5-7 napig tart, a II fokozat - 7-10 napig. I fokú agyi zúzódás esetén - 10-14 nap, II fokú - 2-3 hét és III fokú - legalább 3-4 hét. A szigorú ágynyugalom megszüntetésének meghatározásához a jelzett kifejezéseken kívül a Mann-Gurevich tünetet is alkalmazzák. Ha negatív, a beteg fel tud ülni az ágyban, majd alkalmazkodás után a személyzet felügyelete mellett felkelni és sétálni.
Hideg a fejhez. A fagyás elkerülése érdekében törölközőbe csomagolt jégcsomagokat alkalmazzon. A fej hűtésére különféle kialakítású sisakokat kínáltak (állandóan keringő hidegvíz rendszerrel, termoelem rendszerrel stb.). Iparunk sajnos nem gyártja ezeket a betegek kezeléséhez szükséges eszközöket. A fej hipotermiájának való kitettség a sérülés súlyosságától függ. Enyhe sérüléseknél (I. fokú agyrázkódás és agyi zúzódás) hatása 2-3 órára korlátozódik, súlyos sérüléseknél pedig 7-8 óráig vagy tovább, legfeljebb 1-2 napig tart. De nem szabad elfelejteni, hogy hosszan tartó hideg használata esetén 2-3 óránként 1 órás szünetet kell tartani.
A hideg alkalmazásának célja az érrendszeri rendellenességek normalizálása, az agy-gerincvelői folyadék termelésének csökkentése, az agyödéma megelőzése, az agyszövet oxigénigényének csökkentése, valamint a fejfájás csökkentése.
3. Nyugtatók(nátrium-bromid, bromkámfor, corvalol) és t nyugtatók(elenium, seduxen, tazepam).
4. Altató(fenobarbitál, barbamil, etaminális nátrium). Szigorú ágynyugalom, nyugtatók, nyugtatók és altatók kijelölése - ez egy olyan intézkedéscsomag, amelynek célja a sérült szerv pihenésének megteremtése, pl. agy. A gyógyszerek gyengítik a külső irritáló hatásokat, meghosszabbítják a fiziológiás alvást, ami jótékony hatással van a központi idegrendszer működésére.
5. Antihisztaminok(difenhidramin, fenkarol, diazolin).
Az érrendszeri rendellenességek és az agy hipoxiája, a koponyaűri vérzések pusztulása és felszívódása, az elpusztult agyi anyag bomlása, hisztaminszerű anyagok (szerotonin stb.) tömege képződik, ezért az antihisztaminok kijelölése kötelező.
A terápiás időpontok további megválasztása a páciens CSF-nyomásának magasságától függ. Fokozott agy-gerincvelői folyadéknyomás (hipertóniás szindróma) esetén a kezelés a következőképpen történjen: Fowler szerinti ágyfekvés - emelt fejvéggel, N 7 diéta só- és folyadékkorlátozással.
Az agyödéma csökkentése érdekében dehidratációt alkalmaznak. A koncentrált hipertóniás oldatokat intravénásan adják be, hogy növeljék az ozmotikus nyomást az érrendszerben, és előidézzék a folyadék kiáramlását az agy intersticiális tereiből. Az ozmoterápiához 40% glükóz oldatot, 40% nátrium-klorid oldatot, 25% magnézium-szulfát oldatot, 15% mannit oldatot használnak -1-1,5 arányban 1 kg testtömegre vonatkoztatva. Az utolsó két gyógyszer kifejezett diuretikus tulajdonságokkal rendelkezik. A vizelethajtók közül a furoszemidet (Lasix) használják leggyakrabban a szövetek kiszáradására. A tisztító beöntés hozzájárul a folyadék eltávolításához a szervezetből.
A lumbálpunkciók tehermentesítése közvetlenül csökkenti a cerebrospinalis nyomást, amikor a lumbálpunkciót követően lassan 8-12 ml limbális folyadék szabadul fel.
Hipotenziós szindróma esetén a következőket írják elő: diéta N 15, Trendelenburg szerinti ágyfekvés - emelt lábvéggel. Az alacsony sókoncentrációjú oldatokat (izotóniás Ringer-Locke, 5%-os glükózoldat) intravénásan adják be. A jó terápiás hatást a koffein-nátrium-benzoát szubkután injekciója, 1 ml 10% -os oldat és a vagoszimpatikus novokain blokádok biztosítják.
Bizonyos esetekben szükségessé válik bizonyos gyógyszer- és gyógyszercsoportok felírása. Tehát nyílt sérülések esetén, ha fennáll a fertőző szövődmények kialakulásának veszélye, antiszeptikumokat, antibiotikumokat és szulfonamidokat használnak.
A létfontosságú funkciók megsértése esetén analeptikumokat adnak be, amelyek stimulálják a légzőközpontot és az erek tónusát (cordiamin, lobelin-hidroklorid, citon), a vérnyomás normalizálására a teljes érrendszerben, adrenomimetikus anyagokat (adrenalin-hidroklorid, noradrenalin-hidrotartarát, mezaton) alkalmaznak. ). A szívizom gyengeségét szívglikozidokkal (sztrofantin K, korglikon) állítják le.
A traumás agysérülés gyakran a sokkkal és vérveszteséggel járó politrauma része. Az antisokk terápia komplexumában vér- és plazmapótló oldatokat (reopoliglucin, zselatinol, Acesol) adnak át, fájdalomcsillapítókat (morfin-hidroklorid, promedol, analgin), hormonokat (hidrokortizon) és egyéb gyógyszereket adnak be.
Sebészeti kezelés Az akut traumás agysérülést szenvedő betegek nyílt sérülésekkel és az agykompresszió jeleivel elkerülhetetlenek. Nyílt sérülésekkel elsődleges sebészeti kezelést végeznek. A sebet steril anyaggal lezárjuk. A körülötte lévő haj le van borotválva. A bőrt szappanos vízzel mossuk, szalvétával töröljük le, és kétszer kezeljük 5% -os jódotinktúra oldattal. A helyi infiltrációs érzéstelenítést 0,25% -os novokain oldattal végezzük antibiotikumok hozzáadásával. Érzéstelenítés után a sebet fertőtlenítő oldattal (furatsilin, hidrogén-peroxid, rivanol) alaposan lemossuk és megvizsgáljuk. Ha csak a lágy szövetek sérültek, akkor az életképtelen szöveteket kivágják. A megnagyobbodott, zúzott szélű sebeket jobb, ha csontig 0,3-0,5 cm szélességben kimetszed. A vérzést leállítják és a sebet összevarrják.
Ha a seb felülvizsgálata során törést észlelnek, akkor gondosan el kell távolítani az összes kis szabadon fekvő töredéket csipesszel, és meg kell vizsgálni a dura matert. Sérülése hiányában normál színű, megőrzött hullámosság, a héj nincs kinyitva. A csontseb széleit drótvágókkal 0,5 cm szélességre levágjuk, vérzéscsillapítást végzünk és a sebet összevarrjuk.
Ha a dura mater megsérül, pl. koponya behatoló sebe van, akkor az elsődleges műtéti kezelés a fent leírtak szerint történik, de a héj széleinek gazdaságos kimetszésével. A szubdurális tér jobb áttekintése érdekében a dura mater sebét kitágítják. A laza csontdarabokat, agytörmeléket, vért hidrogén-peroxiddal és meleg izotóniás nátrium-klorid-oldattal mossuk ki. A vérzés leállítása után lehetőség szerint felvarrjuk a dura matert, és réteges varratokat alkalmazunk a koponya szövetének lágy szöveteire.
Az agy összenyomódását, függetlenül az azt okozó okoktól, a diagnózis felállítása után azonnal meg kell szüntetni.
A koponyaboltozat benyomott zárt töréseinél lágyrész bemetszést végeznek a csonton, azzal a céllal, hogy feltárják a törés helyét. Mellette sorjalyukat helyeznek el, amin keresztül lifttel próbálják felemelni a lenyomott töredéket. Ha a töredékeket felemelték, ami nagyon ritka, és nem mozdulnak el, akkor ezzel a művelet befejezhető, miután megbizonyosodott arról, hogy nincs jele hosszabbított műtétnek. Ha a töredékeket nem lehet felemelni, akkor a csont lenyomott területének reszekcióját a sorjalyuk oldaláról végezzük. A beavatkozás további menete megegyezik az elsődleges sebészi kezeléssel, de a dura materben kimetszés nélkül.
Ha az agyat hematómák vagy higromák összenyomják, reszekció vagy csontplasztikai műtét végezhető. A műtét első változata az, hogy az állítólagos hematóma vetületében keresősorja lyukat alkalmaznak. Hematóma észlelése esetén a lyukat a csont fokozatos reszekciójával a kívánt méretre (6x6, 7x7 cm) kiterjesztik. A létrehozott ablakon keresztül beavatkozás történik az agyon és a membránokon. A műtétet a lágyrész varrásával fejezik be, így a koponya csontjaiban nagy hiba marad. Egy ilyen művelet jó dekompressziót eredményez az agyban, különösen akkor, ha az agy összenyomódása súlyos zúzódással párosul. De a reszekciós trepanációnak vannak negatív oldalai is. Utána még egy beavatkozás szükséges, hogy a koponyahibát szintetikus anyaggal (steractyl) vagy a bordából vett autocsonttal lezárjuk. Ha ez nem történik meg, poszttrepanációs szindróma alakul ki. A koponyaűri nyomás fizikai stressz okozta változásai (erőltetés, köhögés, tüsszögés stb.) a medulla gyakori elmozdulásához vezetnek a koponya defektus "ablakába". Az agy traumatizálódása a sorjalyuk szélén rostos folyamat kialakulását idézi elő ezen a területen. Az agy és a koponya hártyái, csontjai és szövetei között összenövések képződnek, amelyek helyi és fejfájást, később epilepsziás rohamokat okoznak. Az oszteoplasztikus trepanáció nem hagy olyan koponyahibákat, amelyek utólagos plasztikát igényelnek. Készítsen egy félig ovális alapon lefelé irányuló bemetszést a lágy szövetből a csontig. A bemetszésvonal mentén öt sorjalyukat fúrunk a lágyrészlebeny szétválasztása nélkül - kettőt a szárny alján és hármat az ív mentén. A száron lévő szárny le van fordítva. A művelet további menete a sérülés típusától függ. sérülés.A koponyaüregben történő beavatkozás befejezése után a csontlebeny a helyére kerül, és a lágyrészeket rétegesen varrják.
Ellenőrző feladat a téma önálló tanulásához"traumás agysérülés"
A traumás agysérülés mechanizmusai.
A traumás agysérülés osztályozása.
Sorolja fel az általános tüneteket!
Nevezze meg a helyi tüneteket!
Sorolja fel a meningealis tüneteket!
Nevezze meg a szár tüneteit!
Mi a hiper-, hipo- és normotenziós szindróma és hogyan definiálható?
Hogyan diagnosztizálható az agyrázkódás?
Mi alapján diagnosztizálják az agysérülést?
A sérülés súlyosságának fokozatossága, klinikai különbség a súlyossági fokokban.
Az agykompresszió okai.
Az agy összenyomódásának klinikája csonttöredékek és idegen testek által, ellentétben az agyi zúzódással.
Az intracerebrális és intraventrikuláris hematómák agykompressziójának klinikája.
Az epi- és subduralis hematómák által okozott agyi kompresszió klinikai bemutatása, ellentétben az agyi zúzódással.
Mi az a szubdurális higroma?
Az epi- és subduralis hematómák agyrázkódásának, zúzódásának és kompressziójának klinikája közötti különbség.
Subarachnoidális vérzés klinikája.
Koponyaalap törés, diagnózis.
Traumás szemüveg és liquorrhoea, diagnózisuk. Az elülső, középső és hátsó koponyaüreg károsodásának jelei.
A koponyaboltozat törése, diagnózisa, taktika.
Elsősegélynyújtás traumás agysérülés esetén.
Az akut craniocerebralis sérülés konzervatív kezelése, adjon patogenetikai indoklást.
Az agykárosodás konzervatív kezelése a felépülési időszakban.
Traumatikus agysérülés (TBI) sebészeti kezelése: punkció, trephináció, trepanáció.
Különféle trepanáció technikája, a szükséges eszközök.
Mi a poszttrepanációs szindróma, kezelése.
A TBI eredményei és hosszú távú következményei.
A traumás agysérülés lehet közlekedési baleset, esés, ipari, sport- vagy háztartási sérülés (elsődleges sérülés), valamint neurológiai vagy szomatikus betegség (például kardiogén ájulás vagy epilepszia), amely a beteg elesését okozza (másodlagos). Ez a cikk megvitatja, hogyan lehet ilyen sérülést szerezni, valamint segítséget nyújt egy hasonló fejsérüléshez.
A traumás agysérülés tünetei és jelei
A fejsérülés lágyrész-károsodáshoz, koponyatöréshez, koponyaidegek és agyi anyag károsodásához, és végül pszichés traumához vezethet. Az egyes tünetek súlyossága eltérő, és nem mindig felel meg egymásnak.
A traumás agysérülés külső jelei
Figyelni kell a betegség külső tüneteire:
fej sebek,
zúzódások traumás agysérülés tüneteként.
A homlok területén bekövetkezett sérülés esetén mindig szem előtt kell tartani a nyaki gerinc hiperextenziós sérülésének lehetőségét.
Különböző súlyosságú fejsérülés tünetei
Vannak nyitott és zárt sérülések. Nyitott állapotban kommunikáció van a koponyaüreg és a külső környezet között, ezért nagy a fertőző szövődmények valószínűsége.
A traumás agysérülésnek 3 súlyossági foka van. A traumás agysérülés fő klinikai tünetei, amelyek meghatározzák annak súlyosságát, a következők:
a létfontosságú funkciók megsértése,
az eszméletvesztés és az amnézia időtartama,
a tudat depressziójának mértéke az első vizsgálat időpontjában,
valamint a gócos tünetek súlyossága.
Enyhe fokú craniocerebralis sérülés esetén az eszméletvesztés időtartama nem haladja meg a néhány percet, az amnézia időtartama legfeljebb 1 óra, és a kezdeti vizsgálatkor a Glasgow Coma Scale pontszám legalább 13 pont.
Mérsékelt trauma tünetei esetén az eszméletvesztés időtartama eléri az 1 órát, az amnézia időtartama 24 óra, a Glasgow Coma Skála pontszáma pedig legalább 9 pont. Súlyos trauma esetén az eszméletvesztés időtartama meghaladja az 1 órát, az amnézia időtartama több mint 1 nap, és a Glasgow Coma Skála pontszáma a kezdeti vizsgálatkor 8 pont vagy alacsonyabb.
Enyhe koponya- és agysérülés jelei
Az enyhe betegség tünetei közé tartozik az agyrázkódás és az enyhe agyi zúzódás. Az agyrázkódást az eszméletvesztés, a tájékozódás vagy más neurológiai funkciók rövid távú elvesztése jellemzi, amely általában közvetlenül a sérülés után következik be. Eszméletvesztés után amnézia, fejfájás, kismértékű nystagmus, szédülés, ataxia, ínreflexek revitalizációja és aszimmetriája és egyéb gócos tünetek jelentkeznek, esetenként enyhe agyhártya-jelek, amelyek általában néhány napon belül spontán visszafejlődnek.
A sérülés tünetei között mindig vannak vegetatív elváltozások (hányinger, hányás, pupillareakciók megváltozása, bőr sápadtsága, hyperhidrosis, vérnyomás-ingadozás, tachycardia), de ezek nemcsak agykárosodást, hanem lelki megterhelést is tükrözhetnek. a beteg a sérüléssel kapcsolatban tapasztal. Enyhe agyi zúzódás, tartósabb gócos tünetek (nystagmus, piramis-elégtelenség, anisocoria) esetén 1-3 héten belül visszafejlődő meningealis jelek észlelhetők, a koponyaboltozat lineáris törése lehetséges, és a komputertomográfia korlátozott, alacsony denzitású fókuszt tár fel. amely ezt követően teljesen visszafejlődik.
fő jellemzője enyhe jelei A trauma a neurológiai rendellenességek alapvető reverzibilitása, de a felépülési folyamat több hetet, hónapot is igénybe vehet, ami alatt a betegek fejfájást, figyelem- és memóriazavart, fáradtságot, hangulati ingadozásokat, alvászavarokat, szédülést (agyrázkódás utáni szindróma) tapasztalhatnak.
Autóbalesetekben egy kisebb sérüléshez gyakran társul a nyak ostorcsapásos sérülése, ami a fej hirtelen mozgása miatt következik be (leggyakrabban a fej hirtelen túlfeszítése, majd gyors hajlítása következtében). Az ostorcsapásos sérülés a nyaki szalagok és izmok ficamával jár, és nyaki-occipitalis fájdalomban és szédülésben nyilvánul meg, amelyek néhány héten belül spontán elmúlnak, és általában nem hagynak maga után következményeket.
A koponya- és agysérülés tünetei közepes és súlyos fokú
A közepesen súlyos és súlyos sérüléseket hosszan tartó eszméletvesztés és amnézia, tartós neuropszichológiai károsodás és fokális neurológiai tünetek jellemzik. Az ilyen mértékű traumás agysérülés tüneteit zúzódásos gócok, diffúz axonkárosodás, intracranialis hypertonia, általában agyödémával, az agytörzs primer vagy másodlagos károsodása okozza. Súlyos traumás agysérülés esetén az intracranialis hematoma valószínűsége lényegesen magasabb. A késleltetett állapotromlást az intracranialis hematómán kívül okozhatja agyödéma, zsírembólia, trombózis vagy az agyi artéria disszekciója (ischaemiás stroke kialakulásával), fertőző szövődmények (például agyhártyagyulladás), elégtelenség belső szervek.
A zsírembólia a sérülés után néhány nappal általában olyan betegeknél fordul elő, akiknél hosszú csőcsontok törtek - amikor a töredékeket elmozdítják vagy megpróbálják áthelyezni. A legtöbb esetben a légzésfunkció egyidejűleg zavart szenved, és a kötőhártya alatt kis vérzések lépnek fel.
A poszttraumás agyhártyagyulladás általában a sérülés után néhány nappal alakul ki, gyakrabban nyílt craniocerebralis sérülésben szenvedő betegeknél, különösen koponyaalaptörés esetén, amely után kommunikáció (sipoly) alakulhat ki a subarachnoidális tér és az orrmellék között. orrmelléküregek vagy középfül (a legtöbb esetben azonban a liquorrhoea olyan hiba, amely spontán záródik, és nem bonyolítja fertőzés). Az alkoholmérgezés hozzájárul a traumás agyi ödéma kialakulásához, növeli a hipoxia kockázatát, megnehezíti a beteg állapotának felmérését, és végső soron csaknem 2-szeresére növeli a súlyos TBI halálozási arányát.
A fejsérülés diagnózisa
Először gyors vizsgálatot kell végezni, és meg kell határozni a légutak átjárhatóságát, a légzés gyakoriságát és ritmusát, a vérkeringés állapotát, valamint a kombinált sérülés jeleit. Meg kell vizsgálni mellkasés a has, hogy kizárja a hemo- vagy pneumothoraxot, hasi vérzést (különösen sokk jelenlétében, amely szinte soha nem jár agykárosodással).
Az agykárosodás, mint a trauma fő diagnosztikai tünete
Az agy anyagának lehetséges súlyos károsodása koponyatörés hiányában vagy a fej lágy szöveteinek kiterjedt károsodása az agyi anyag károsodásának jeleinek hiányában.
A traumás agysérülésben fellépő agykárosodás oka lehet kontakt fokális károsodás, amely általában az agy kérgi régióinak zúzódását (zúzódását) vagy intracranialis hematómát, vagy diffúz axonkárosodást okozhat, amely a sérülés időpontjában bekövetkező rotációs vagy lineáris gyorsulásból ered, és túlnyomórészt az agyféltekék fehérállományának mély régiói .
A traumás agysérülés másodlagos agykárosodása a következő tünetekkel jár:
hypoxia
fertőzés
agyödéma
és intracranialis hipertónia. Az agyi keringés autoregulációjának megsértése hozzájárul az agyi ischaemia kialakulásához, és sebezhetővé teszi a hipoxiával és a szisztémás vérnyomás csökkenésével szemben.
Amnézia, mint a trauma jele
A beteg vagy kísérői anamnézis gyűjtése során figyelni kell a sérülés körülményeire, a koponyaagyi sérülést okozó primer betegség lehetőségére, az eszméletvesztés és a poszttraumás amnézia időtartamára.
Az eszméletvesztés időtartama általában megfelel a diffúz axonkárosodás súlyosságának, de nem mindig tükrözi a fokális károsodás súlyosságát (például a homloklebenyek bazális régióinak zúzódásával vagy áthatoló agysérüléssel, eszméletvesztéssel). nem fordul elő).
A traumás agysérülés tüneteivel járó amnézia az eszméletvesztéstől függetlenül alakul ki, és kimutatható azoknál a betegeknél, akik nem veszítették el. A poszttraumás (anterográd) amnézia (a traumát követően bekövetkezett események amnéziája) időtartama megbízhatóbb mutatója a traumás agysérülés súlyosságának, mint az eszméletvesztés időtartama. Az eszméletvesztés és az amnézia időtartamának megállapítása során fontos figyelembe venni, hogy a külső szemlélő számára a tudat abban a pillanatban tér vissza, amikor a beteg kinyitja a szemét, magának a betegnek pedig abban a pillanatban tér vissza a tudat, amikor az emlékezés képessége megszűnik. helyreállt, ezért az amnézia időszakát beleszámítja az eszméletvesztés teljes időtartamába.
A traumás agysérülés tüneteivel járó amnézia időtartama meglehetősen pontosan meghatározható, ha a beteget nem sokkal azután, hogy észhez tért, megkérdezik a sérülés körülményeiről és az utána történtekről. Ha a beteg részletesen beszámol mindarról, ami a sérülés idején és közvetlenül utána történt vele, akkor meg kell kérdőjelezni a craniocerebralis sérülés lehetőségét.
A memória „kiesései” azonban nem mindig a valódi amnéziának tulajdoníthatók – lehetnek stressz, az események hirtelensége vagy a reakció csökkenése miatt. alkoholos mérgezés vagy nyugtató hatású.
A traumás agysérülés neurológiai tünetei és megnyilvánulásai
Fontos a tudatállapot és a neurológiai állapot felmérése, figyelemmel a pupillák állapotára, a szemgolyók és végtagok spontán és reflexes mozgásaira, az izomtónus és az ínreflexek aszimmetriájára, a kóros lábjelek jelenlétére. A meningealis tünetek subarachnoidális vérzésre, később gennyes agyhártyagyulladásra utalhatnak (a nyaki izmok merevsége csak akkor ellenőrizhető, ha a nyaki gerinc sérülésének lehetősége teljesen kizárt).
Ha a beteg már magához tért, fel kell mérni tájékozódását, figyelmét, memóriáját, reakciósebességét (például meg kell kérni, hogy számoljon 1-től 20-ig és fordítva, fordított sorrendben nevezze meg az év hónapjait). Ezek az adatok meghatározóak lehetnek az enyhe traumás agysérülés diagnózisának felállításában.
A koponyaalap törése, mint trauma tünete
Különös figyelmet kell fordítani a koponyaalap törésének jeleire:
CSF szivárgása az orrból vagy a fülből;
szemüveg tünete (kétoldali zúzódások késleltetett megjelenése az orbitális régióban, amelyet az orbita szélei korlátoznak);
a kötőhártya alatti vérzések a craniocerebralis sérülés tüneteként, a sclera hátsó szélére terjednek (ez azt jelzi, hogy a vér terjed a szemüregről);
zúzódások a fül mögött a mastoid folyamat területén, amely 24-48 órával a sérülés után jelenik meg;
a koponyaidegek károsodása (például a halántékcsont piramisának törésekor a halló- és az arcideg sérül, az ethmoid csont törésekor pedig a szaglóideg).
Hematóma a traumás agysérülés tüneteiben
A traumás intracranialis hematómák a lokalizáció szerint a következőkre oszthatók:
epidurális,
szubdurális
és intracerebrális.
Az epidurális vérömleny akkor fordul elő, amikor a halántékcsont pikkelyei eltörnek, és a vele szomszédos középső meningealis artéria károsodása kíséri, ritkábban a sagittalis vagy keresztirányú sinusok károsodása következtében. A traumás agysérülés klasszikus tünetének számító "fényrés" (rövid távú tudatvisszatérés későbbi romlással) csak az esetek 20%-ában figyelhető meg. Egyes esetekben, amikor az epidurális hematóma korlátozott méretű, nem okozza a környező szövetek elmozdulását, és a beteg tiszta marad, konzervatív kezelés megengedett.
A szubdurális hematóma leggyakrabban 45-60 éves férfiaknál fordul elő az agyi vénák szakadása miatt. Általában a subdurális hematómával járó traumás agysérülés tünetei lassabban növekednek, de néha olyan gyorsan fejlődnek ki, mint az epidurálisnál. A krónikus szubdurális hematóma több héttel, sőt hónapokkal a fejsérülés után jelentkezik, ami néha olyan enyhe, hogy a betegnek sikerül megfeledkeznie róla. A hematóma kialakulását elősegíti az idős kor, az alkoholizmus, az epilepszia, a vérzési rendellenességek (beleértve az antikoagulánsok szedését), a hemodialízis, az alacsony koponyaűri nyomás (például CSF-sipoly jelenlétében).
Instrumentális módszerek a traumás agysérülés diagnosztizálásában
A sürgősségi osztályon a koponya röntgenfelvételét végezzük 2 vetületben minden TBI-gyanús betegnél. Felfedheti a boltozat vagy a koponyaalap nyomott vagy lineáris töréseit, az ethmoid sinus folyadékszintjét, pneumocephalust (levegő jelenléte a koponyaüregben). Bár a lineáris koponyatörés önmagában nem veszélyes, előrejelző módon növeli az intracranialis haematoma valószínűségét, különösen, ha átlépi a középső meningealis sulcus vonalát. A volumetrikus elváltozás közvetett jele lehet a meszes tobozmirigy elmozdulása. A legtöbb betegnek (még a nyaki gerinc károsodásának minimális jelei esetén is) nyaki röntgenfelvételt kell rendelni (legalábbis oldalsó vetületben, miközben képet kell készítenie az összes nyakcsigolyáról - a nyakszirtcsonttól az elsőig mellkasi csigolya!).
Echoencephaloscopia a trauma diagnosztizálásában
Az agy medián struktúráinak elmozdulása az intracranialis haematoma kialakulása során echoencephaloscopiával kimutatható. A traumás agysérülés akut periódusában végzett lumbálpunkció általában nem nyújt további hasznos információ de veszélyes lehet. A lumbálpunkció egyetlen ésszerű indikációja a poszttraumás agyhártyagyulladás gyanúja, de ez ritkán alakul ki a sérülést követő első napon.
Az orvos feladatai a traumás agysérülés diagnosztizálásában
Az orvos elsődleges feladata az intracranialis hematóma kizárása, amely sürgős sebészeti beavatkozást igényel. Gyanítani kell, ha:
a craniocerebrális sérülés jeleinek megjelenése és növekedése koponyán belüli magas vérnyomás formájában (fejfájás, hányás, eszméletvesztés, különösen "könnyű intervallum" után, megnövekedett vérnyomás, bradycardiával és légzési ritmuszavarral kombinálva);
traumás agysérülés fokális tüneteinek megjelenése vagy fokozódása (például hemiparézis);
a craniocerebralis sérülés jeleinek megjelenése sérv formájában, például a pupilla egyoldalú tágulása a fényre adott reakció elvesztésével, kombinálva az ugyanazon vagy az ellenkező oldalon lévő hemiparesissel;
a légzés ritmusának megsértése;
pszichomotoros agitáció kialakulása;
az M-echo elmozdulása echoencephaloscopia során;
a koponyaboltozat lineáris törésének jelenléte, amely átlépi a középső agyhártya artéria vonalát.
Mindezen jelek esetén azonnali idegsebész konzultációra van szükség. Különös figyelmet kell fordítani a hematómára az alkoholizmusban szenvedő vagy véralvadásgátlót szedő idős betegeknél. Ezen túlmenően, idegsebész konzultációra általában szükség van zavartság vagy tudatdepresszió, agyhártya-tünetek, koponyaalaptörés jelei, a koponyaboltozat aprított vagy nyomott törése esetén. Erősítse meg a hematoma diagnózisát számítógépes tomográfia vagy mágneses rezonancia képalkotás segítségével, ezek hiányában - agyi angiográfia segítségével.
Mire kell ügyelni egy traumás agysérülés esetén
Nem szabad rövid ideig tartó eszméletvesztést megállapítani azoknál a betegeknél, akik azt állítják, hogy a sérülés időpontjában „szikrák a szemükből”, vagy rövid időre „fátyol jelent meg a szemük előtt”. Nem szükséges túlbecsülni a fejfájás vagy a hányinger jelentőségét sem, különösen, ha azok több órával a sérülés után jelentkeznek.
Trauma elsősegélynyújtási szabályai
A sérülés körülményeinek gondos megállapítása, a koponya, a nyaki gerinc röntgenfelvétele és a csontsérülések hiánya után a beteg hazaengedhető, figyelmeztetve, hogy azonnali segítséget kell kérnie. az állapot romlik.
Először meg kell kezelni a sebeket, ha szükséges, antibakteriális gyógyszereket kell felírni, és meg kell előzni a tetanusz megelőzését. Esetenként a traumás agysérülés vagy lágyszöveti zúzódás jeleit mutató betegek tipikus vazodepresszoros ájulást tapasztalnak néhány perccel vagy órával a sérülés után. Az ilyen betegeket 1-2 napig kórházba kell helyezni, hogy kizárják a súlyosabb szövődményt, azonban az esetek túlnyomó többségében egy ilyen epizód nem agykárosodást, hanem autonóm választ a fájdalomra és az érzelmi stresszre.
Segítség enyhe traumás agysérülés esetén
Az enyhe sérülés tüneteit mutató betegeket 2-3 napos megfigyelésre kórházba kell helyezni. A kórházi kezelés fő célja, hogy ne maradjon le egy súlyosabb sérülés. Az első napon óránként fel kell mérni a neurológiai állapotot, különösen a tudatállapotot, lehetőség szerint mellőzve a nyugtatók felírását (ha a beteg elalszik, időszakosan fel kell ébreszteni).
Ezt követően a szövődmények valószínűsége jelentősen csökken, és a beteg (ha tiszta esze, nincs hányás vagy erős fejfájás, gócos és meningealis tünetek) hazaengedhető, feltéve, hogy a hozzátartozók figyelemmel kísérik, és ha állapota romlik, gyorsan kórházba szállítják. Különös óvatossággal kell eljárni azoknál a gyermekeknél, akiknél a kezdeti eszméletvesztés hiányában intracranialis hematóma alakulhat ki.
Erős fájdalomtünetek esetén fájdalomcsillapítókat és nem szteroid gyulladáscsökkentőket írnak fel, az autonóm funkciók stabilizálására - Béta-blokkolók, Domperidon (Motilium), alvászavar és fokozott szorongás esetén - rövid ideig benzodiazepinek.
Enyhe traumás agysérülés esetén a klinikailag jelentős agyi ödéma általában nem alakul ki, ezért a diuretikumok kijelölése a traumás agysérülések segédeszközeként nem praktikus. A hosszan tartó ágynyugalom kerülendő – sokkal előnyösebb a beteg korai visszatérése a megszokott környezetbe. Szem előtt kell tartani, hogy sok beteg teljesítménye 13 hónapon belül korlátozott lehet.
Ha a traumás agysérülés során az agyi anyag károsodásának jelei (eszméletvesztés vagy rövid ideig tartó zavartság, amnézia, kábítás, tartós hányás, tartós szédülés, gócos tünetek stb.) nem észlelhetők, akkor a lágyrészek zúzódása a fejét diagnosztizálják.
Segítség közepes és súlyos traumás agysérülések esetén
Az agysérülés dinamikus folyamat, amely az életfunkciók, a tudat, a neurológiai és mentális állapot folyamatos monitorozását igényli. Súlyos traumás agysérülés esetén ez elsősorban a másodlagos agykárosodás megelőzésére irányul, és a következő intézkedéseket tartalmazza:
A hipoxia megelőzése, mint segítség traumás agysérülés esetén. Biztosítani kell a légutak átjárhatóságát (szájnyálka tisztítása, nyálka elszívása a felső légutakból, légcsatorna bevezetése) és elegendő oxigénellátást (légzési rendellenességek hiányában mérsékelt kábítással az oxigén beadása orrkátéter (sebesség 4 l / perc), mélyebb tudatzavar, tüdőkárosodás (aspirációs tüdőgyulladás, trauma vagy zsírembólia), a légzőközpont depressziója, intubáció és mechanikus lélegeztetés szükséges); az aspiráció elkerülése érdekében ürítse ki a gyomrot orr-gyomorszondával.
A hemodinamika stabilizálása. Szükséges a hipovolémia korrekciója, amely vérvesztéssel vagy hányással járhat, elkerülve a túlzott folyadékbevitelt és a fokozott agyödémát. Általában elegendő napi 1,5-2 liter izotóniás nátrium-klorid oldat (vagy Ringer-oldat) vagy kolloid oldat bejuttatása. A glükóz oldatok beadását kerülni kell. Különösen fontos a kiszáradás megelőzése időseknél (ebben a korcsoportban a fokozott agyödéma kockázata nem olyan nagy, mint a fiataloknál). A vérnyomás jelentős emelkedésével vérnyomáscsökkentő gyógyszereket írnak fel (diuretikumok, béta-blokkolók, angiotenzin-konvertáló enzim-gátlók, klonidin). Lehetőség szerint kerülni kell a koponyaűri nyomást növelő értágítókat (kalcium antagonisták, ganglionblokkolók stb.). Az agyi keringés károsodott autoregulációja miatt a gyors vérnyomásesés agyi ischaemiát okozhat; különös gondossággal kell eljárni az idősek, tartósan artériás magas vérnyomásban szenvedők esetében. Alacsony vérnyomás esetén traumás agysérülés esetén elsősegélyként poliglucint, vazopresszorokat (dopamin, norepinefrin) és kortikoszteroidokat (dexametazon, 12-16 mg intravénásan) adnak be.
Az intracranialis hypertonia megelőzése és kezelése. Gyorsan korrigálni kell a légzési elégtelenséget, az artériás magas vérnyomást, a hipertermiát, a fej fejét 30 °-ra emelni a vénás kiáramlás megkönnyítése érdekében (ebben az esetben a beteg fejének a test síkjában kell lennie - az egyidejű előfordulás lehetősége miatt a nyaki régió károsodása). Amíg a vérömleny nincs kizárva, a mannit és más ozmotikus diuretikumok alkalmazása veszélyes lehet, de gyors eszméletvesztés és traumás agysérülés (például pupillatágulat) jeleinek megjelenése esetén, ha műtétet terveznek, 100- 200 ml 20%-os oldatot gyorsan kell intravénásan mannitot beadni. A hólyagot először katéterezni kell. Ezt követően 0,25-1 g/ttkg mannitot 4 óránként megismételnek, ezzel egyidejűleg furoszemidet adnak be (20-40 mg naponta 2-3 alkalommal intravénásan vagy intramuszkulárisan). Ez lehetővé teszi, hogy időt nyerjen a beteg kutatására vagy sürgősségi szállítására.
Súlyos izgatottság esetén a Diazepamot (Relanium) intravénásan adják be 10 mg-os dózisban, nátrium-hidroxi-butirátot (2 g), néha haloperidolt (50 mg) vagy morfint (5-10 mg). Emlékeztetni kell arra, hogy az izgatottság az intracranialis hematóma tünete lehet. Ezért a TBI-t követő első napon, hacsak nem feltétlenül szükséges, nem szabad olyan nyugtatókat alkalmazni, amelyek akadályozzák a tudatállapot dinamikus felmérését (alternatíva lehet mechanikus rögzítés).
Epilepsziás rohamok esetén a diazepamot (Relanium) intravénásan adják be 2 ml 0,5% -os oldatban, és görcsoldó szereket orálisan írnak fel, például karbamazepint (Finlepsin) 600 mg / nap dózisban, Difenint 300 adagban. mg naponta. Súlyos traumás agysérülés esetén a sérülést követő 1-2 héten belül célszerű profilaktikusan antiepileptikumokat felírni a korai rohamok megelőzésére.
A kortikoszteroidok nem javítják a traumás agysérülések kimenetelét felnőtteknél, de súlyos mellékhatásai lehetnek.
Olyan gyógyszereket adnak be, amelyek állítólag neuroprotektív segítséget nyújtanak traumás agysérülések esetén, különösen kalciumcsatorna-blokkolókat (Nimodipin), antioxidánsokat (E-vitamin), nootropokat - Piracetam, Gammalon, Citicoline (Recognan), Cerebrolysin stb.
Az arcideg traumás károsodása általában a halántékcsont piramisának törésével jár, és az idegkárosodás vagy a csontcsatorna duzzanata következménye lehet. Ez utóbbi esetben az ideg épsége nem szenved sérülékenyen, és a kortikoszteroidok hatékony kezelést jelenthetnek a traumás agysérülések kezelésére.
Részleges vagy teljes látásvesztés társulhat traumás opticus neuropathiához, amely idegzúzódás, bevérzés és/vagy görcs, vagy az azt ellátó ér elzáródása következménye. Segítség a traumás agysérülések esetén nagy dózisú metilprednizolon (kezdő adag 30 mg/kg, majd 5,4 mg/ttkg/óra) vagy dexametazon (12-24 mg) bevezetése, és ha ezek hatástalanok, korai az ideg dekompressziója. Gyermekeknél esetenként agykérgi vakság figyelhető meg (a pupillareakciók, az idegkárosodástól eltérően, érintetlenek maradnak), amely a sérülés után 30-90 percen belül alakul ki, és általában néhány órán belül spontán visszafejlődik.
Fizioterápia traumás agysérülés esetén
Fájdalomcsillapító kezelési módszerek: transcranialis elektroanalgézia, diadinamikus terápia, SMT-terápia idegkilépési pontokkal, rövid impulzusú elektroanalgézia.
Érzéstelenítési módszerek: érzéstelenítők gyógyszeres elektroforézise, fluktuorizáció az idegkilépési pontokon, lokális krioterápia.
A craniocerebralis trauma kezelésének anti-exudatív módszerei: alacsony intenzitású UHF-terápia, CMW-terápia.
A craniocerebralis sérülések reparatív-regeneratív kezelési módszerei: infravörös lézerterápia, ultrahangterápia.
Értágító módszerek: értágítók gyógyszeres elektroforézise, ultraton terápia, vöröslézer terápia, paraffin terápia.
Trofostimuláló módszerek: terápiás masszázs, helyi darsonvalizáció.
Miostimuláló módszer: myoelektrostimuláció.
Neurostimuláló módszer: bioregulált elektromos stimuláció.
Fájdalomcsillapító módszerek a craniocerebralis sérülések kezelésére
Rövid impulzusú elektroanalgézia. Ennek a módszernek az impulzusáramai gerjesztik az Aβ-rost vastag myelinizált afferens vezetőit, majd a gerincvelő hátsó szarvának kocsonyás anyagának neuronjait. A gerincvelő oldalsó szarvaiban a preszinaptikus gátlás következtében csökken a P anyag felszabadulása, és csökken annak a valószínűsége, hogy a fájdalomérzékenység afferens vezetőiből (AD és C rostok) impulzusokat továbbítanak a retikuláris formáció és a supraspinalis struktúrák neuronjaira. . A rövid impulzusú elektroanalgézia az idegek kilépési pontjait 20-500 ms-ig tartó mono- és biopoláris téglalap alakú impulzusokkal, majd 20-100 imp/s-os kitörésekkel 50-150 imp/s frekvenciával, áramerősséggel - akár fájdalommentesen - érinti. vibráció, eljárási idő 30 perc, napi 2-3 alkalommal, naponta; craniocerebralis sérülések kezelési menete 1 2 - 1 5 eljárás.
Érzéstelenítési módszerek traumás agysérülések kezelésére
Helyi krioterápia. A hidegfaktornak az érintett területre történő alkalmazása csökkenti az alatta lévő szövetek tapintási és fájdalomrostjainak ingerlékenységét, ami kifejezett helyi érzéstelenítéshez vezet. A 10 perces hűtés során fellépő rövid ideig tartó izomgörcsöt ezek ellazulása váltja fel, ezáltal megszűnik a fájdalom szindróma görcsös komponense, lelassul az anyagcsere intenzitása, az oxigénfelhasználás és a membrántranszport sebessége, csökken a fókuszban lévő exudáció . Vigyen fel hideg faktort (kriopakot), amelynek hőmérséklete 10-18 ° C, az érintett területre 15 percig, 3 óra múlva ismét; koponyaagyi sérülések kezelési menete 10-12 eljárás.
Anti-exudatív módszerek a craniocerebralis sérülések segítésére
CMV terápia, oszcilláló hatást okozva, főleg molekulákat
szabad strukturálatlan víz, kifejezett hőhatáshoz vezet a szövetekben (3-5 cm mélységben). Ugyanakkor a szövetek hőmérséklete 1-3 °C-kal emelkedik, ami növeli a véráramlás sebességét, a működő hajszálerek számát, fokozza a regionális hemodinamikát, a nyirokáramlást és az anyagcsere folyamatokat a szövetekben. A mikrocirkulációs rendszer aktiválása a perineurális ödéma csökkenéséhez vezet a fájdalmas fókuszban. A CMW-terápia a csuklóízület területén (idegkárosodás területe) alacsony termikus dózisban (II. dózis), kontakt (távoli) módszerrel történik, naponta 5-10 perc ; tanfolyam 6-10 eljárás; ismételt tanfolyam 4 hét után.
A craniocerebralis sérülések reparatív-regeneratív kezelési módszerei
Infravörös lézerterápia. Az infravörös sugárzás kvantumainak oxigénmolekulák és nukleinsavak általi szelektív abszorpciója következtében proliferatív és reparatív folyamatok aktiválódnak az érintett ideg rostjaiban. A C-afferensek idegvégződéseinek impulzusaktivitásának csökkenése a fájdalomérzékenység, valamint a vezető idegrostok ingerlékenységének csökkenéséhez vezet, és gátolja a tapintási érzékenységet a besugárzási zónában, normalizálja az idegtörzsek funkcionális labilitását, ami hypalgéziához vezet.
Az arcon lévő idegek kilépési pontjai besugárzásnak vannak kitéve. Az infravörös sugárzás teljesítménye legfeljebb 20 mV, a modulációs frekvencia 50-100 impulzus / s, minden pont 2-3 percig hat, a teljes időtartam 8-10 perc, naponta; kúra 15 eljárás.
Ultrahang terápia javítja az anyagcserét és az érintett idegek vérellátását, csökkenti a perineurális szövetek duzzadását és felgyorsítja a reparatív regenerációt. Alkalmazzon ultrahangos rezgéseket 2640 kHz (1 MHz) frekvenciájú, alacsony intenzitású (0,1-0,2 W / cm2), labilis, impulzus üzemmódban (impulzus időtartama - 4 vagy 10 ms), kontaktus, 7-10 percig, naponta ; 10-12 eljárásból álló kúra.
A traumás agysérülések fizioterápiájának ellenjavallatai: trigeminus neuralgia és arcideg neuritis (neuropathia), akut betegség vagy sérülés időszaka, súlyos vegetatív-érrendszeri, trofikus és motoros rendellenességek.
Szanatórium-üdülőhelyi módszer a traumás agysérülések ellátására
A trigeminus neuralgiában szenvedő betegeket ritka rohamokkal, ideggyulladással és az arcideg neuropátiájával (fertőző és ischaemiás eredetű) a korai és késői időszakban, beleértve a kontraktúrát is, a betegség kezdetétől számított 2 hónap elteltével és később, klimatikus és balneoterápiás üdülőhelyekre küldik. : Pyatigorsk, Staraya Russa, Szocsi , Zelenogorek, Sesztroreck, Szvetlogorsk, Berdyansk, Krím déli partvidéke, Nizza, Cannes, Albena.
A koponyaidegek betegségei és sérülései (neuritis, neuralgia) szenvedő betegek állapotának javulását észlelik:
fájdalom megszűnése
a paresztézia eltűnése,
az agyideg működésének normalizálása,
az érzékszervi rendellenességek teljes vagy majdnem teljes felépülése,
vegetatív-érrendszeri reakciók, izomtrofizmus, myoelektrogenezis helyreállítása,
a gerjesztés vezetési sebessége az idegtörzsek mentén.
A tartós javulást a fizikai aktivitás által kiváltott rövid ideig tartó fájdalom, hipotermia, légköri nyomásváltozások, alacsony intenzitású paresztéziák, enyhe feszültségtünetek, a beidegzési zónáknak megfelelő hypalgézia határozzák meg. Éppen ellenkezőleg, a betegek állapotának romlása a fájdalomreakciók nyugalmi állapotában, aktív mozgásokkal történő újraindulásával vagy felerősödésével következik be.
A traumás agysérülések spa kezelésének ellenjavallatai a koponyaidegek betegségei és sérülései a betegség akut periódusában, valamint azok, amelyeket a koponyaidegek motoros szférájának súlyos rendellenességei (kontraktúrák) kísérnek.
A traumás agysérülések fizioprofilaxisa a kóros folyamat visszaesésének megelőzésére irányul az idegszövet mikrocirkulációjának és anyagcseréjének fokozásával (vazodilatáló, trofostimuláló módszerek), a neuromuszkuláris apparátus működésének helyreállításával (neurostimuláló módszerek).
Az áldozat állapota és a további kezelés a sérülés összetettségétől függ. A patológia okai különbözőek lehetnek: esések, balesetek, fizikai behatások stb. a fejsérülés végzetes lehet.
Fej- és gerincsérülés
A fej területére gyakorolt mechanikai hatás zúzódásokhoz vagy a koponya töréséhez vezethet. De gyakran diagnosztizálják az agy vagy a gerincvelő károsodását. A legtöbb esetben a fejsérülés kóros folyamatokat vált ki a nyakban, ami szövődményekhez vezet.
A TBI az agy működésének megzavarásához vezet.
Kétféle sérülés létezik: nyitott és zárt.
- Az első esetben a bőr szakadása és a koponya csontjainak törése következik be.
- A második típust az agy zúzódása, összenyomása vagy agyrázkódása jellemzi.
Az ilyen sérülésnek van egy bizonyos tünete. A patológia jelei a károsodás összetettségétől függenek (szédüléstől kómába esésig). Még egy kisebb fejsérülés után is feltétlenül kórházba kell menni diagnózis céljából.
A sérülés következtében komplikációk léphetnek fel:
- agyvelőgyulladás,
- traumás meningitis,
- intracranialis hematoma,
- epilepszia stb.

Gerincvelő
A gerinc károsodása ugyanolyan veszélyes, mint az agysérülés, mivel előfordulhat a mozgásszervi rendszer teljes vagy részleges bénulása. A traumának számos formája létezik, amelyek mindegyikét a nehézségi fok szerint osztályozzák.
A gerincvelő-sérülés tünetei hasonlóak az agysérülés jeleihez, azonban a gerincben fájdalom figyelhető meg. A sérülés leggyakrabban a nyaki régióban figyelhető meg, a fej mellett.
A patológia következménye teljes bénulás lehet, amely nem kezelhető. Sérülés esetén az áldozatot elsősegélyben kell részesíteni, majd egészségügyi intézménybe kell vinni.
Gyakori tompa trauma és mi fog történni vele idővel
A fejsérülések egyik leggyakoribb típusa a tompa fejsérülés.
A patológiát tompa tárggyal történő ütés vagy kemény felületre való esés eredményeként figyelik meg. A sérülés zárt és nyitott is lehet.
A fej területére gyakorolt ilyen hatás zúzódásokhoz és horzsolásokhoz vezet, kisebb sérülésekkel, de erős ütéssel a fej teljes megsemmisülése lehetséges.
A tompa fejsérülés gyakran az áldozat halálának oka. A károsodás enyhe formájával komplex kezelést végeznek. A patológia megszüntetésére konzervatív és sebészeti kezelési módszerek alkalmazhatók.
Az esetek többségében a betegnek a tompa fejsérüléssel egészségügyi intézményhez fordulás után magyarázatot kell adnia a rendőrségnek a sérülésről, mivel az ilyen sérülés az áldozat más személy általi sérülésének minősül.
Emberi következmények
 Milyen következményekkel jár a trauma? A fejsérülés következtében különféle szövődmények figyelhetők meg. A sérülések soha nem maradnak észrevétlenül, mivel az agy megsérül, és néhány esetben a gerincvelő. A patológia súlyos formájában az áldozat rokkant maradhat. Az elsősegélynyújtás és a kezelés fontos szerepet játszik az ember további állapotában.
Milyen következményekkel jár a trauma? A fejsérülés következtében különféle szövődmények figyelhetők meg. A sérülések soha nem maradnak észrevétlenül, mivel az agy megsérül, és néhány esetben a gerincvelő. A patológia súlyos formájában az áldozat rokkant maradhat. Az elsősegélynyújtás és a kezelés fontos szerepet játszik az ember további állapotában.
A traumás agysérülés következményei a következők:
- különböző intenzitású fejfájás;
- hallás-, szaglás-, látásvesztés stb.;
- emlékezet kiesés;
- bénulás.
Lehetnek más patológiák is, amelyeket az agy működési zavara vált ki, idegrendszer vagy más szervek (rendszerek). Leggyakrabban a betegek fejfájást és epilepsziás rohamokat tapasztalnak.
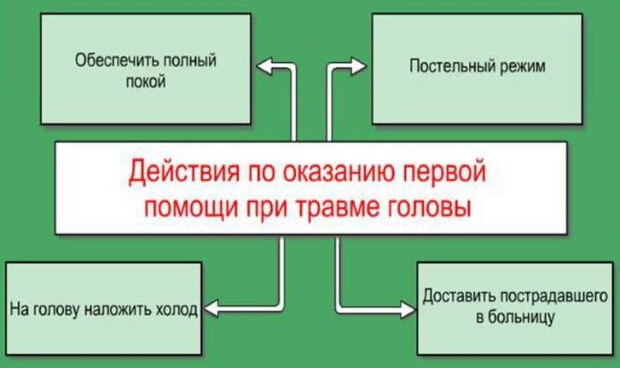
Fejfájás
A koponyasérülést követően az áldozatok 90%-ánál tartós fejfájás és szédülés figyelhető meg az első két-három hétben. Ezek a tünetek súlyos agyi rendellenességek jelei lehetnek. A fájdalom a megnyilvánulás jellegében különbözik: akut és krónikus.
Az akut fájdalom a fejben a következő patológiákat jelzi:
- haematoma: lokális jelleg fájdalom, hányinger, hányás, pszichés és neurológiai rendellenességek;
- agyvérzés: a fejmozgások súlyos fájdalom rohamát váltják ki, a hőmérséklet emelkedik, epilepsziás rohamok és görcsök jelentkeznek;
- fejsérülés: az agy kóros folyamatainak általános tünetei.
A károsodás következtében egyes áldozatoknál krónikus fejfájást diagnosztizálnak. Ha kényelmetlenség ne tűnjön el két hónappal a sérülés után, akkor a fájdalom krónikus formát ölt. Vannak, akiknek még évek múlva sem sikerül megszabadulniuk a kóros állapottól.
A betegséget más rendellenességek kísérik:
- zaj a fülben,
- szédülés,
- ingerlékenység,
- gyengeség.
Megfelelő kezelés hiányában a tünetek csak felerősödnek, ezáltal az ember kimerül, szervezete legyengül.
Epilepszia
A fejsérülés az epilepszia egyik oka. De ez a patológia csak az áldozatok 20% -ánál figyelhető meg, mivel számos tényező befolyásolja a betegség progresszióját.
A fejsérülés következtében fellépő epilepsziás rohamokat orvosilag fejsérülés utáni poszttraumás epilepsziának nevezik. A patológiát szociálpszichológiai eltérések jellemzik. A kezelésnek gyógyszeres terápia, valamint pszichológiai segítségnyújtás formájában kell történnie.
A sérülés következményeit terápiás módszerekkel szüntetik meg, amelyek magukban foglalják a gyógyszeres kezelést, a fizioterápiát és a mozgásterápiát. Vannak esetek, amikor egy személy elveszti a szaglást egy sérülés után. Ezenkívül egyes betegeknél, különösen a gerincvelő károsodása esetén, a kéz bénulása fordulhat elő. Az ilyen patológiákkal való rehabilitáció különös figyelemmel történik.
A szaglás helyreállítása
A szaglás elvesztése nagymértékben megnehezíti az ember életét, ezért a beteg bármilyen eszközzel igyekszik visszanyerni az érzékenységét. De ne vállaljon kockázatot és öngyógyítást. Az alternatív módszerek nemcsak segíthetnek, hanem súlyos szövődményekhez is vezethetnek. A legjobb, ha bízik a szakértőkben.
A szaglás helyreállítására speciális készítményeket, valamint fizioterápiás eljárásokat alkalmaznak. Az orvos minden esetben egyéni megközelítést biztosít a beteg számára. Megfelelő és hormonális terápia, valamint B-vitamin-kúra javasolt, Kezelés hiányában nagyon nehéz a szaglás helyreállítása.
A motoros aktivitás helyreállítása
Nagyon gyakran megfigyelhető a végtagok működésének megsértése fejsérülés után. A gyógyszeres kezelés és egyéb további módszerek mellett a páciensnek feltétlenül rendszeresen speciális edzésterápiát kell végeznie.
Nem érdemes önállóan olyan módszertant választani, amely magában foglalja a szükséges gyakorlatokat, mivel lehetnek ellenjavallatok.
Az első órákat ajánlott szakember jelenlétében elvégezni, aki meghatározza a gyakorlatok intenzitását és gyakoriságát. Ne erőltesd túl az izmaidat. Erős fájdalom esetén jobb, ha abbahagyja a gimnasztikát, amíg a beteg jobban nem érzi magát. Az edzésterápia a leghatékonyabb módszer a végtag diszfunkció kezelésére.
Természetesen a fejsérülést nem lehet megelőzni. De csökkentheti a szövődmények kockázatát, ha a sérülés után azonnal kapcsolatba lép a szakorvosokkal a szükséges segítségért. Ne halassza el az orvos látogatását, és ne hanyagolja el a kezelést.
Fej sérülés
5 (100%) 7 szavazat